آزمایش هورمون محرک تیروئید (TSH) | تیروتروپین (Thyrotropin) | Thyroid Stimulating Hormone

- چرا آزمایش هورمون محرک تیروئید (TSH) درخواست می شود؟
- چه زمانی آزمایش هورمون محرک تیروئید (TSH) بایستی انجام شود؟
- نمونه مورد نیاز برای آزمایش هورمون محرک تیروئید (TSH):
- روش های انجام آزمایش هورمون محرک تیروئید (TSH):
- آمادگی قبل از انجام آزمایش هورمون محرک تیروئید (TSH):
- چه چیزی در آزمایش هورمون محرک تیروئید (TSH) مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش هورمون محرک تیروئید (TSH):
- اهمیت بالینی آزمایش هورمون محرک تیروئید (TSH):
- ملاحظات بالینی آزمایش هورمون محرک تیروئید (TSH):
- محدوده مرجع آزمایش هورمون محرک تیروئید (TSH) :
- سوالات متداول
- چگونه از نتایج آزمایش هورمون محرک تیروئید (TSH) استفاده می شود؟
- چه زمانی آزمایش هورمون محرک تیروئید (TSH) درخواست می شود؟
- نتیجه آزمایش هورمون محرک تیروئید (TSH) چه چیزی را نشان می دهد؟
- شناسایی اختلالات تیروئید بر اساس نتایج آزمایش های عملکرد تیروئید:
- آیا چیز دیگری هست که باید بدانم؟
- چه داروهایی می توانند بر تست هورمون محرک تیروئید (TSH) تاثیر بگذارند؟
- آیا پزشکان هورمون محرک تیروئید (TSH) را در دوران بارداری ارزیابی می کنند؟
- چرا برای نوزادان آزمایش هورمون محرک تیروئید (TSH) درخواست می شود ؟
- چکونه می توان سطح هورمون محرک تیروئید (TSH) را افزایش یا کاهش داد؟
- نسل سوم TSH و TSH فوق حساس چیست؟
- مطالب مرتبط در متااورگانون:
- در جای دیگر وب:
هورمون محرک تیروئید (TSH) توسط غده هیپوفیز ساخته می شود. TSH به تیروئید شما می گوید که بدن چه مقدار هورمون های تیروئیدی نیاز دارد تا ساخته شود. اگر سطح هورمون تیروئید در خون شما خیلی پایین باشد، غده هیپوفیز شما مقادیر بیشتری TSH تولید می کند تا به تیروئید شما بگوید که بیشتر کار کند و بلعکس.
اسامی دیگر:
- Thyroid-stimulating Hormone (TSH)
- Thyrotropin
- Thyrotropic Hormone
چرا آزمایش هورمون محرک تیروئید (TSH) درخواست می شود؟
- برای کمک به تشخیص اختلالات تیروئید و مانیتور درمان کم کاری تیروئید و پرکاری تیروئید
- گاهی از آزمایش TSH برای غربالگری نوزادان از نظر کم کاری مادرزادی تیروئید استفاده می شود.
- تایید سرکوب تیروتروپین در بیماران مبتلا به سرطان تیروئید تحت درمان با سرکوب تیروکسین
- TSH همچنین کم کاری تیروئید ناشی از هیپوتالاموس (هیپوتیروئیدیسم سوم) را متمایز می کند.
چه زمانی آزمایش هورمون محرک تیروئید (TSH) بایستی انجام شود؟
- هنگامی که علائم و نشانه های پرکاری تیروئید یا کم کاری تیروئید و/یا بزرگ شدن تیروئید (گواتر) دارید
- زمانی که ندول تیروئید دارید (یک توده کوچک روی غده تیروئید که ممکن است جامد یا کیست پر از مایع باشد)
- زمانی که برای اختلال تیروئید تحت درمان هستید
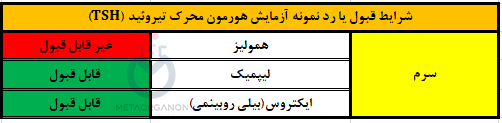
نمونه مورد نیاز برای آزمایش هورمون محرک تیروئید (TSH):
- ظرف/لوله: لوله با درب قرمز یا زرد (ترجیحا همراه با ژل جداکننده)
- نوع نمونه: سرم
- حجم نمونه: 0/6 میلی لیتر

لوله های مورد استفاده برای آزمایش هورمون محرک تیروئید (TSH)
شاید این مطلب برای شما مفید باشد:
روش های مختلف جمع آوری نمونه های آزمایشگاه
شاید این مطلب برای شما مفید باشد:
لوله های آزمایش و ضد انعقادها (Test tubes and Anticoagulants)
شاید این مطلب برای شما مفید باشد:
ذخیره سازی نمونه های آزمایشگاهی
روش های انجام آزمایش هورمون محرک تیروئید (TSH):
روش ایمونواسی الکتروکمی لومینسانس:
روش ایمونواسی کمی لومینسانس (CLIA) یک روش آزمایشگاهی رایج برای آزمایش هورمون محرک تیروئید (TSH) است. این یک نوع ایمونواسی است که از نورتابی شیمیایی به عنوان سیگنالی برای تشخیص و تعیین میزان TSH در خون استفاده می کند. در اینجا راهنمای گام به گام روش CLIA برای آزمایش TSH است:
- نمونه گیری: نمونه خون با استفاده از سرنگ یا سایر روش های مناسب از بیمار گرفته می شود.
- پردازش نمونه: سپس نمونه خون برای جداسازی سرم که حاوی هورمون TSH است، سانتریفیوژ میشود.
- افزودن دانه های (Bead) مغناطیسی: اولین مرحله در روش CLIA اضافه کردن دانه های مغناطیسی است که با آنتی بادی هایی که مخصوص TSH هستند پوشش داده شده اند و به نمونه سرم اضافه می شود. این آنتی بادی ها به TSH در نمونه سرم متصل می شوند.
- انکوباسیون: نمونه سرم و دانه های مغناطیسی اجازه دارند برای مدت زمان معینی انکوبه شوند. در این مدت، TSH موجود در سرم به آنتی بادی های روی دانه های مغناطیسی متصل می شود.
- جداسازی مهره ها: پس از انکوباسیون، دانه های مغناطیسی با استفاده از میدان مغناطیسی از بقیه نمونه جدا می شوند. اجزای غیر متصل نمونه شسته می شوند.
- افزودن آنتیبادیهای تشخیصی: مجموعه دومی از آنتیبادیهایی که مخصوص TSH هستند و با یک مولکول نورتابی شیمیایی برچسبگذاری شدهاند، به دانههای مغناطیسی اضافه میشوند. این آنتی بادی ها به TSH که قبلاً روی دانه های مغناطیسی جذب شده است، متصل می شوند.
- تشخیص نورتابی شیمیایی: یک واکنش شیمیایی آغاز می شود که باعث می شود مولکول نورتابی شیمیایی نور ساطع کند. مقدار نور ساطع شده متناسب با مقدار TSH در نمونه است.
- اندازه گیری سیگنال: نور ساطع شده با استفاده از یک ابزار تخصصی به نام لومینومتر اندازه گیری می شود که میزان نورتابی شیمیایی تولید شده را تشخیص و کمیت می کند.
- تجزیه و تحلیل داده ها: سیگنال تولید شده توسط روش CLIA را می توان با یک منحنی استاندارد تولید شده توسط غلظت های شناخته شده TSH برای تعیین سطح TSH در سرم بیمار مقایسه کرد.
روش CLIA به دلیل توانایی آن در تشخیص سطوح پایین TSH در خون، بسیار حساس، اختصاصی و به طور گسترده برای آزمایش TSH استفاده می شود. این یک روش مقرون به صرفه و قابل اعتماد برای تشخیص بیماری های تیروئید، نظارت بر درمان و ارزیابی عملکرد تیروئید در عمل بالینی است.
روش ایمونوسوربنت مرتیط با آنزیم (ELISA):
روش ایمونوسوربنت مرتیط با آنزیم (ELISA) برای آزمایش هورمون محرک تیروئید (TSH) یکی از متداول ترین روش های آزمایشگاهی مورد استفاده برای آزمایش TSH است. این یک نوع ایمونواسی است که از آنتی بادی ها برای تشخیص و اندازه گیری سطح TSH در خون استفاده می کند. در اینجا راهنمای گام به گام روش الایزا برای آزمایش TSH است:
- نمونه گیری: نمونه خون با استفاده از سرنگ یا سایر روش های مناسب از بیمار گرفته می شود.
- پردازش نمونه: سپس نمونه خون برای جداسازی سرم که حاوی هورمون TSH است، سانتریفیوژ میشود.
- پوشش دهی صفحه: اولین مرحله در روش الایزا پوشاندن پلیت 96 چاهکی با آنتی بادی هایی است که مخصوص TSH هستند. این آنتی بادی ها به TSH در نمونه سرم متصل می شوند و آن را روی صفحه می گیرند.
- مسدود کردن پلیت: برای جلوگیری از اتصال غیر اختصاصی سایر پروتئین ها در نمونه، پلیت با محلول آلبومین سرم گاوی (BSA) یا سایر عوامل مسدود کننده، مسدود می شود.
- افزودن نمونه: نمونه سرم سپس به پلیت اضافه شده و اجازه داده می شود تا مدت زمان معینی انکوبه شود. در این مدت، TSH موجود در سرم به آنتی بادی های موجود در صفحه متصل می شود.
- افزودن آنتیبادیهای تشخیصی: پس از شستن پروتئینهای سرم غیر متصل، مجموعه دوم آنتیبادیهایی که مخصوص TSH هستند و با یک آنزیم نشاندار شدهاند (مثلاً پراکسیداز ترب کوهی) به صفحه اضافه میشوند. این آنتی بادی ها به TSH که قبلاً روی صفحه جذب شده است متصل می شوند.
- افزودن سوبسترا: یک محلول سوبسترا به صفحه اضافه میشود که با آنتیبادیهای نشاندار آنزیمی واکنش نشان میدهد و یک سیگنال قابل تشخیص تولید میکند که معمولاً تغییر رنگ است.
- اندازه گیری سیگنال: مقدار TSH در نمونه متناسب با میزان سیگنال تولید شده است. سیگنال را می توان با استفاده از یک میکروپلیت خوان اندازه گیری کرد، که می تواند تغییر رنگ یا سایر تغییرات در خواص محلول واکنش را تشخیص دهد.
- تجزیه و تحلیل داده ها: سیگنال تولید شده توسط روش ELISA را می توان با یک منحنی استاندارد تولید شده توسط غلظت های شناخته شده TSH برای تعیین سطح TSH در سرم بیمار مقایسه کرد.
روش الایزا به دلیل توانایی آن در تشخیص سطوح پایین TSH در خون، بسیار حساس، اختصاصی و به طور گسترده برای آزمایش TSH استفاده می شود. این یک روش مقرون به صرفه و قابل اعتماد برای تشخیص بیماری های تیروئید، نظارت بر درمان و ارزیابی عملکرد تیروئید در عمل بالینی است.
روش رادیوایمونواسی (RIA):
رادیوایمونواسی (RIA) یک روش آزمایشگاهی است که برای اندازه گیری غلظت هورمون محرک تیروئید (TSH) در خون استفاده می شود. روش RIA بسیار حساس و اختصاصی است و چندین دهه است که به طور گسترده در عمل بالینی مورد استفاده قرار گرفته است. در اینجا راهنمای گام به گام روش RIA برای آزمایش TSH است:
- نمونه گیری: نمونه خون با استفاده از سرنگ یا سایر روش های مناسب از بیمار گرفته می شود.
- پردازش نمونه: سپس نمونه خون برای جداسازی سرم که حاوی هورمون TSH است، سانتریفیوژ میشود.
- افزودن آنتی بادی های نشاندار رادیویی: در روش RIA، مقدار مشخصی از آنتی بادی های نشاندار شده با ید رادیواکتیو (I-125) که مخصوص TSH هستند به نمونه سرم اضافه می شود. این آنتی بادی ها به TSH در نمونه سرم متصل می شوند.
- انکوباسیون: نمونه سرم و آنتی بادی های نشاندار شده برای مدت معینی اجازه انکوبه شدن دارند. در این مدت، TSH موجود در سرم به آنتی بادی ها متصل می شود.
- جداسازی آنتی بادی های متصل و آزاد: پس از انکوباسیون، آنتی بادی هایی که به TSH متصل می شوند با استفاده از روش رسوب گذاری از آنتی بادی های غیر متصل جدا می شوند. این روش آنتی بادی های متصل به TSH را از آنتی بادی های آزاد که به TSH متصل نشده اند جدا می کند.
- شمارش رادیواکتیویته: آنتی بادی های متصل به TSH جدا شده برای رادیواکتیویته با استفاده از شمارنده گاما شمارش می شوند. رادیواکتیویته شناسایی شده متناسب با مقدار TSH در سرم است.
- تجزیه و تحلیل داده ها: مقدار رادیواکتیویته شناسایی شده توسط گاما شمار با منحنی استاندارد تولید شده توسط غلظت های شناخته شده TSH برای تعیین سطح TSH در سرم بیمار مقایسه می شود.
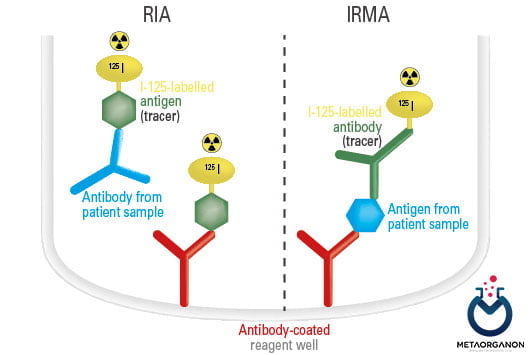
روش رادیوایمونواسی (RIA)
روش RIA روشی بسیار حساس و اختصاصی است که می تواند سطوح بسیار پایین TSH را در خون تشخیص دهد. با این حال، به دلیل استفاده از مواد رادیواکتیو در این فرآیند، نیاز به اقدامات احتیاطی ویژه در حمل و دفع دارد. روش RIA تا حد زیادی با سایر روشهای غیر رادیواکتیو جایگزین شده است، مانند روشهای ایمونوسوربنت متصل به آنزیم (ELISA) و روشهای ایمونواسی نورتابی شیمیایی (CLIA)، که استفاده راحتتر و ایمنتر است.
در بین روشهای غیر رادیواکتیو، روش ایمونواسی شیمیلومینسانس (CLIA) به عنوان مرجحترین و رایجترین روش برای آزمایش TSH در نظر گرفته میشود. CLIA چندین مزیت نسبت به ELISA دارد، از جمله حساسیت بالاتر، زمان برگشت سریعتر و تداخل کمتر آنتی بادی های درون زا. CLIA همچنین میتواند TSH را در محدوده وسیعتری از غلظتها نسبت به ELISA تشخیص دهد. بنابراین، CLIA به روش ارجح برای آزمایش TSH در اکثر آزمایشگاه های بالینی تبدیل شده است.
آمادگی قبل از انجام آزمایش هورمون محرک تیروئید (TSH):
برخی داروها، مولتی ویتامینها و مکملها میتوانند با آزمایش TSH تداخل داشته باشند، بنابراین هر دارو و/یا مکملهای تجویز شده یا بدون نسخه را که مصرف میکنید به پزشک خود اطلاع دهید. اگر هورمون تیروئید را به عنوان درمان بیماری تیروئید مصرف می کنید، توصیه می شود قبل از مصرف دوز آن روز، نمونه خون شما گرفته شود. بیماری حاد ممکن است بر نتایج آزمایش TSH تأثیر بگذارد. به طور کلی توصیه می شود که از آزمایش تیروئید در بیماران بستری در بیمارستان خودداری شود یا تا زمان بهبودی فرد از یک بیماری حاد به تعویق بیفتد.
چه چیزی در آزمایش هورمون محرک تیروئید (TSH) مورد بررسی قرار می گیرد؟
هورمون محرک تیروئید (TSH) یک هورمون گلیکوپروتئینی است که از 2 زیر واحد تشکیل شده است. زیرواحد آلفا شبیه به هورمون محرک فولیکول، گنادوتروپین جفتی انسانی و هورمون لوتئین کننده است. زیرواحد بتا با سایر هورمون های گلیکوپروتئینی متفاوت است و ویژگی بیوشیمیایی آن را اعطا می کند.

تفاوت ساختار TSH با سایر هورمون ها
پاتوفیزیولوژی هورمون محرک تیروئید (TSH):
-
-
- هورمون محرک تیروئید (TSH) یک هورمون گلیکوپروتئینی است که از دو زنجیره پلی پپتیدی آلفا و بتا تشکیل شده است.
- از پیش هورمون و پروهورمون ناشی می شود.
- در مقایسه با سایر هورمون ها مانند استروئیدها، نیمه عمر کوتاهی از چند دقیقه تا چند ساعت دارد.
- هورمون محرک تیروئید (TSH) با گیرنده های خاص TSH موجود در غشای سیتوپلاسمی سلول های تیروئید متصل می شود.
- هورمون محرک تیروئید (TSH) پیام رسان دوم را آزاد می کند که cAMP و پروتئین کیناز را فعال می کند و واکنش های بیوشیمیایی بیشتری را تحریک می کند.
- TSH به صورت رایگان منتقل می شود و به حامل پروتئین در مایعات بدن متصل نمی شود.
- هورمون محرک تیروئید (TSH) با سایر نوروپپتیدهای آدرنرژیک به گیرنده های غشای سیتوپلاسم متصل می شود و غده تیروئید هورمون های T4 و T3 را ترشح می کند.
- غده تیروئید دارای ذخایر زیادی از هورمون ها است و سرعت گردش طبیعی آن پایین است.
- غده هیپوفیز هورمون محرک تیروئید (TSH) تولید می کند که غده تیروئید را برای توزیع هورمون های ذخیره شده تحریک می کند.
- هورمون محرک تیروئید (TSH) ترشح T4 و T3 را تحریک می کند.
- ترشح هورمون محرک تیروئید (TSH) با مهار بازخورد T4 و T3 تنظیم می شود.
- سطوح پایین T3 و T4 محرک TSH و TRH هستند.
- هورمون آزاد کننده تیروتروپین (TRH) از هیپوتالاموس تحریک هورمون محرک تیروئید (TSH) را تنظیم می کند.
- هورمون محرک تیروئید (TSH) تنها آزمایش برای کم کاری تیروئید اولیه است.
- در هیپوفیز و هیپوتالاموس آسیب دیده TSH و TRH با وجود T3 و T4 پایین کم یا صفر است.
- اگر شواهد واضحی از کم کاری تیروئید وجود دارد و TSH طبیعی است، در مورد احتمال کم کاری هیپوفیز فکر کنید.
- سطح هورمون محرک تیروئید (TSH) در کم کاری تیروئید اولیه بالا است.
- سطح هورمون محرک تیروئید (TSH) در پرکاری تیروئید کم است.
-
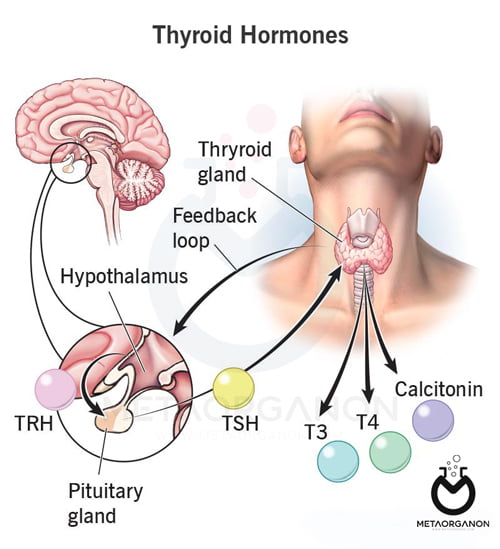
هورمون محرک تیروئید (TSH) توسط غده هیپوفیز قدامی، اندام کوچکی که در زیر مغز و پشت حفره های سینوسی قرار دارد، تولید می شود. TSH با اتصال به گیرنده TSH تیروئید را تحریک می کند، غده پروانه ای شکل کوچکی که در داخل گردن در جلوی نای قرار دارد و هورمون های تیروکسین (T4) و تری یدوتیرونین (T3) را در خون آزاد می کند. این آزمایش میزان TSH را در خون اندازه گیری می کند.
T4 و T3 به کنترل میزان مصرف انرژی در بدن کمک می کنند. بیشتر هورمون تولید شده توسط تیروئید T4 است. این هورمون نسبتاً غیر فعال است، اما در کبد و سایر بافت ها به T3 بسیار فعال تر تبدیل می شود.
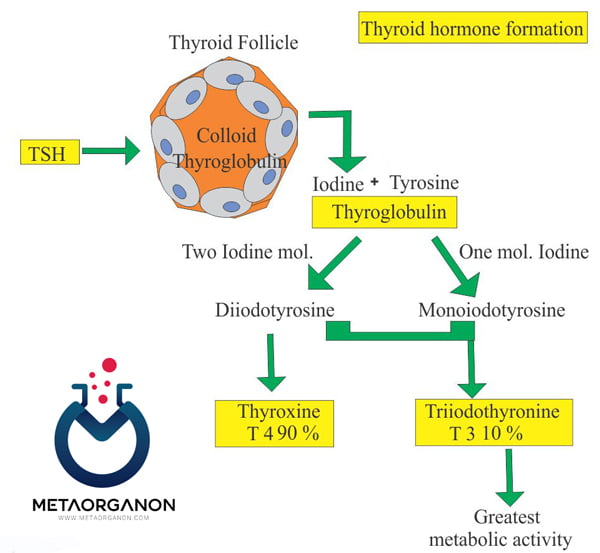
مراحل ساخته شدن هورمون های تیروئیدی
TSH، همراه با هورمون تنظیم کننده آن، هورمون آزاد کننده تیروتروپین (TRH)، که از هیپوتالاموس می آید، بخشی از سیستم بازخوردی است که بدن برای حفظ مقادیر ثابت هورمون های تیروئید در خون استفاده می کند.
-
-
- هنگامی که سطح هورمون تیروئید در خون کاهش می یابد، غده هیپوفیز TSH بیشتری در پاسخ به تحریک TRH تولید می کند. TSH به نوبه خود تیروئید را تحریک می کند تا T4 و T3 بیشتری تولید و آزاد کند.
- هنگامی که سطح هورمون تیروئید در خون افزایش می یابد، غده هیپوفیز TSH کمتری تولید می کند و تیروئید T4 و T3 کمتری تولید می کند.
-
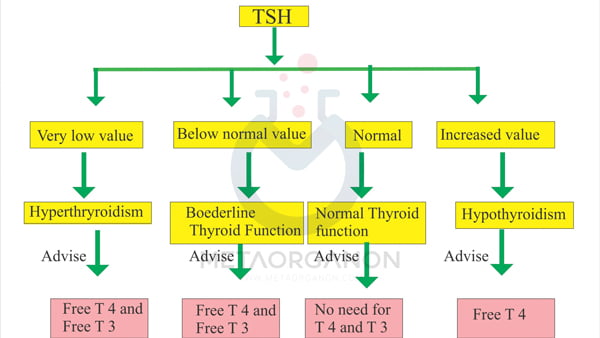
تفسیر پانل تیروئیدی
هنگامی که هر سه اندام (هیپوتالاموس، هیپوفیز و تیروئید) به طور طبیعی کار می کنند، تولید تیروئید برای حفظ سطح نسبتاً پایدار هورمون های تیروئید در خون تنظیم می شود.
غلظت TSH سرم یک تغییر روزانه را نشان می دهد که اوج آن در طول شب و کمترین مقدار بین ساعت 10 صبح تا 4 بعد از ظهر رخ می دهد. این تنوع بیولوژیکی بر تفسیر نتیجه آزمایش تأثیری نمیگذارد، زیرا بیشتر اندازهگیریهای بالینی TSH روی بیماران سرپایی بین ساعت 8 صبح تا 6 بعد از ظهر انجام میشود.

تغییر روزانه هورمون TSH
تست های متاثر از تغییرات روزانه، وضعیت بدنی و استرس:
| نام آزمایش | نوع تاثیر |
|---|---|
| کورتیزول | اوج 4 تا 6 صبح کمترین مقدار ساعت 8 بعد از ظهر تا 12 صبح 50 درصد کمتر در ساعت 8 بعد از ظهر تا 8 صبح با استرس افزایش می یابد |
| هورمون آدرنوکورتیکوتروپیک | سطح ACTH بین ساعت 4 صبح تا 8 صبح بالاترین سطح در حدود ساعت 9 شب کمترین میزان با استرس افزایش می یابد |
| فعالیت رنین پلاسما | در شب مقدار پایین تر است در حالت ایستاده بیشتر از خوابیده |
| آلدوسترون | در شب پایین تر |
| انسولین | در شب پایین تر |
| هورمون رشد | در بعدازظهر و عصر بالاتر است |
| اسید فسفاتاز | در بعدازظهر و عصر بالاتر است |
| تیروکسین(T4) | با ورزش افزایش می یابد |
| پرولاکتین | با استرس بالاتر می رود سطوح بالاتر در ساعت 4 تا 8 صبح، و 8 تا 10 شب |
| آهن | بیشترین مقدار اوایل تا اواخر صبح در طول روز تا 30 درصد کاهش می یابد |
| کلسیم | 4 درصد کاهش در حالت خوابیده به پشت |
| تستوسترون | سطوح بالاتر در صبح نمونه عصر 25 درصد کمتر است. |
| لپتین | در شب بیشتر از روز |
| فسفر | مقادیر در صبح کمترین مقدار است در اواخر بعد از ظهر به اوج خود می رسد دوباره در اواخر عصر به اوج خود می رسد. قله دوم کاملاً مرتفع است |
| هورمون محرک تیروئید (TSH) | اوج آن در طول شب کمترین مقدار بین ساعت 10 صبح تا 4 بعد از ظهر |
| پرگننولون | اوج تولید در حدود ساعت 7 صبح است |
| کراتینین (Cr) | کمترین مقدار در ساعت 7 صبح اوج آن در ساعت 7 بعد از ظهر |
| PAI-1 | در اوایل صبح به اوج خود می رسد، در بعد از ظهر کاهش می یابد |
اگر تیروئید مقادیر نامناسب زیادی از T4 و T3 را آزاد کند، فرد مبتلا ممکن است علائم مرتبط با پرکاری تیروئید (پرکاری تیروئید) مانند ضربان قلب سریع، کاهش وزن، عصبی بودن، لرزش دست، چشم های تحریک شده و مشکل در خواب را تجربه کند. بیماری گریوز شایع ترین علت پرکاری تیروئید است. این یک اختلال خودایمنی مزمن است که در آن سیستم ایمنی فرد مبتلا، اتوآنتی بادیهایی تولید میکند که مانند TSH عمل میکنند، گیرنده TSH را متصل و فعال میکنند و منجر به تولید مقادیر بیش از حد هورمون تیروئید میشوند. در پاسخ، هیپوفیز TSH کمتری تولید می کند که معمولاً منجر به سطح پایین در خون می شود.
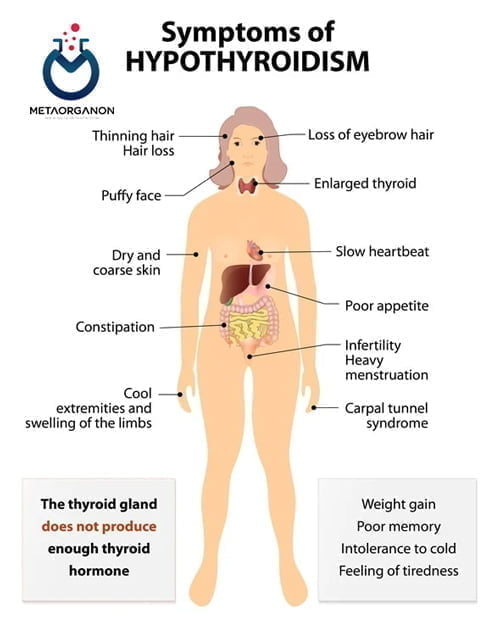
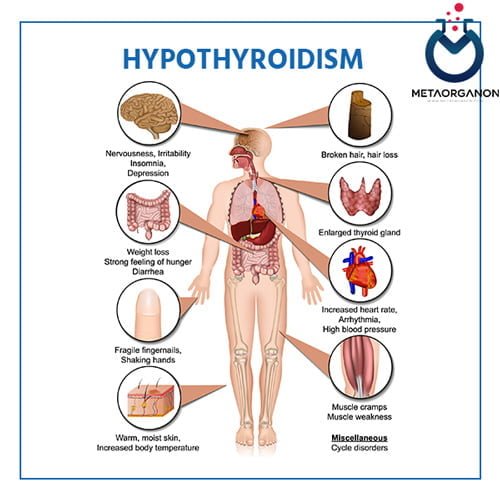
با این حال، سطح TSH به تنهایی همیشه سطح هورمون تیروئید را پیش بینی یا منعکس نمی کند. برخی از افراد مبتلا به بیماری هیپوفیز یک فرم غیر طبیعی از TSH تولید می کنند که به درستی عمل نمی کند. آنها اغلب با وجود داشتن سطح TSH طبیعی یا حتی خفیف بالا، کم کاری تیروئید دارند.
به ندرت، اختلال عملکرد هیپوفیز ممکن است منجر به افزایش یا کاهش مقدار TSH شود. در صورت وجود مشکل در هیپوتالاموس (TRH ناکافی یا بیش از حد) علاوه بر اختلال عملکرد هیپوفیز، پرکاری یا کم کاری تیروئید نیز ممکن است رخ دهد.
سطوح پایین تری یدوتیرونین (T3) و تیروکسین (T4) محرک های اساسی برای TRH و TSH هستند. بنابراین افزایش جبرانی TRH و TSH در بیماران مبتلا به هیپوتیروئیدی اولیه، مانند فرسایش تیروئید، جراحی یا رادیواکتیو رخ می دهد.
در کم کاری تیروئید ثانویه یا سوم، عملکرد هیپوفیز یا هیپوتالاموس به ترتیب در نتیجه تومور، ضربه یا انفارکتوس معیوب است. بنابراین TRH و TSH نمی توانند ترشح شوند و سطوح پلاسمایی این هورمون ها با وجود تحریکاتی که با سطوح پایین T3 و T4 رخ می دهد، نزدیک به صفر است.
تست تحریک TRH گاهی اوقات برای تحریک سطوح پایین TSH برای تشخیص کم کاری تیروئید اولیه از ثانویه در مواردی که TSH پایین است استفاده می شود. با این حال، این آزمایش معمولاً مورد استفاده قرار نمی گیرد زیرا سطوح بسیار پایین TSH اکنون با استفاده از روش های ایمنی قابل شناسایی است.
آزمایش TSH برای مانیتور جایگزینی یا سرکوب بیرونی تیروئید نیز استفاده می شود. هدف از درمان جایگزینی تیروئید، ارائه مقدار کافی داروی تیروئیدی است به طوری که ترشح TSH در “محدوده نرمال پایین” باشد که نشان دهنده وضعیت تیروئید است. هدف از سرکوب تیروئید سرکوب کامل غده تیروئید و ترشح TSH با تجویز بیش از حد داروهای تیروئید است. درمان برای کاهش اندازه گواتر تیروئید استفاده می شود. دوز دارو برای حفظ سطح TSH کمتر از 2 برای جایگزینی داده می شود. اگر هدف بالینی سرکوب تیروئید باشد، حتی سطوح TSH پایین تر ترجیح داده می شود.
عوامل مداخله گر در آزمایش هورمون محرک تیروئید (TSH):
- همولیز نمونه خون ممکن است نتایج آزمایش را تغییر دهد.
- آزمایش اخیر با ایزوتوپ رادیواکتیو ممکن است بر نتایج آزمایش تأثیر بگذارد.
- سطح TSH در معرض تغییرات روزانه است. سطوح پایه حدود ساعت 10 صبح و بالاترین سطح در حدود ساعت 10 شب رخ می دهد.
- داروهایی که ممکن است TSH را افزایش دهند: آمیودارون، آمفتامین ها، کلومیفن، یدیدهای معدنی، لیتیوم، متیمازول، متوکلوپرامید، مورفین، نیتروپروساید، فنیل بوتازون، یدید پتاسیم، پروپیل تیوراسیل، رنگ رادیوگرافی، سولفونامیدها، سولفونیل اوره ها، تزریق هورمون آزاد کننده تیروئید.
- داروهایی که ممکن است TSH را کاهش دهند: آسپرین، دوپامین، گلوکوکورتیکوئیدها، لوودوپا، فنی توئین، هورمون های تیروئید.
افزایش مصرف ید بسته به وضعیت ید و عملکرد تیروئید فرد می تواند اثرات متفاوتی بر سطح هورمون محرک تیروئید (TSH) داشته باشد. TSH هورمونی است که توسط غده هیپوفیز تولید می شود و غده تیروئید را برای تولید هورمون های تیروئیدی مانند تیروکسین (T4) و تری یدوتیرونین (T3) تحریک می کند.
- در افراد مبتلا به کمبود ید: افزایش مصرف ید می تواند با تامین ید لازم برای تولید هورمون های تیروئید به عادی سازی سطح TSH کمک کند. این می تواند منجر به کاهش سطح TSH شود زیرا غده هیپوفیز تولید هورمون تیروئید کافی را حس می کند و تحریک غده تیروئید را کاهش می دهد.
- در افرادی که دریافت کافی ید دارند: افزایش بیشتر مصرف ید ممکن است تأثیر قابل توجهی بر سطح TSH نداشته باشد، زیرا بدن می تواند جذب ید را تنظیم کرده و عملکرد طبیعی تیروئید را حفظ کند.
- در مصرف بیش از حد ید: مصرف بیش از حد ید می تواند منجر به پیامدهای مختلفی شود:
- اثر Wolff-Chaikoff: کاهش موقتی در تولید هورمون تیروئید به دلیل بار بیش از حد ید. این می تواند باعث افزایش سطح TSH شود زیرا غده هیپوفیز سعی می کند غده تیروئید را برای تولید هورمون های بیشتر تحریک کند. این اثر معمولا گذرا است و عملکرد تیروئید پس از چند روز به حالت عادی باز می گردد.
- پرکاری تیروئید ناشی از ید: در برخی موارد، مصرف بیش از حد ید می تواند منجر به تولید بیش از حد هورمون های تیروئید شود و باعث پرکاری تیروئید شود. این می تواند منجر به کاهش سطح TSH شود زیرا غده هیپوفیز سطوح بالای هورمون های تیروئید را حس می کند و تحریک غده تیروئید را کاهش می دهد.
- کم کاری تیروئید ناشی از ید: در افراد مستعد، مصرف بیش از حد ید می تواند منجر به تولید کم هورمون های تیروئید شود و باعث کم کاری تیروئید شود. این می تواند منجر به افزایش سطح TSH شود زیرا غده هیپوفیز سعی می کند غده تیروئید را برای تولید هورمون های بیشتر تحریک کند.
حفظ مصرف مناسب ید برای حمایت از عملکرد سالم تیروئید و حفظ سطح طبیعی TSH ضروری است. مقدار توصیه شده روزانه (RDA) برای ید بسته به سن، جنس و مرحله زندگی متفاوت است. قبل از ایجاد تغییرات قابل توجه در مصرف ید، ضروری است که با یک متخصص مشورت کنید.
اهمیت بالینی آزمایش هورمون محرک تیروئید (TSH):
افزایش سطح سرم:
- کم کاری تیروئید اولیه (اختلال تیروئید)
- تیرویدیت
- آژنزی تیروئید
- کرتینیسم مادرزادی
- دوزهای زیاد ید
- تزریق ید رادیواکتیو
- جراحی فرسایشی تیروئید
- بیماری های شدید و مزمن: در این بیماری ها، سطح ناکافی هورمون تیروئید به عنوان یک محرک قوی برای ترشح TSH از هیپوفیز قدامی عمل می کند. سطح هورمون محرک تیروئید (TSH) افزایش می یابد. با این حال، در برخی موارد، TSH ممکن است کاهش یابد.
- تومور ترشح کننده TSH هیپوفیز: بسیار نادر است، اما هنگامی که رخ می دهد، سطح هورمون محرک تیروئید (TSH) افزایش می یابد.
کاهش سطح سرم:
- کم کاری تیروئید ثانویه (اختلال هیپوفیز یا هیپوتالاموس): بیماری های هیپوتالاموس توانایی هیپوتالاموس را برای ترشح TRH، که عامل اصلی تعیین کننده تولید و ترشح هورمون محرک تیروئید (TSH) است، کاهش می دهد. بیماری های هیپوفیز تولید TSH هیپوفیز را کاهش می دهد.
- پرکاری تیروئید: افزایش سطح هورمون های تیروئید باعث مهار ترشح TSH می شود.
- دوزهای سرکوب کننده داروهای تیروئید: هنگامی که داروهای تیروئیدی (مثلاً سینتروید) تجویز می شود (معمولاً برای کوچک کردن گواتر)، سطح هورمون محرک تیروئید (TSH) به دلیل مهار داروهای تیروئید کاهش می یابد.
- پرکاری تیروئید ساختگی: این بیماران داروهای تیروئید را بدون نسخه مصرف می کنند. این داروها باعث مهار تولید TSH می شوند.
- بیماری گریوز (درمان شده)
- غده تیروئید چند ندولار
- سندرم مغز ارگانیک
ملاحظات بالینی آزمایش هورمون محرک تیروئید (TSH):
- هنگامی که از نظر بالینی به اختلال تیروئید مشکوک می شود، سطح هورمون محرک تیروئید (TSH) به عنوان آزمایش اولیه به دست می آید.
- این تست برای افتراق کم کاری تیروئید اولیه و کم کاری تیروئید ثانویه (هیپوفیز) و سوم (هیپوتالاموس) مفید است. افزایش TSH در بیماران مبتلا به کم کاری تیروئید اولیه رخ می دهد. در مقابل، سطح پلاسمایی هورمون محرک تیروئید (TSH) در بیماران مبتلا به کم کاری تیروئید ثانویه و سوم نزدیک به صفر است.
- این تست ممکن است برای تشخیص کم کاری تیروئید اولیه در نوزادان با سطح غربالگری T4 پایین استفاده شود.
محدوده مرجع آزمایش هورمون محرک تیروئید (TSH) :
-
-
- 0-5 days: 0.7-15.2 mIU/L
- 6 days-2 months: 0.7-11.0 mIU/L
- 3-11 months: 0.7-8.4 mIU/L
- 1-5 years: 0.7-6.0 mIU/L
- 6-10 years: 0.6-4.8 mIU/L
- 11-19 years: 0.5-4.3 mIU/L
- > or =20 years: 0.3-4.2 mIU/L
-
توجه: واحد تست و محدوده نرمال تست وابسته به روش و کیت انجام دهنده تست می باشد و از آزمایشگاهی به آزمایشگاه دیگر ممکن است متغیر باشد.
سوالات متداول
چگونه از نتایج آزمایش هورمون محرک تیروئید (TSH) استفاده می شود؟
آزمایش هورمون محرک تیروئید (TSH) اغلب آزمایش انتخابی برای ارزیابی اولیه عملکرد تیروئید و/یا علائم اختلال تیروئید، از جمله تیروئید پرکار یا کم کار (پرکاری تیروئید یا کم کاری تیروئید) است.
آزمایش هورمون محرک تیروئید (TSH) اغلب همراه یا قبل از آزمایش T4 آزاد درخواست می شود. سایر آزمایشهای تیروئیدی که ممکن است درخواست شوند عبارتند از آزمایشهای T3 توتال یا آزاد و آنتیبادیهای تیروئید (در صورت مشکوک بودن به بیماری تیروئید مربوط به خود ایمنی). TSH، T4 آزاد و گاهی اوقات T3 آزاد ممکن است با هم به عنوان پانل تیروئید درخواست شوند. توتال T3 و T3 آزاد هر دو نباید درخواست شوند.
آزمایش هورمون محرک تیروئید (TSH) ممکن است با آزمایشهای T4 آزاد و گاهی اوقات آزمایشهای T3 کلی یا آزاد برای موارد زیر استفاده شود:
-
-
- کمک به تشخیص اختلال تیروئید در فردی با علائم و نشانه ها
- کنترل درمان جایگزینی تیروئید را در افراد مبتلا به کم کاری تیروئید
- کنترل درمان ضد تیروئید در افراد مبتلا به پرکاری تیروئید
- کمک به ارزیابی عملکرد غده هیپوفیز (گاهی)
-
در حال حاضر غربالگری عمومی از نظر اختلالات تیروئید توصیه نمی شود. با این حال، نظرات کارشناسان در این مورد متفاوت است. در سال 2015، گروه ویژه خدمات پیشگیرانه ایالات متحده شواهد کافی برای توصیه موافق یا مخالف غربالگری معمول بیماری تیروئید در بزرگسالان بدون علامت یافت.
از سوی دیگر، دستورالعملهایی که در سال 2012 توسط انجمن تیروئید آمریکا و انجمن متخصصان غدد بالینی آمریکا منتشر شد، توصیههای تایید شده توسط چندین جامعه را خلاصه میکند. آنها می گویند که غربالگری برای کم کاری تیروئید باید در افراد بالای 60 سال در نظر گرفته شود. از آنجایی که علائم و نشانه های کم کاری تیروئید و پرکاری تیروئید بسیار شبیه به مواردی است که در بسیاری از اختلالات رایج دیده می شود، پزشکان اغلب باید بیماری تیروئید را رد کنند، حتی اگر بیمار مشکل دیگری دارد
چه زمانی آزمایش هورمون محرک تیروئید (TSH) درخواست می شود؟
زمانی که فردی علائم و نشانه های پرکاری تیروئید یا کم کاری تیروئید و/یا زمانی که فردی دارای غده تیروئید بزرگ (گواتر) یا ندول تیروئید باشد، ممکن است آزمایش TSH را درخواست کند.
علائم و نشانه های پرکاری تیروئید ممکن است شامل موارد زیر باشد:
- افزایش ضربان قلب
- اضطراب
- کاهش وزن
- مشکل در خوابیدن
- لرزش در دست ها
- ضعف
- اسهال (گاهی اوقات)
- حساسیت به نور، اختلالات بینایی
- ممکن است پف دور چشم همراه با خشکی، سوزش و در برخی موارد برآمدگی چشم وجود داشته باشد.
- بی نظمی قاعدگی در زنان
علائم و نشانه های کم کاری تیروئید ممکن است شامل موارد زیر باشد:
- خستگی
- افسردگی
- افزایش وزن
- احساس سرما
- مفاصل و عضلات دردناک
- پوست خشک
- موهای نازک و/یا خشک
- ضربان قلب آهسته
- یبوست
- دوره های قاعدگی نامنظم
- مشکلات باروری
هورمون محرک تیروئید (TSH) ممکن است در فواصل منظم زمانی که فردی برای یک اختلال شناخته شده تیروئید تحت درمان است، درخواست شود. هنگامی که دوز داروی تیروئید فرد تنظیم می شود، انجمن تیروئید آمریکا توصیه می کند قبل از آزمایش مجدد سطح هورمون محرک تیروئید (TSH) حدود 6 تا 8 هفته صبر کنید.
نتیجه آزمایش هورمون محرک تیروئید (TSH) چه چیزی را نشان می دهد؟
نتایج TSH ممکن است با سایر نتایج آزمایش تیروئید (یعنی T4 آزاد و گاهی اوقات T3 کل یا آزاد) ارزیابی شود.
نتیجه هورمون محرک تیروئید (TSH) بالا ممکن است به این معنی باشد که:
- فرد مورد آزمایش دارای غده تیروئید کم کار است که به دلیل برخی از انواع اختلال حاد یا مزمن تیروئید به تحریک TSH پاسخ کافی نمی دهد. تیروئیدیت هاشیموتو شایع ترین علت کم کاری تیروئید است.
- فرد مبتلا به کم کاری تیروئید یا افرادی که غده تیروئید خود را برداشته اند، داروهای جایگزین هورمون تیروئید بسیار کمی دریافت می کند و ممکن است نیاز به تنظیم دوز داشته باشد.
- فرد مبتلا به پرکاری تیروئید بیش از حد داروهای ضد تیروئید دریافت می کند و دوز آن نیاز به تنظیم دارد
- مشکلی در غده هیپوفیز وجود دارد، مانند توموری که سطوح غیرقابل تنظیم TSH را تولید می کند
- یک اختلال ارثی نادر وجود دارد که در آن بدن و/یا هیپوفیز به طور طبیعی به هورمونهای تیروئید پاسخ نمیدهند و با وجود عملکرد طبیعی تیروئید از نظر بالینی هورمون محرک تیروئید (TSH) بالا میرود.
نتیجه پایین هورمون محرک تیروئید (TSH) ممکن است نشان دهنده موارد زیر باشد:
- پرکاری تیروئید (پرکاری تیروئید)؛ بیماری گریوز شایع ترین علت پرکاری تیروئید است.
- مصرف بیش از حد داروهای هورمون تیروئید توسط افرادی که تحت درمان برای غده تیروئید کم کار (یا برداشته شده) هستند.
- داروهای ضد تیروئید ناکافی در فردی که برای پرکاری تیروئید تحت درمان است. با این حال، ممکن است مدتی طول بکشد تا تولید TSH پس از درمان موفق ضد تیروئید از سر گرفته شود. به همین دلیل است که انجمن تیروئید آمریکا توصیه می کند که این درمان را با آزمایش هورمون های تیروئید (T4 آزاد و T3 تام و آزاد) و همچنین سطح TSH کنترل کنید.
- آسیب به غده هیپوفیز که از تولید مقادیر کافی TSH جلوگیری می کند.
- افراد مبتلا به سرطان تیروئید ممکن است با داروهایی که برای سرکوب هورمون های تیروئید طراحی شده اند، درمان شوند، بنابراین ممکن است TSH پایینی داشته باشند.
بالا یا پایین، هورمون محرک تیروئید (TSH) غیرطبیعی نشان دهنده بیش از حد یا کمبود مقدار هورمون تیروئید در دسترس بدن است، اما دلیل آن را نشان نمی دهد. یک نتیجه غیرطبیعی تست هورمون محرک تیروئید (TSH) معمولاً با آزمایش اضافی برای بررسی علت افزایش یا کاهش دنبال می شود.
شناسایی اختلالات تیروئید بر اساس نتایج آزمایش های عملکرد تیروئید:
| اختلال(بیماری) | TSH | T4 | T3 | Free T4 | Thyroglobulin | Thyroxine Binding Globulin(TBG) | Reverse Triiodothyronine(rT3) | Anti TPO | Anti Thyroglobulin | Thyroid stimulating Immunoglobulin(TSI) |
|---|---|---|---|---|---|---|---|---|---|---|
| کم کاری تیروئید اولیه | ↑ | ↓ | ↓ یا نرمال | ↓ | ↓ یا نرمال | نرمال | ↓ | ↑ یا نرمال | ↑ یا نرمال | منفی |
| کم کاری تیروئید گذرا نوزادان | ↑ | ↓ | ↓ | ↓ | ↓ یا نرمال | نرمال | ↓ | نرمال | نرمال | منفی |
| هاشیموتو تیروئیدیت / کم کاری تیروئید | ↑ | نرمال یا ↓ | نرمال یا ↓ | نرمال یا ↓ | نرمال یا ↓ | نرمال | ↓ | ↑ | ↑ | منفی |
| بیماری گریوز | ↓ | ↑ | ↑ | ↑ | ↑ | نرمال | ↑ | ↑ | ↑ | ↑ |
| بیماری گریوز نوزادان | ↓ | ↑ | ↑ | ↑ | ↑ | نرمال | ↑ | منفی یا ↑ | منفی یا ↑ | ↑ |
| کمبود TSH | ↓ یا نرمال | ↓ | ↓ | ↓ | ↓ | نرمال | ↓ | منفی | منفی | منفی |
| اختلالات هورمونی تیروئید | ↑ | ↓ | ↓ | ↓ | ↓ یا نرمال یا ↑ | نرمال | ↑ | منفی | منفی | منفی |
| مقاومت در برابر هورمون تیروئید | ↑ یا نرمال | ↑ | ↑ | ↑ | ↑ | نرمال | ↑ | منفی | منفی | منفی |
| پرکاری تیروئید وابسته به TSH | ↑ | ↑ | ↑ | ↑ | ↑ | نرمال | ↑ | منفی | منفی | منفی |
| اختلالات مرتبط با پروتئین متصل شونده به T4 | نرمال | متغیر | متغیر | نرمال | نرمال | متغیر | نرمال | منفی | منفی | منفی |
| بیماری غیر تیروئیدی | متغیر | ↓ یا نرمال | ↓ | متغیر | نرمال | نرمال | ↑ یا نرمال | منفی | منفی | منفی |
| تیروئیدیت تحت حاد | ↓ یا ↑ | ↓ یا ↑ | ↓ یا ↑ | ↓ یا ↑ | ↓ یا ↑ | نرمال | ↓ یا ↑ | منفی | منفی | منفی |
آیا چیز دیگری هست که باید بدانم؟
توجه به این نکته مهم است که تست های هورمون محرک تیروئید (TSH)، T4 آزاد و T3 آزاد “عکس فوری” از آنچه در یک سیستم پویا رخ می دهد است. نتایج آزمایش تیروئید هر فرد ممکن است متفاوت باشد و ممکن است تحت تأثیر موارد زیر باشد:
- افزایش، کاهش و تغییر (ارثی یا اکتسابی) در پروتئینهایی که به هورمون تیروئید متصل میشوند (این برای آزمایشهایی که T3 کل را اندازهگیری میکنند مهم است، اما احتمالاً برای آزمایشهای T4 آزاد و T3 آزاد که هورمونهای تیروئیدی را اندازهگیری میکنند مهم نیست. به پروتئین متصل است.)
- بارداری
- بیماری کبد
- بیماری سیستمیک
- به ندرت، مقاومت در برابر هورمون های تیروئید
بیماری هایی که به طور مستقیم با تیروئید مرتبط نیستند، “بیماری های غیر تیروئیدی” می توانند بر سطح هورمون های تیروئید تأثیر بگذارند. به طور خاص، سطح T3 می تواند در بیماری های غیر تیروئیدی (NTI) پایین باشد. به طور معمول، پس از بهبودی فرد از بیماری غیر تیروئیدی، سطح هورمون تیروئید به حالت عادی باز می گردد. از نظر تاریخی، این وضعیت به عنوان “سندرم بیمار یوتیروئید” نامیده می شد، اما این اصطلاح بحث برانگیز است زیرا این سوال وجود دارد که آیا افراد مبتلا غده تیروئیدی دارند که به طور طبیعی کار می کند (اتیروئید).

تغییرات هورمون های تیروئیدی هنگام بروز بیماری ها

سندرم بیمار یوتیروئید
چه داروهایی می توانند بر تست هورمون محرک تیروئید (TSH) تاثیر بگذارند؟
بسیاری از مولتی ویتامین ها، مکمل ها (به ویژه مو و ناخن)، و داروهای بدون نسخه و نسخه ای ممکن است بر نتایج آزمایش تیروئید تأثیر بگذارند و استفاده از آنها باید قبل از انجام آزمایش با پزشک خود در میان گذاشته شود. به عنوان مثال، بیوتین (ویتامین B7) می تواند با برخی از تست های آزمایشگاهی تداخل داشته باشد.
بنابراین پزشک ممکن است به شما توصیه کند که از مصرف بیوتین یا مکمل های حاوی بیوتین برای چند روز قبل از خون گیری برای آزمایش هورمون محرک تیروئید (TSH) خودداری کنید. اگر روشی را انجام داده اید که در آن رنگ های فلورسین به خون شما تزریق می شود (به عنوان مثال، آنژیوگرافی)، ممکن است لازم باشد چند روز قبل از انجام آزمایش هورمون محرک تیروئید (TSH) صبر کنید.
آیا پزشکان هورمون محرک تیروئید (TSH) را در دوران بارداری ارزیابی می کنند؟
بارداری باعث تغییرات طبیعی در عملکرد بسیاری از غدد درون ریز از جمله غده تیروئید می شود. پزشکان به طور کلی زنان بدون علامت را آزمایش نمی کنند، اما کسانی که علائم و/یا اختلال تیروئیدی شناخته شده دارند معمولاً در فواصل زمانی برای تشخیص و پایش پرکاری تیروئید یا کم کاری تیروئید در دوران بارداری و پس از زایمان آزمایش می شوند.
از آنجایی که اختلالات تیروئید می تواند بارداری را پیچیده کند، غربالگری با آزمایش هورمون محرک تیروئید (TSH) در دوران بارداری برای برخی از زنان توصیه می شود. زنان باردار بدون علائم مشکلات تیروئید ممکن است در موارد زیر غربالگری شوند:
- سابقه خانوادگی بیماری تیروئید داشته باشید
- در منطقه ای زندگی کنید که کمبود ید در آن شایع است
- بالای 30 سال سن دارند
- سابقه سقط جنین، زایمان زودرس یا ناباروری داشته باشید
- چاق هستند (با شاخص توده بدنی بالای 40)
- عوامل خطر دیگر وجود دارد
برخی از متخصصان از غربالگری زنان باردار برای افزایش هورمون محرک تیروئید (TSH) در سه ماهه اول (یا قبل از بارداری) حمایت می کنند، حتی اگر آنها سابقه بیماری تیروئید نداشته باشند. با این حال، بیشتر دستورالعمل ها از این مسیر عمل پشتیبانی نمی کنند
چرا برای نوزادان آزمایش هورمون محرک تیروئید (TSH) درخواست می شود ؟
آزمایش هورمون محرک تیروئید (TSH) ممکن است برای غربالگری کم کاری تیروئید مادرزادی استفاده شود. غربالگری این وضعیت به طور معمول بر روی نوزادان بلافاصله پس از تولد به عنوان بخشی از برنامه غربالگری نوزادان انجام می شود. کم کاری مادرزادی تیروئید زمانی رخ می دهد که نوزادی با غده تیروئید کم کار یا غده تیروئیدی که در جایی که باید قرار ندارد یا به طور کامل از بین رفته است به دنیا می آید.
چکونه می توان سطح هورمون محرک تیروئید (TSH) را افزایش یا کاهش داد؟
به طور کلی، TSH به تغییرات سبک زندگی پاسخ نمی دهد. آنچه مهم است این است که غده هیپوفیز و تیروئید سالم هستند و با هم کار می کنند تا مقادیر مناسبی از هورمون تیروئید را تولید کنند.
نسل سوم TSH و TSH فوق حساس چیست؟
تقریباً همه آزمایشگاهها در حال حاضر از آزمایشهای «نسل سوم» یا «فوق حساس» هورمون محرک تیروئید (TSH) استفاده میکنند.
آزمایش های اولیه (ایمونواسی) برای هورمون محرک تیروئید (TSH) به اندازه کافی حساس نبودند تا سطوح بسیار پایین مشاهده شده در بیماران مبتلا به پرکاری تیروئید را از سطوح مشاهده شده در افراد عادی یوتیروئید متمایز کنند. در دهه 1980، سنجشهای حساستری (“نسل دوم”) توسعه یافتند و این روشها قادر به شناسایی بیماران با سطوح هورمون محرک تیروئید (TSH) بودند که به دلیل مقادیر بیش از حد T4 آزاد موجود در پرکاری تیروئید سرکوب شده بودند.
در دهه 1990، سنجشهای هورمون محرک تیروئید (TSH) حتی حساستر شدند و اگرچه این روشها میتوانستند سطوح پایینتری را نیز اندازهگیری کنند، اما به طور گسترده مورد استفاده قرار گرفتند، زیرا نسبت به سنجشهای نسل دوم در محدودهای که برای افتراق نرمال از پرکاری تیروئید مهم بود، بسیار بهتر عمل کردند.
هورمون محرک تیروئید (TSH) تیروئید شما را تحریک می کند تا هورمون های خود را آزاد کند، که عمدتاً بر متابولیسم بدن شما تأثیر می گذارد. سطوح بالای TSH معمولاً نشان دهنده کم کاری تیروئید و سطوح پایین TSH معمولاً نشان دهنده پرکاری تیروئید است.
منابع مقاله
A.D.A.M. Medical Encyclopedia. Neonatal hypothyroidism. Updated April 4, 2019. Accessed June 28 2021. https://medlineplus.gov/ency/article/001193.htm
A.D.A.M. Medical Encyclopedia. Newborn screening tests. Updated April 4, 2019. Accessed June 18, 2021. https://medlineplus.gov/ency/article/007257.htm
A.D.A.M. Medical Encyclopedia. Simple goiter. Updated January 26, 2020. Accessed June 18, 2021. https://medlineplus.gov/ency/article/001178.htm
A.D.A.M. Medical Encyclopedia. TSH test. Updated January 26, 2020. Accessed June 18, 2021.
https://medlineplus.gov/ency/article/003684.htm
A.D.A.M. Medical Encyclopedia. Thyroid nodule. Updated May 13, 2020. Accessed June 18, 2021. https://medlineplus.gov/ency/article/007265.htm
AFHS Patient Medication Information. Levothyroxine. American Society of Health-System Pharmacists, Inc. Updated February 15, 2019. Accessed June 23, 2021. https://medlineplus.gov/druginfo/meds/a682461.html
American Board of Internal Medicine. ABIM laboratory test reference ranges. Updated January 2021. Accessed June 29, 2021. https://www.abim.org/Media/bfijryql/laboratory-reference-ranges.pdf
American Family Physician. Updated AAP guidelines on newborn screening and therapy for congenital hypothyroidism. Published August 1, 2007. Accessed June 18, 2021. https://www.aafp.org/afp/2007/0801/p439.html
American Family Physician. Hypothyroidism: An update. Published August 1, 2012. Accessed June 18, 2021. https://www.aafp.org/afp/2012/0801/p244.html
American Thyroid Association. Thyroid function tests. Publication date unknown. Accessed June 18, 2021. https://www.thyroid.org/thyroid-function-tests/
Cappola AR. The thyrotropin reference range should be changed in older Patients. JAMA. 2019;322(20):1961-1962. doi:10.1001/jama.2019.14728
Columbia Surgery. At-home thyroid testing kits: What we know…and what we don’t: An interview with Dr. Hyesoo Lowe. Columbia Surgery website. Date unknown. Accessed June 18, 2021. https://columbiasurgery.org/news/home-thyroid-testing-kits-what-we-knowand-what-we-dont
Gharib H, Tuttle RM, Baskin HJ, Fish LH, Singer PA, McDermott MT. Subclinical thyroid dysfunction: A joint statement on management from the American Association of Clinical Endocrinologists, the American Thyroid Association, and the Endocrine Society. J Clin Endocrinol Metab. 2005;90(1):581-587. doi:10.1210/jc.2004-1231
LaFranchi S. Clinical features and detection of congenital hypothyroidism. In Geffner ME. UpToDate. Updated April 9, 2021. https://www.uptodate.com/contents/clinical-features-and-detection-of-congenital-hypothyroidism
Li D, Ferguson A, Cervinski MA, Lynch KL, Kyle PB. AACC guidance document on biotin interference in laboratory tests. J Appl Lab Med. 2020;5(3):575-587. doi:10.1093/jalm/jfz010
MedlinePlus: National Library of Medicine. Pituitary tumor. Updated April 12, 2021. Accessed June 23, 2021. https://medlineplus.gov/pituitarytumors.html
MedlinePlus: National Library of Medicine. TSH (thyroid-stimulating hormone). Updated July 31, 2020. Accessed June 18, 2021. https://medlineplus.gov/lab-tests/tsh-thyroid-stimulating-hormone-test/
National Heart, Lung, and Blood Institute. Blood tests. Publication date unknown. Accessed June 23, 2021. https://www.nhlbi.nih.gov/health-topics/blood-tests
National Institute of Diabetes and Digestive and Kidney Diseases. Hypothyroidism (underactive thyroid). Updated March 2021. Accessed June 23, 2021. https://www.niddk.nih.gov/health-information/endocrine-diseases/hypothyroidism
National Institute of Diabetes and Digestive and Kidney Diseases. Thyroid tests. Updated May 2017. Accessed June 23, 2021. https://www.niddk.nih.gov/health-information/diagnostic-tests/thyroid
National Institute of Diabetes and Digestive and Kidney Diseases. Hyperthyroidism (overactive thyroid). Updated August 2016. Accessed June 23, 2021. https://www.niddk.nih.gov/health-information/endocrine-diseases/hyperthyroidism
Natural Medicine Comprehensive Database. Biotin. Therapeutic Research Center. Updated June 23, 2021. Accessed June 25, 2021. https://medlineplus.gov/druginfo/natural/313.html
Orlander PR, Verghese JM, Freeman LM. Hypothyroidism. Medscape. In Griffing GR, ed. Updated March 3, 2021. Accessed June 18, 2021. https://emedicine.medscape.com/article/122393-overview
Ramanthan LV, Tang YW, Erdman P, Pessin MS. Direct access testing. American Association for Clinical Chemistry. Published March 24, 2020. Accessed June 23, 2021. https://www.aacc.org/cln/articles/2020/march/direct-access-testing
Reid JR, Wheeler SF. Hyperthyroidism: diagnosis and treatment. Am Fam Physician. 2005;72(4):623-630.
Ross DS. Treatment of primary hypothyroidism in adults. In: Cooper DS, ed. UpToDate. Updated September 6, 2019. Accessed June 18, 2021. https://www.uptodate.com/contents/treatment-of-primary-hypothyroidism-in-adults
Ross DS. Laboratory assessment of thyroid function. In: Cooper DS, ed. UpToDate. Updated December 11, 2019. Accessed June 18, 2021. https://www.uptodate.com/contents/laboratory-assessment-of-thyroid-function
Ross D.S Diagnostic approach to and treatment of thyroid nodules. In: Cooper DS, ed. UpToDate. Updated April 3, 2020. Accessed June 18, 2021. https://www.uptodate.com/contents/diagnostic-approach-to-and-treatment-of-thyroid-nodules
Ross D.S Overview of thyroid disease and pregnancy. In: Cooper DS, Lockwood CJ, eds. UpToDate. Updated April 3, 2020. Accessed June 18, 2021. https://www.uptodate.com/contents/diagnostic-approach-to-and-treatment-of-thyroid-nodules
Ross DS. Disorders that cause hypothyroidism. In: Cooper DS, ed. UpToDate. Updated March 12, 2021. Accessed June 18, 2021. https://www.uptodate.com/contents/disorders-that-cause-hypothyroidism
Ross DS. Diagnosis of hyperthyroidism. In: Cooper DS, ed. UpToDate. Updated April 19, 2021. Accessed June 18, 2021. https://www.uptodate.com/contents/diagnosis-of-hyperthyroidism
Ross DS. Patient Education: Hypothyroidism (underactive thyroid) (Beyond the basics) In: Cooper DS, ed. UpToDate. Updated May 2021. Accessed June 18, 2021. https://www.uptodate.com/contents/hypothyroidism-underactive-thyroid-beyond-the-basics
U.S. Preventive Services Task Force. Thyroid dysfunction: Screening. Published May 24, 2015. Accessed June 18, 2021. https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/thyroid-dysfunction-screening


















سلام. ممنون بابت مطالب خوبتون
من چند بار این تست رو تو آزمایشگاه های مختلف انجام دادم هرکدوم یه جواب میدن. گیج شدم نمیدونم مشکل تیروئید دارم یا نه؟
میشه راهنمایی بفرمایید؟
ممنونم
سلام و درود
توصیه میشه یک آزمایشگاه خوب رو انتخاب بفرمایید و آزمایش هاتون رو به صورت دوره ای تو همون آزمایشگاه انجام بدین. چون روش و نرمال رنج آزمایشگاه ها تقریبا ثابت هست. و هر وقت انجام میدن متوجه میشین که نسبت به دوره قبل چه تغییراتی داشته.
اگر براتون هم امکان داره نتایج و برامون ارسال بفرمایید تا بهتر راهنمایی کنیم.
آرزوی سلامتی