علت بالا بودن TSH و طبیعی بودن سطح FT4 یا T4 سرم چیست؟
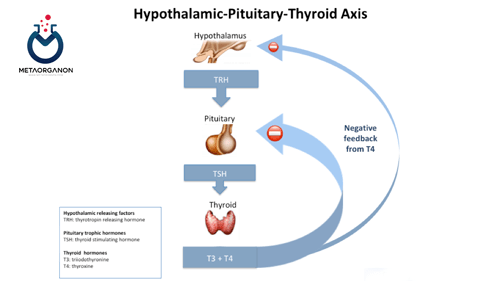
TSH (هورمون محرک تیروئید) هورمونی است که توسط غده هیپوفیز تولید می شود که در پایه مغز قرار دارد. TSH بر روی غده تیروئید که در گردن قرار دارد، برای تحریک تولید و ترشح هورمون های تیروئیدی مانند تیروکسین (T4) و تری یدوتیرونین (T3) عمل می کند.
سطح TSH معمولاً زمانی که سطح هورمون تیروئید در خون کاهش می یابد افزایش می یابد و به غده تیروئید سیگنال می دهد که هورمون های بیشتری تولید کند. برعکس، زمانی که سطح هورمون های تیروئید در خون افزایش می یابد، سطح TSH به طور معمول کاهش می یابد و به غده تیروئید سیگنال می دهد که تولید هورمون را کاهش دهد.
علت بالا بودن TSH و طبیعی بودن سطح FT4 یا T4 سرم چیست؟
در آزمایشگاه پزشکی برخی مواقع با نتایج ناهماهنگ TSH بالاتر و FT4 یا T4 در محدوده ی مرجع (نرمال) برخورد می کنیم.
این الگوی کمتر شایع در کیس های تایید شده هیپوتیروییدیسم ساب کلینیکال یا تحت بالینی [Subclinical hypothyroidism =SCH] در کلینیک کاملا شناخته شده است که در این قبیل کیس ها پیش از تأیید قطعی ِSCH، باید برای رد افزایش گذرای TSH متعاقب جذب اضافی یُد، یک تا سه ماه بعد مجدداً تست های تیروییدی تکرار شوند.
علاوه بر وضعیت کلینیک و پاتولوژیک SCH تعدادی از حالات پاتولوژیک و غیر پاتولوژیک دیگر نیز می توانند بر سطح سرمی TSH تأثیر بگذارند که باید در کلینیک و پاراکلینیک مورد دقت و توجه قرار گیرند. شرایط و وضعیت های زیر می توانند آزمایشگاه پزشکی را در دامِ [pitfall] نتایج دیس هارمونیک TFTs بیافکند
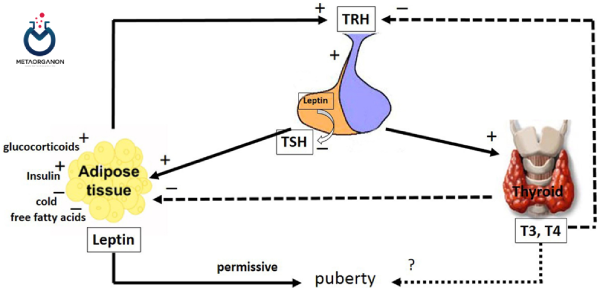
1️⃣ چاقی: در افراد چاق که ما با افزایش ترشح لِپتین [Leptin] از بافت آدیپوز مواجه هستیم؛ ترشح TRH از هیپوتالاموس نیز افزایش می یابد که باعث افزایش TSH سرم می گردد بدون اینکه کاهشی در سطح FT4 مشاهده کنیم.
لپتین هورمونی است که توسط بافت چربی تولید می شود و به مغز سیگنال می دهد تا اشتها را کاهش دهد و مصرف انرژی را افزایش دهد. از طرف دیگر هورمون های تیروئید توسط غده تیروئید تولید می شوند و میزان متابولیسم بدن را تنظیم می کنند.
لپتین و هورمون های تیروئیدی
مطالعات نشان داده اند که هورمون های تیروئید می توانند بر سطح لپتین در بدن تأثیر بگذارند. به طور خاص، کم کاری تیروئید (تیروئید کم کار) با کاهش سطح لپتین همراه است، در حالی که پرکاری تیروئید (تیروئید پرکار) با افزایش سطح لپتین همراه است.
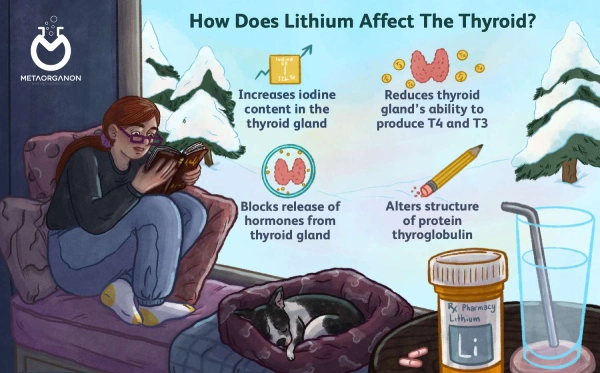
2️⃣ داروها: داروهای آنتی تیروئید، ریفامپیسین و آمیودارون، لیتیوم و جذب بیش از حد یُد می توانند سطح TSH سرم را افزایش دهند. آمیودارون بویژه داروی شناخته شده ای است که می تواند سطح TSH را به بالاتر از 10 افزایش دهد. در اینجا لزوم اخذ سابقه مصرف دارویی هنگام پذیرش بیماران در آزمایشگاه بیش از پیش برجسته می گردد.
افزایش مصرف ید بسته به وضعیت ید و عملکرد تیروئید فرد می تواند اثرات متفاوتی بر سطح هورمون محرک تیروئید (TSH) داشته باشد. TSH هورمونی است که توسط غده هیپوفیز تولید می شود و غده تیروئید را برای تولید هورمون های تیروئیدی مانند تیروکسین (T4) و تری یدوتیرونین (T3) تحریک می کند.
- در افراد مبتلا به کمبود ید: افزایش مصرف ید می تواند با تامین ید لازم برای تولید هورمون های تیروئید به عادی سازی سطح TSH کمک کند. این می تواند منجر به کاهش سطح TSH شود زیرا غده هیپوفیز تولید هورمون تیروئید کافی را حس می کند و تحریک غده تیروئید را کاهش می دهد.
- در افرادی که دریافت کافی ید دارند: افزایش بیشتر مصرف ید ممکن است تأثیر قابل توجهی بر سطح TSH نداشته باشد، زیرا بدن می تواند جذب ید را تنظیم کرده و عملکرد طبیعی تیروئید را حفظ کند.
- در مصرف بیش از حد ید: مصرف بیش از حد ید می تواند منجر به پیامدهای مختلفی شود:
- اثر Wolff-Chaikoff: کاهش موقتی در تولید هورمون تیروئید به دلیل بار بیش از حد ید. این می تواند باعث افزایش سطح TSH شود زیرا غده هیپوفیز سعی می کند غده تیروئید را برای تولید هورمون های بیشتر تحریک کند. این اثر معمولا گذرا است و عملکرد تیروئید پس از چند روز به حالت عادی باز می گردد.
- پرکاری تیروئید ناشی از ید: در برخی موارد، مصرف بیش از حد ید می تواند منجر به تولید بیش از حد هورمون های تیروئید شود و باعث پرکاری تیروئید شود. این می تواند منجر به کاهش سطح TSH شود زیرا غده هیپوفیز سطوح بالای هورمون های تیروئید را حس می کند و تحریک غده تیروئید را کاهش می دهد.
- کم کاری تیروئید ناشی از ید: در افراد مستعد، مصرف بیش از حد ید می تواند منجر به تولید کم هورمون های تیروئید شود و باعث کم کاری تیروئید شود. این می تواند منجر به افزایش سطح TSH شود زیرا غده هیپوفیز سعی می کند غده تیروئید را برای تولید هورمون های بیشتر تحریک کند.
حفظ مصرف مناسب ید برای حمایت از عملکرد سالم تیروئید و حفظ سطح طبیعی TSH ضروری است. مقدار توصیه شده روزانه (RDA) برای ید بسته به سن، جنس و مرحله زندگی متفاوت است. قبل از ایجاد تغییرات قابل توجه در مصرف ید، ضروری است که با یک متخصص مشورت کنید.
به طور خاص، لیتیوم می تواند از ترشح هورمون آزاد کننده تیروتروپین (TRH) از هیپوتالاموس جلوگیری کرده و حساسیت غده هیپوفیز را به TRH کاهش دهد. در نتیجه، این می تواند منجر به کاهش تولید و ترشح هورمون محرک تیروئید (TSH) از غده هیپوفیز شود که در نهایت منجر به کاهش تولید هورمون تیروئید توسط غده تیروئید می شود.
ارتباط لیتیوم و هورمون های تیروئیدی
3️⃣ نارسایی آدرنال [Adrenal insufficiency]: در کیس های مبتلا به نارسایی اولیه ی آدرنال و کمبود ایزوله ی ACTH، افزایش خفیف TSH سرم دیده می شود که می تواند آزمایشگاه و کلینیسین ها را در دامِ تشخیص نادرست SCH بیاندازد. در این قبیل کیس ها باید پیش از تجویز لووتیروکسین بیمار تحت درمان با هیدروکوتیزون قرار گیرد.
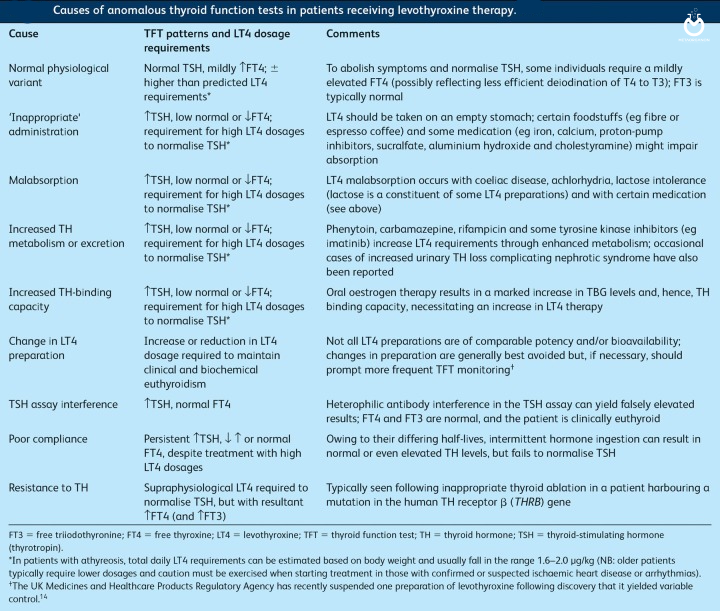
علل غیرعادی بودن تست های عملکرد تیروئید در بیماران تحت درمان با لووتیروکسین
4️⃣ هیپوتیروئیدیسم ِهیپوتالامیک: در این بیماران هم اغلب افزایش ملایم TSH سرم و کاهش FT4 را می بینیم. گاهی اوقات هم سطح سرمی FT4 نرمال است که شبیه به الگوی هیپوتیروییدیسم ساب کلینیکال یا تحت بالینی [ Subclinical hypothyroidism=SCH] می باشد.
5️⃣ طیِ فرآیند درمانی هیپوتیروییدیسم تأییدشده: در اوایل هیپوتیروئیدیسم واضح یا در بیمارانی که جذب ناکافی لووتیروکسین دارند علی رغم FT4 نرمال مقادیر سرمی TSH افزایش ملایم نشان می دهد.
6️⃣ بیماری غیر تیروئیدی [Non-thyroidal illness]: در بیمارانی که درگیر بیماری های ناتوان کننده و مزمن مانند کاشکسی ِکنسر ها در ارتباط با بدخیمی ها هستند ممکن است نتایج تست های خونی تیروییدی بسیار شبیه به الگوی بیماران شناخته شده ی هیپوتیروییدیسم ساب کلینیکال یا تحت بالینی باشد.
7️⃣ آنتی بادی های هتروفیلیک: آنتی بادی های هتروفیل آنتی بادی هایی هستند که می توانند به چندین آنتی ژن، از جمله آنتی ژن هایی که به آنتی ژن هدف مرتبط نیستند، متصل شوند. در زمینه اندازه گیری هورمون محرک تیروئید (TSH)، آنتی بادی های هتروفیل می توانند با دقت سنجش TSH تداخل داشته باشند و منجر به افزایش یا کاهش کاذب سطح TSH شود.
آنتی بادیهای هتروفیل میتوانند با اتصال به آنتیبادیهای جذب یا شناسایی مورد استفاده در سنجش، در سنجش TSH تداخل ایجاد کنند که به ترتیب منجر به نتایج مثبت یا منفی کاذب میشود. این تداخل می تواند در هر دو سنجش ایمونومتری (ساندویچ) و ایمونومتری (رقابتی) TSH رخ دهد.
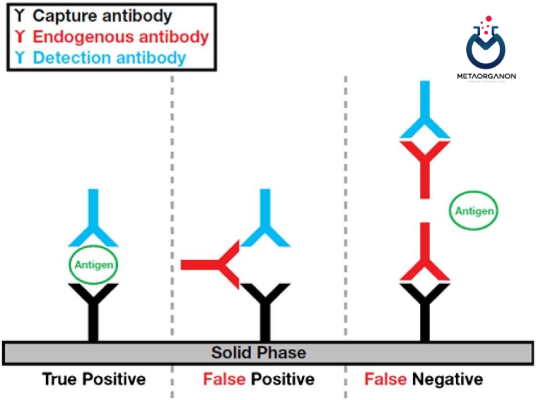
تاثیر آنتی بادی های هتروفیلیک بر اندازه گیری TSH
برای به حداقل رساندن اثر آنتیبادیهای هتروفیل بر اندازهگیری TSH، استراتژیهای مختلفی ایجاد شده است، از جمله استفاده از عوامل مسدودکننده، مانند آلبومین سرم گاوی یا معرفهای مسدودکننده آنتیبادی هتروفیل، و استفاده از سنجشهای TSH که کمتر مستعد تداخل هتروفیل هستند. به عنوان سنجش TSH نسل سوم.
8️⃣ اختلالات ژنتیکی: موتاسیون های ژنتیکی هتروژن ِ ژن ِرسپتور TSH [inactive form] در 11/4 تا 29/0 درصد از کودکان مبتلا به SCH یافت شده اند. افزایش خفیف TSH سرم در بیماران حامل ژن دوگانه ی اکسیداز ۲ [DUOX2] شناسایی شده اند که برای آلی سازی یُد [iodine organification] در غده تیرویید ضروری است.
در 25/3 تا 60 درصد کیس های یا سندروم داون اختلال هیپوتیروییدیسم ساب کلینیکال یا SCH دیده می شود. علاوه بر این افزایش ملایم ِTSH در بیماران هیپوپاراتیروئیدیسم تیپ 1a نیز گزارش شده است که در آن مسیر سیگنالینگ داخل سلولی از طریق cAMP مختل شده است و در نتیجه مقاومت به TSH وجود دارد.
جهش های ژنتیکی می توانند اندازه گیری هورمون محرک تیروئید را به روش های مختلف تحت تاثیر قرار دهند.
- اولاً، جهشهای ژنتیکی خاص میتوانند باعث تغییراتی در ساختار یا عملکرد غده تیروئید شوند که منجر به تغییرات در سطوح T3، T4 و TSH میشود. به عنوان مثال، جهش در ژن هایی مانند TSHR، THRB یا DUOX2 می تواند منجر به شرایطی مانند کم کاری مادرزادی تیروئید شود که می تواند باعث کاهش سطح TSH شود.
- ثانیا، جهش در ژنهای دخیل در تنظیم غده هیپوفیز یا هیپوتالاموس نیز میتواند بر سطح TSH تأثیر بگذارد. به عنوان مثال، جهش در ژن هایی مانند TRHR یا TBL1X می تواند منجر به کم کاری تیروئید مرکزی شود، وضعیتی که در آن غده هیپوفیز در پاسخ به سطوح پایین هورمون تیروئید، سطح کافی هورمون محرک تیروئید را تولید نمی کند.
9️⃣ در دوران بارداری: در بارداری غده تیروئید دستخوش تغییرات قابل توجهی برای پاسخگویی به افزایش تقاضا برای هورمون های تیروئید می شود. این هورمون ها برای رشد و نمو جنین ضروری هستند. در نتیجه، کم کاری تیروئید تحت بالینی می تواند پیامدهای مهمی هم برای مادر و هم برای جنین در حال رشد داشته باشد.
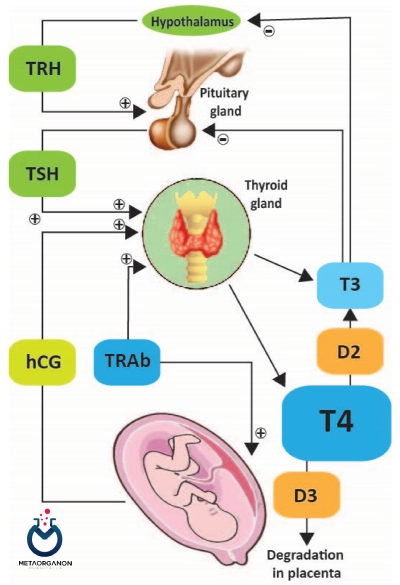
دوران بارداری و کم کاری تیروئیدی
هیپوتیروییدیسم ساب کلینیکال یا تحت بالینی در زنان باردار شایع تر از زنان غیر باردار است، به ویژه در افرادی که مسن تر هستند یا دارای اختلالات تیروئیدی زمینه ای هستند. هنگامی که یک زن در دوران بارداری دچار کم کاری تیروئید تحت بالینی می شود، می تواند خطر عوارضی مانند سقط جنین، زایمان زودرس، وزن کم هنگام تولد و نقص های عصبی شناختی را در نوزاد افزایش دهد.
در سایت Cleveland Clinic در مورد TSH (هورمون محرک تیروئید) بیشتر بخوانید:
TSH (هورمون محرک تیروئید) تیروئید شما را تحریک می کند تا هورمون های خود را آزاد کند، که عمدتاً بر متابولیسم بدن شما تأثیر می گذارد. سطوح بالای TSH معمولاً نشان دهنده کم کاری تیروئید و سطوح پایین TSH معمولاً نشان دهنده پرکاری تیروئید است.
نگارش و ترجمه:
️دکتر علیرضا لطفی کیان ️
دکترای علوم آزمایشگاهی بالینی
از دانشگاه علوم پزشکی ایران
➖Biondi B, Cappola AR, Cooper DS (2019) Subclinical hypothyroidism: a review. JAMA 322: 153–160.
➖Cooper DS, Biondi B (2012) Subclinical thyroid disease.Lancet 379: 1142-1154.
➖Knudsen N, Laurberg P, Rasmussen LB, Bulow I, Perrild H, et al. (2005) Small differences in thyroid function may be important for body mass index and the occurrence of obesity in the population. J Clin Endocrinol Metab 90: 4019–4024.
➖ Kinoshita S, Hayashi T, Wada K, Yamato M, Kuwahara T, et al. (2016) Risk factors for amiodarone-induced thyroid dysfunction in Japan. J Arrhythm 32: 474–480.
➖Takeuchi D, Honda K, Shinohara T, Inai K, Toyohara K, et al. (2015) Incidence, clinical course, and risk factors of amiodarone-induced thyroid dysfunction in Japanese adults with congenital heart disease. Circ J 79: 1828– 1834.
➖Laurberg P, Andersen S, Carle A, Karmisholt J, Knudsen N, et al. (2011) The TSH upper reference limit: where are we at? Nat Rev Endocrinol 7: 232–239.











