آزمایش تومور مارکر اینهیبین | Inhibin A and Inhibin B Tumor Markers
- چرا آزمایش اینهیبین(Inhibin) درخواست می شود؟
- چه زمانی آزمایش اینهیبین(Inhibin) بایستی انجام شود؟
- نمونه مورد نیاز برای آزمایش اینهیبین(Inhibin):
- آمادگی قبل از انجام آزمایش اینهیبین(Inhibin):
- نام روش انجام آزمایش اینهیبین(Inhibin):
- چه چیزی در آزمایش اینهیبین(Inhibin) مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش اینهیبین(Inhibin)
- اهمیت بالینی آزمایش اینهیبین(Inhibin)
- محدوده مرجع آزمایش اینهیبین(Inhibin):
- سوالات متداول
- چگونه از نتایج این آزمایش اینهیبین(Inhibin) استفاده می شود؟
- چه زمانی آزمایش اینهیبین(Inhibin) درخواست می شود؟
- نتیجه آزمایش اینهیبین(Inhibin) چه چیزی را نشان می دهد؟
- آیا می توان برای غربالگری تومورهای تخمدان یا سرطان تخمدان آزمایش اینهیبین(Inhibin) انجام داد؟
- چه آزمایشهای نشانگر تومور دیگری ممکن است درخواست شود؟
- علاوه بر تومورهای تخمدان، آیا از آزمایش اینهیبین(Inhibin) برای سایر شرایط استفاده می شود؟
- چه مدت طول می کشد تا نتایج آزمایش اینهیبین(Inhibin) آماده گردد ؟
- تومورهای تخمدان چگونه درمان می شوند؟
- مطالب مرتبط در متااورگانون:
- در جای دیگر وب:
اینهیبین ها هورمون های پروتئینی هترودیمری هستند که توسط سلول های گرانولوزای تخمدان در زنان و سلول های سرتولی بیضه در مردان ترشح می شوند. آنها به طور انتخابی ترشح هورمون محرک فولیکول هیپوفیز (FSH) را سرکوب می کنند و دارای اثرات پاراکرین موضعی در غدد جنسی هستند. اینهیبین ها از یک دایمر از 2 زیر واحد همولوگ، یک زیر واحد آلفا و یک زیر واحد بتا یا بتا B تشکیل شده اند تا به ترتیب اینهیبین A و اینهیبین B را تشکیل دهند.
اسامی دیگر:
- Inhibin A and Inhibin B Tumor Marker
چرا آزمایش اینهیبین(Inhibin) درخواست می شود؟
- برای کمک به تعیین تومور تخمدان، اغلب همراه با آزمایش CA-125
- برای کمک به تشخیص تومورهای نادر سلول گرانولوزای تخمدان و گاهی اوقات تومورهای اپیتلیال مخاطی تخمدان
- ارزیابی اثربخشی درمان آنها و پایش بازگشت تومور پس از درمان
چه زمانی آزمایش اینهیبین(Inhibin) بایستی انجام شود؟
- هنگامی که مشکوک به داشتن تومور تخمدانی هستید (به عنوان مثال، شما یک توده در ناحیه لگن دارید)
- پس از تشخیص تومور سلول گرانولوزا یا تومور اپیتلیال موسینوس و قبل از شروع درمان
- در فواصل زمانی و بعد از درمان
نمونه مورد نیاز برای آزمایش اینهیبین(Inhibin):
- ظرف/لوله: لوله با درب قرمز یا زرد(ترجیحا همراه با ژل جداکننده)
- نوع نمونه: سرم
- حجم نمونه: 1 میلی لیتر

لوله های مورد استفاده برای آزمایش اینهیبین(Inhibin)
شاید این مطلب برای شما مفید باشد:
روش های مختلف جمع آوری نمونه های آزمایشگاه
شاید این مطلب برای شما مفید باشد:
لوله های آزمایش و ضد انعقادها (Test tubes and Anticoagulants)
شاید این مطلب برای شما مفید باشد:
ذخیره سازی نمونه های آزمایشگاهی
آمادگی قبل از انجام آزمایش اینهیبین(Inhibin):
به آمادگی خاصی نیاز ندارد
نام روش انجام آزمایش اینهیبین(Inhibin):
Inhibin A: روش ایمونوآنزیمی 2 مرحله ای متوالی
Inhibin B: سنجش ایمونوسوربنت مرتبط با آنزیم (ELISA)
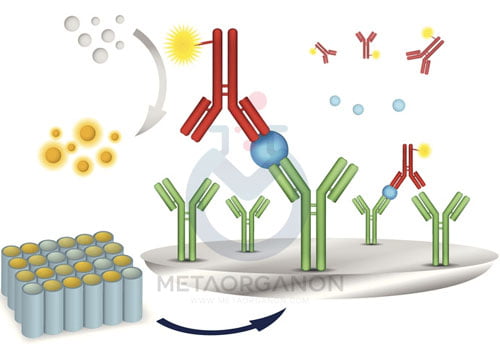
شرح روش Inhibin A
سنجش Inhibin A یک سنجش متوالی 2 مرحله ای ایمونوآنزیمی (“ساندویچ”) است. نمونه به ظرف واکنش اضافه می شود و با ذرات پارامغناطیس همراه با آنتی بادی مونوکلونال آنتی اینهیبین A انکوبه می شود. نمونه و معرف های اضافی حذف می شوند و آنتی اینهیبین(یک ترکیب مونوکلونال آنتی بادی) قلیایی فسفاتاز سپس به مخلوط واکنش اضافه می شود.پس از انکوباسیون، مواد غیر متصل شسته می شوند.کمپلکس آنتی بادی آنالیت با افزودن سوبسترای نورتابی شیمیایی تشخیص داده می شود. تولید نور مستقیماً با غلظت اینهیبین A در نمونه متناسب است.

اساس سنجش ایمونوآنزیمی
شرح روش Inhibin B
روش فوق حساس Immunosorbent مرتبط با آنزیم Inhibin B یک سنجش کمی از نوع ساندویچی سه مرحله ای است. نمونه در چاهک هایی که با آنتی بادی Inhibin B پوشانده شده اند انکوبه می شود. پس از انکوباسیون و شستشو، چاهک ها با آنتی بادی بیوتینیله اینهیبین B انکوبه می شوند. پس از مرحله دوم انکوباسیون و شستشو، چاهک ها با کونژوگه استرپتاویدین ترب کوهی پراکسیداز انکوبه می شوند.
پس از مرحله سوم انکوباسیون و شستشو، چاهک ها با محلول بستر انکوبه می شوند. پس از انکوباسیون، یک محلول توقف اسیدی اضافه می شود. مجموعه آنتی بادی آنالیت با اندازه گیری جذب طول موج دوگانه در 450 نانومتر به عنوان فیلتر آزمایش اولیه و 620 نانومتر به عنوان فیلتر مرجع شناسایی می شود. میزان جذب اندازه گیری شده با غلظت Inhibin B در نمونه ها و کالیبراتورها نسبت مستقیم دارد.
اساس کار سنجش الایزا
چه چیزی در آزمایش اینهیبین(Inhibin) مورد بررسی قرار می گیرد؟
اینهیبین ها هورمون های پروتئینی هترودیمری هستند که توسط سلول های گرانولوزای تخمدان در زنان و سلول های سرتولی بیضه در مردان ترشح می شوند. آنها به طور انتخابی ترشح هورمون محرک فولیکول هیپوفیز (FSH) را سرکوب می کنند و دارای اثرات پاراکرین موضعی در غدد جنسی هستند. اینهیبین ها از یک دایمر از 2 زیر واحد همولوگ، یک زیر واحد آلفا و یک زیر واحد بتا یا بتا B تشکیل شده اند تا به ترتیب اینهیبین A و اینهیبین B را تشکیل دهند.
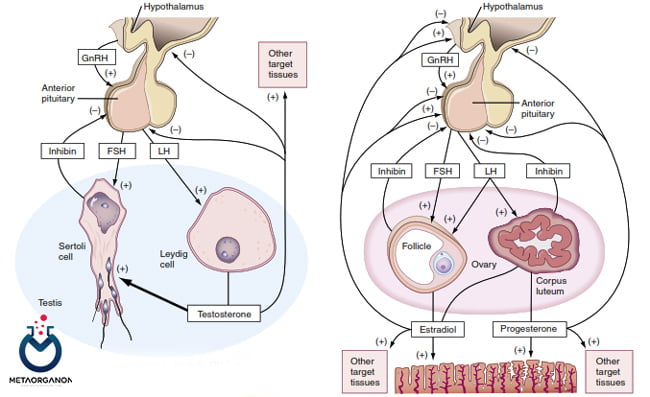
متابولیسم اینهیبین
در زنان، اینهیبین A در درجه اول توسط فولیکول غالب و جسم زرد تولید می شود. در حالی که اینهیبین B عمدتا توسط فولیکول های کوچک در حال رشد تولید می شود. سطوح سرمی اینهیبین A و B در طول چرخه قاعدگی در نوسان است. اینهیبین A در اوایل فاز فولیکولی کم است و در زمان تخمک گذاری به حداکثر سطح در فاز میانی لوتئال می رسد. در مقابل، سطوح اینهیبین B در اوایل فاز فولیکولی افزایش مییابد تا همزمان با شروع کاهش فاز میانی فولیکولی در سطوح FSH به اوج برسد.
سطح اینهیبین B در اواخر فاز فولیکولی کاهش می یابد. یک اوج کوتاه مدت هورمون 2 روز پس از اوج هورمون لوتئینیزه کننده (LH) در چرخه میانی وجود دارد. سطح اینهیبین B در طول فاز لوتئال چرخه پایین می ماند. زمان افزایش اینهیبین B نشان می دهد که از طریق بازخورد منفی در تولید FSH در تنظیم فولیکولوژنز نقش دارد. در یائسگی، با کاهش فولیکول های تخمدان، اینهیبین A و B سرم به سطوح بسیار پایین یا غیرقابل تشخیص کاهش می یابد.
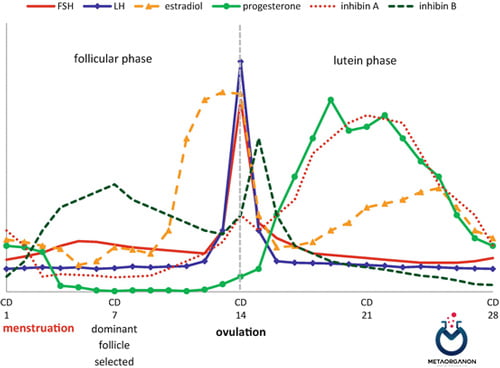
سطح هورمون ها در دوره ماهیانه
سرطان تخمدان به 3 نوع طبقه بندی می شود: اپیتلیال (80 درصد)، تومورهای سلول زایا (10 تا 15 درصد) و تومورهای بند ناف استرومایی (5 تا 10درصد). تومورهای اپیتلیال تخمدان بیشتر به انواع سروزی (70درصد)، موسینوز (10-15درصد) و اندومتریوئید (10-15درصد) تقسیم می شوند. تومورهای سلول گرانولوزا نشان دهنده اکثر تومورهای بند ناف جنسی استرومایی هستند.
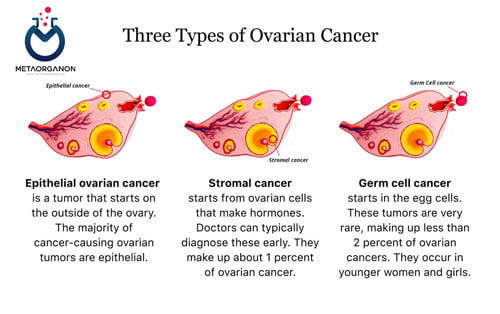
انواع مختلف سرظان تخمدان
افزایش اینهیبین A و B سرم در برخی از بیماران مبتلا به تومورهای سلولی گرانولوزا مشاهده می شود. افزایش اینهیبین A در حدود 70 درصد از تومورهای سلول گرانولوزا گزارش شده است. در این بیماران، سطوح اینهیبین A تمایل به افزایش 6 تا 7 برابری نسبت به مقدار محدوده مرجع دارند.
افزایش اینهیبین B در 89 درصد تا 100 درصد بیماران مبتلا به تومورهای سلول گرانولوزا گزارش شده است.در این بیماران، سطوح اینهیبین B تمایل دارد حدود 60 برابر بیش از مقدار مرجع افزایش یابد. فراوانی سطوح بالا در بین مطالعات متفاوت است، که احتمالاً به دلیل ویژگیهای متفاوت آنتیبادیهای مورد استفاده در سنجش ایمنی است.
تومورهای سلول گرانولوزا
به نظر می رسد اینهیبین A و B نشانگرهای سرمی مناسبی برای تومورهای اپیتلیال از نوع موسینوس هستند، به طوری که در حدود 20 درصد موارد سطح اینهیبین A و 55 درصد تا 60 درصد موارد دارای سطوح بالای اینهیبین B هستند. در مقابل، اینهیبین یک نشانگر خیلی خوب در تومورهای اپیتلیال غیرموسینوس نیست. در بهترین حالت، اینهیبین کل در 15 تا 35 درصد موارد سرطان تخمدان اپیتلیال غیرموسینوس افزایش می یابد.
تومورهای اپیتلیال از نوع موسینوس
به نظر می رسد اینهیبین مکمل آنتی ژن سرطانی 125 (CA125) به عنوان یک نشانگر سرطان تخمدان باشد. CA125 نشانگر تومور خوبی برای تومورهای سلولی تخمدان مخاطی و گرانولوزا نیست. اینهیبین عملکرد بهتری را در آن 2 نوع سرطان تخمدان نشان می دهد.
مارکرهای سرولوژیک مرتبط با بیماری های بدخیم
| بیماری بدخیم | مارکر اصلی | مارکرهای دیگر |
|---|---|---|
| تومور مغزی | Desmosterol | Polyamines |
| "سرطان سلولی فلسی(Squamous cell carcinoma) " | CYFRA 21-1 | * |
| تومورهای هیپوفیز | Growth hormone | IGF-I |
| تومورهای هیپوفیز آدرنال | Cortisol | Free catecholamines DHEA 17-ketosteroids prolactin |
| سندرم کوشینگ | ACTH | Endorphin lipotropin |
| هیپرکلسمی بدخیمی | PTH-related peptide | * |
| تومورهای غدد درون ریز پانکراس | Pancreatic polypeptide | Chromogranin AC-peptide IGF-I binding protein I Gastrinoma |
| گلوکاگونوم | Glucagon | * |
| انسولینوم | Insulin | * |
| کارسینوم مدولاری تیروئید | Calcitonin | NSE Microadenomas (pituitary) |
| نئوپلازی های متعدد غدد درون ریز | Chromogranin A | * |
| سرطان پاپیلاری و فولیکولی تیروئید | Thyroglobulin | * |
| تومورهای پاراتیروئید | PTH-intact | * |
| سندرم زولینگر-الیسون | Gastrin | * |
| فئوکروموسیتوم | Metanephrine | Chromogranin A plasma catecholamines |
| تومورهای هیپوفیز | Free β hCG | FSH LH prolactin TSH |
| استئوسارکوم | Alkaline phosphatase | * |
| سرطان پستان | HER2/neu CA 15-3 | CYFRA 21-1 CEA calcitonin |
| کارسینوم برونکوژنیک | Prolactin | * |
| سرطان ریه (NSC) | CYFRA 21-1 NSE | ACTH CK-BB calcitonin CA 72-4 CEA AFP ferritin LASA-P TPA |
| تومورهای کارسینوئیدی | Histamine ADH bradykinin | * |
| سرطان ریه سلول کوچک | ACTH ADH CEA CK-BB NSE bombesin calcitonin | * |
| سرطان روده بزرگ | CEA | * |
| کارسینوم معده | CA 72-4 | * |
| کارسینوم سلولهای کبد | AFP | CEA ferritin ALP TPA γ-glutamyltranspeptidase (GGT) |
| کارسینوم پانکراس | CA 19-9 | CEA CK-BB ADH ALP |
| سرطان مثانه | T-antigen urokinase inhibitor TPA cytokeratins | Glycosaminoglycans uroplakins |
| تومور بیضه غیرسمینوماتو | AFP | hCG |
| کارسینوم پروستات | PSA | PAP racemase |
| کارسینوم سلول کلیه | Renin erythropoietin IL-4 PGA | * |
| سرطان بیضه | hCG | PLAP Oct3/4 |
| سرطان دهانه رحم | SCC | CA 125 CEA TPA |
| کارسینوم تخمدان | CA 125 | UGF inhibin AFP amylase isoenzyme CEA CK-BB hCG |
| کوریوکارسینوما | hCG | * |
| تومورهای جفت | hCG | Free α hCG CA 15-3 PTH NSE prolactin |
| سرطان رحم | SCC | * |
| تراتوبلاستوما | AFP | hCG ferritin |
| لوسمی لنفوسیتی مزمن (CLL) | TdT | Serum β2M LASA-P B-cell malignancies |
| لوسمی میلوژن مزمن | TdT | * |
| لوسمی سلول مویی | IL-2 receptor | * |
| بیماری هوچکین | LASA-P ferritin | * |
| لوسمی | TdT | ALP β2M ferritin LD myelin basic protein adenosine deaminase PNP |
| لنفوم | β2M | TdT Ki-67 LASA-P |
| مولتیپل میلوما | Ig heavy and light chain | Bence-Jones protein β2M IgA serum free light chain |
| بیماری والدنستروم | IgM | β2M serum free light chain |
| آنتی ژن ملانوما | Melanoma-associated LASA-P l-dopa | C-reactive protein |
| تومورهای طحال | Ferritin | * |
| سارکوم | β2M | * |
اکثر مطالعات برای اینهیبین A و B به عنوان نشانگرهای سرطان تخمدان به زنان یائسه محدود شده است که سطح هر دو پروتئین به طور معمول بسیار پایین است. سطوح اینهیبین در رابطه با چرخه قاعدگی متفاوت است و بنابراین تفسیر آن در زنان پیش از یائسگی دشوار است.
اینهیبین B همچنین به عنوان نشانگر ذخیره تخمدان استفاده شده است. هر زن با تعداد خاصی از فولیکولهای حاوی تخمک متولد میشود، این تعداد به طور پیوسته و به طور طبیعی با افزایش سن کاهش مییابد. تعداد فولیکول های باقی مانده در تخمدان در هر زمان ذخیره تخمدان نامیده می شود.
با کاهش ذخایر تخمدان، تحریک رشد فولیکولها برای هورمونهای مورد استفاده برای لقاح آزمایشگاهی (IVF) دشوارتر میشود و در نتیجه احتمال بازیابی موفقیتآمیز تخمک، لقاح و انتقال جنین کاهش مییابد که همگی منجر به کاهش شانس حامله شدن به عنوان بخشی از ارزیابی ناباروری، تلاش هایی برای تخمین ذخیره تخمدان زنان انجام می شود.
آزمایش ها برای ارزیابی ذخیره تخمدان شامل موارد زیر است: روز 3 قاعدگی FSH، روز 3 قاعدگی اینهیبین B و سطح هورمون آنتی مولرین(AMH). مقدار اینهیبین B اندازه گیری شده در سرم در مرحله اولیه فولیکولی چرخه قاعدگی (روز 3) به طور مستقیم تعداد فولیکول های تخمدان را منعکس می کند. بنابراین، هر چه اینهیبین B بالاتر باشد، فولیکول های تخمدان بیشتری وجود دارد. سطح اینهیبین B که پاسخ ضعیف به درمان IVF را پیشبینی میکند، با این سنجش مشخص نشده است.
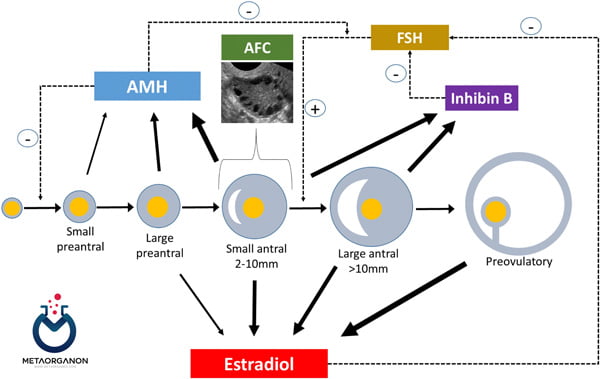
آزمایش ها برای ارزیابی ذخیره تخمدان
در بیماران مذکر، سطح اینهیبین B در افرادی که باروری ظاهراً نرمال دارند، بیشتر از افراد دارای ناباروری و اسپرمزایی غیرطبیعی است. اینهیبین B سرم، هنگامی که در ترکیب با FSH استفاده می شود، نشانگر حساس تری برای اسپرم زایی نسبت به FSH به تنهایی است. با این حال، سطح بهینه اینهیبین B برای ارزیابی ناباروری مردان ثابت نشده است.
عوامل مداخله گر در آزمایش اینهیبین(Inhibin)
برخی از بیمارانی که در معرض آنتی ژن های حیوانی قرار گرفته اند، چه در محیط و چه به عنوان بخشی از روش های درمانی یا تصویربرداری، ممکن است آنتی بادی های ضد حیوانی در گردش داشته باشند. این آنتی بادی ها ممکن است با معرف های سنجش تداخل داشته باشند تا نتایج غیر قابل اعتمادی ایجاد کنند.
مطلب پیشنهادی: تداخلات دارویی در آزمایش ها
اهمیت بالینی آزمایش اینهیبین(Inhibin)
- سطح Inhibin A تقریباً در 70 درصد از بیماران مبتلا به تومورهای سلولی گرانولوزا و تقریباً در 20 درصد از بیماران مبتلا به تومورهای تخمدان اپیتلیال افزایش می یابد.
- سطح Inhibin B در تقریباً 89 درصد تا 100 درصد بیماران مبتلا به تومورهای سلول گرانولوزا و تقریباً در 55 درصد تا 60 درصد از بیماران مبتلا به تومورهای تخمدان اپیتلیال افزایش می یابد.
- سطح نرمال اینهیبین A یا B وجود تومور سلولی مخاطی یا گرانولوزای تخمدان را رد نمی کند.
- برای مانیتور بیماران مبتلا به سرطان تخمدان شناخته شده، سطح اینهیبین A و B مدت کوتاهی پس از جراحی کاهش می یابد. افزایش اینهیبین A یا B پس از درمان حاکی از بیماری باقیمانده، عود کننده یا پیشرونده است. در بیماران مبتلا به بیماری عود کننده، به نظر می رسد افزایش اینهیبین A یا B زودتر از علائم بالینی وجود دارد. بیماران در حال بهبودی سطوح نرمال اینهیبین A و B را نشان می دهند.
- برای ارزیابی ناباروری، سطح اینهیبین B در محدوده پس از یائسگی، حاکی از کاهش ذخیره تخمدان است.
محدوده مرجع آزمایش اینهیبین(Inhibin):
INHIBIN A
Males:
- <2.0 pg/mL
Females
- <11 years: <4.7 pg/mL
- 11-17 years: <97.5 pg/mL
- Premenopausal: <97.5 pg/mL
- Postmenopausal: <2.1 pg/Ml
INHIBIN B
Males
- <15 days: 68-373 pg/mL
- 15-180 days: 42-516 pg/mL
- 6 months-7 years: 24-300 pg/mL
- 8-30 years: 47-383 pg/mL
- 31-72 years: <358 pg/mL
- >72 years: Not established
Females
- < or =12 years: <183 pg/mL
- 13-41 years regular Cycle (Follicular Phase): <224 pg/mL
- 42-51 years regular Cycle (Follicular Phase): <108 pg/mL
- 13-51 years regular Cycle (Luteal Phase): <80 pg/mL
- >51 years (Postmenopausal): <12 pg/mL
مطلب پیشنهادی: مقادیر بحرانی در آزمایشگاه های تشخیص طبی
توجه: محدوده مرجع و واحد آزمایش وابسته به روش انجام و کیت می باشد و ممکن است در آزمایشگاه های مختلف متفاوت باشد. بنابراین توصیه می گردد که آزمایش ها ترجیحا در یک آزمایشگاه مورد بررسی قرار گیرد.
سوالات متداول
چگونه از نتایج این آزمایش اینهیبین(Inhibin) استفاده می شود؟
آزمایش های Inhibin A و/یا Inhibin B ممکن است همراه با آزمایش CA125 برای کمک به تعیین اینکه آیا شما تومور تخمدان دارید یا خیر، استفاده شود. همچنین ممکن است از آزمایش برای کمک به تشخیص نوع نادر تومور تخمدان به نام تومور سلول گرانولوزا استفاده شود و کمتر برای کمک به تشخیص تومور اپیتلیال مخاطی تخمدان استفاده شود.
اگر یکی از این نوع تومورهای تخمدانی در شما تشخیص داده شود، ممکن است در ابتدا از آزمایش خون برای اندازه گیری اینهیبین A و/یا اینهیبین B برای تعیین اینکه آیا تومور شما سطح یک یا هر دوی این هورمون ها را افزایش می دهد استفاده شود. اگر سطح اینهیبین A یا B شما قبل از درمان بالا رفته باشد، ممکن است از آزمایش برای پایش اثربخشی درمان استفاده شود. این آزمایش همچنین ممکن است پس از درمان برای مانیتور عود تومور استفاده شود.
چه زمانی آزمایش اینهیبین(Inhibin) درخواست می شود؟
زمانی که توده ای در لگن دارید و احتمال وجود تومور تخمدان وجود دارد، ممکن است آزمایش اینهیبین A و B درخواست شود.
این آزمایشها ممکن است پس از تشخیص تومور سلولی گرانولوزای تخمدان یا گاهی اوقات تومور اپیتلیال مخاطی تخمدان و قبل از شروع درمان درخواست شوند. اگر سطوح بالا باشد، ممکن است آزمایش(ها) به طور منظم در طول درمان شما و به صورت دوره ای پس از اتمام درمان برای مانیتور عود تومور درخواست شود.
نتیجه آزمایش اینهیبین(Inhibin) چه چیزی را نشان می دهد؟
نتایج آزمایشهای نشانگر تومور اینهیبین A و اینهیبین B علاوه بر نتایج سایر آزمایشها، مانند CA125، در زمینه سابقه پزشکی شما نیز تفسیر میشوند.
اگر توده لگنی دارید، افزایش اینهیبین A، اینهیبین B و/یا CA125 نگران کننده است اما لزوماً نشان دهنده وجود تومور تخمدان نیست. این یافته باعث نیاز به آزمایش ها و ارزیابی پزشکی بیشتر می شود. تا زمانی که تومور نمونه برداری و آزمایش نشود، معمولاً نمی توان تشخیص داد که آیا تومور تخمدان سرطانی است یا خیر.
اگر تومور سلول گرانولوزا یا تومور اپیتلیال موسینوس تشخیص داده شده و تحت درمان هستید، نتایج ممکن است به معنای یکی از موارد زیر باشد:
- اگر سطح Inhibin A و/یا B شما در ابتدا بالا باشد و سپس در طول درمان کاهش یابد، این به طور کلی نشان می دهد که تومور به درمان پاسخ می دهد.
- اگر سطح اینهیبین A یا B افزایش یابد یا ثابت بماند، ممکن است تومور شما به درمان پاسخ ندهد.
- کاهش اولیه سطح اینهیبین پس از تکمیل درمان، همراه با افزایش سطح اینهیبین ممکن است نشان دهنده بازگشت تومور باشد.
- اگر تومور تخمدان دارید و پیش از یائسگی هستید، تفسیر نتایج ممکن است گاهی چالش برانگیز باشد. این به این دلیل است که هر دو سطح اینهیبین A و B به طور معمول در طول چرخه قاعدگی شما افزایش و کاهش می یابد.
آیا می توان برای غربالگری تومورهای تخمدان یا سرطان تخمدان آزمایش اینهیبین(Inhibin) انجام داد؟
خیر. مانند بسیاری از آزمایشهای نشانگر تومور، سطح اینهیبین به تنهایی یک آزمایش قابل اعتماد برای اینکه آیا شما تومور تخمدان یا سرطان دارید یا خیر نیست. بعد از اینکه بافت مشکوک به تومور برداشته شد و توسط پاتولوژیست با استفاده از میکروسکوپ بررسی شد، در صورت تشخیص سرطان تخمدان ، بسیار مفید است.
چه آزمایشهای نشانگر تومور دیگری ممکن است درخواست شود؟
بسته به نوع تومور تخمدانی که دارید، در صورت افزایش سطح قبل از درمان، ممکن است از آزمایش CA125 و/یا آزمایش HE4 برای مانیتور تومور تخمدان شما استفاده شود.
علاوه بر تومورهای تخمدان، آیا از آزمایش اینهیبین(Inhibin) برای سایر شرایط استفاده می شود؟
بله. آزمایش Inhibin ممکن است برای سایر شرایط استفاده شود:
آزمایش Inhibin B ممکن است به عنوان بخشی از ارزیابی ناباروری استفاده شود. (اینهیبین B در ناباروری)
آزمایش Inhibin A به عنوان بخشی از فرآیند غربالگری سندرم داون در دوران بارداری (غربالگری سرم مادر، سه ماهه دوم)
چه مدت طول می کشد تا نتایج آزمایش اینهیبین(Inhibin) آماده گردد ؟
آزمایش Inhibin A و B توسط همه آزمایشگاه ها ارائه نمی شود. نمونه خون شما ممکن است به یک آزمایشگاه مرجع ارسال شود و ممکن است چندین روز طول بکشد تا نتایج بدست آید.
تومورهای تخمدان چگونه درمان می شوند؟
درمان معمولاً به نوع تومور و سرطانی بودن یا نبودن آن بستگی دارد. درمان اصلی جراحی برای برداشتن تومور است و ممکن است شامل شیمی درمانی، هورمون درمانی، درمان هدفمند و/یا پرتودرمانی باشد.
مطالب مرتبط در متااورگانون:
- Tumor Markers
- آزمایش CA125
- Human Epididymis Protein 4 (HE4)
در جای دیگر وب:
- American Cancer Society: Tests for Ovarian Cancer
- National Cancer Institute: Ovarian Epithelial, Fallopian Tube, and Primary Peri…
- National Cancer Institute: Tumor Markers
- American Cancer Society: Ovarian Cancer
- Centers for Disease Control and Prevention: Ovarian Cancer
- National Ovarian Cancer Coalition: What is Ovarian Cancer?
- Womenshealth.gov: Ovarian cancer
منابع مقاله
Bronwyn H. Bryant, MD, Associate Program Director, Pathology Residency Program Assistant Professor, Pathology and Laboratory Medicine, University of Vermont Medical Center.
(2020 January 9, Updated). Tests for Ovarian Cancer. American Cancer Society. Available online at https://www.cancer.org/cancer/ovarian-cancer/detection-diagnosis-staging/how-diagnosed.html. Accessed on 09/26/2020.
Makanji, Y. et. al. (2014 July 22). Inhibin at 90: From Discovery to Clinical Application, a Historical Review. Endocr Rev. 2014 Oct; 35(5): 747–794. Available online at https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4167436/. Accessed on 09/26/2020.
Michener, C. (2020 January 23, Updated). Ovarian Dysgerminomas. Medscape Obstetrics & Gynecology. Available online at https://emedicine.medscape.com/article/253701-overview. Accessed on 09/26/2020.
(© 1995–2020). Inhibin A and B, Tumor Marker, Serum. Mayo Clinic Laboratories. Available online at https://www.mayocliniclabs.com/test-catalog/Overview/86336. Accessed on 09/26/2020.
(© 1995–2020). Inhibin B, Serum. Mayo Clinic Laboratories. Available online at https://www.mayocliniclabs.com/test-catalog/Clinical+and+Interpretive/88722. Accessed on 09/26/2020.
Lawrence, A. et. al. (2020 January). Understanding the Value of Tumor Markers in Pediatric Ovarian Neoplasms. J Pediatr Surg. 2020 Jan; 55(1): 122–125. Available online at https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7181461/. Accessed on 09/26/2020.
(© 1995–2020). Inhibin A, Tumor Marker, Serum. Mayo Clinic Laboratories. Available online at https://www.mayocliniclabs.com/test-catalog/Overview/81049. Accessed on 09/26/2020.
Morley, J. (2019 March, Updated). Overview of the Endocrine System. Merck Manual Professional Version. Available online at https://www.merckmanuals.com/professional/endocrine-and-metabolic-disorders/principles-of-endocrinology/overview-of-the-endocrine-system. Accessed on 09/26/2020.
Bayrak-Toydemir, P. et. al. (2020 July, Updated). Ovarian Cancer. ARUP Consult. Available online at https://arupconsult.com/content/ovarian-cancer. Accessed on 09/26/2020.
Seachrist, D. and Keri, R. (2019 March 15). The Activin Social Network: Activin, Inhibin, and Follistatin in Breast Development and Cancer. Endocrinology. 2019 May; 160(5): 1097–1110. Available online at https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6475112/. Accessed on 09/26/2020.
Hussain, F. et. al. (2018 March 23, Updated). Gynecologic Tumor Markers Tumor Marker Overview. Medscape Obstetrics & Gynecology. Available online at https://emedicine.medscape.com/article/269839-overview#a5. Accessed on 09/26/2020.
Hazard, F. (2019 December 23, Updated). Ovarian Dysgerminomas Pathology Overview of Ovarian Dysgerminomas. Medscape Pathology. Available online at https://emedicine.medscape.com/article/1951026-overview#a1. Accessed on 09/26/2020.
Robertson DM, Oehler MK. Emerging role of inhibin as a biomarker for ovarian cancer. Womens Health (Lond). 2005 Jul;1(1):51-7. doi: 10.2217/17455057.1.1.51. PMID: 19803946.


















بسیار عالی بسیار عالی است I
بسیار ممنون از لطفتان