انتقال خون و فراورده های خونی | هموویژلانس | Hemovigilance | Transfusion of Blood
- انواع فراورده های خونی و موارد کاربرد بالینی آن:
- خون کامل (Whool Blood)
- گلبول قرمز متراکم (Packed Red Cells):
- گلبول های قرمز شسته شده (Washed-Packed Red Blood Cells [W-PRBCs]):
- پلاکت متراکم (Platelets Concentrate):
- پلاسمای تازه منجمد (Fresh Frozen Plasma = FFP):
- کرایوپرسیپیتیت (Cryoprecipitate):
- آلبومین (Albumin):
- آزمایش پروتئین کل سرم | نسبت آلبومین به گلوبولین (A/G) | Total protein serum | Albumin to Globulin Ratio
- انتخاب خون مناسب برای بیمار نیازمند در زمان مناسب:
- آزمایش کومبس چیست؟
- آنتی ژنها و آنتی بادی های گروه خون ABO:
- ذخیره سازی فرآورده های خونی
- یخچال بانک خون:
- نحوۀ تزریق فرآورده های خونی
- محدوده های زمانی مناسب برای تزریق فرآورده های خونی
- وسایل مورد استفاده در ترانسفوزیون خون و فرآورده های آن
- فرآورده های خونی و فرآورده های دارویی:
- انواع واکنش های انتقال خون:
- درمان واکنش های انتقال خون:
- مراقبت های پرستاری در ترانسفوزیون خون و فرآورده های خونی:
- سوالات متداول:
- چه مقدار هموگلوبین نیاز به تزریق خون دارد؟
- هر واحد پک سل یا خون متراکم چقدر هموگلوبین را افزایش می دهد؟
- هر واحد پک سل یا گلبول قرمز متراکم شده چند سی سی است؟
- تزریق پلاسمای منجمد تازه (FFP) چقدر باید باشد؟
- خون تازه (fresh blood) چیست؟
- خطرات مرتبط با انتقال خون چیست؟
- چگونه می توان واکنش های انتقال خون را درمان کرد؟
- هر چند وقت یکبار می شود خون اهدا کرد؟
- مطالب مرتبط در متااورگانون:
- آزمایش شمارش کامل خون (CBC) | Complete Blood Count | Hemogram | هموگرام
- آزمایش شمارش پلاکت
- گلبول های سفید (WBC) | شمارش افتراقی گلبول های سفید
- لوسمی مزمن میلوئیدی (CML) | Chronic Myeloid Leukemia | لوسمی میلوژن مزمن | لوسمی گرانولوسیتی مزمن
- لوسمی لنفوسیتی مزمن (CLL) | Chronic lymphocytic leukemia
انتقال خون یک روش معمول پزشکی است که خون اهدایی از طریق ورید بازو به بیمار تزریق می شود. این روش بالقوه نجات دهنده می تواند به جایگزینی خون از دست رفته در اثر جراحی یا جراحت کمک کند.
خون اگر به طور مناسب استفاده شود حیات بخش است اما شواهد نشان می دهند که خون و فرآورده های آن اغلب به طور نامناسب مورد استفاده قرار می گیرند. اندیکاسیون های بالینی تجویز فرآورده های خونی متفاوت است. شرایط بالینی بیماران تعیین می کند که تجویز کدام عنصر خونی اندیکاسیون دارد. پزشکان باید تشخیص دهند که در شرایط گوناگون، بیمار به کدام فرآوردۀ خونی نیاز دارد.
انواع فراورده های خونی و موارد کاربرد بالینی آن:
خون کامل (Whool Blood)
خون کامل حاوی 450 میلی لیتر خون به اضافۀ 63 میلی لیتر مادۀ نگهدارنده 1-CPDA می باشد. هماتوکریت آن به طور متوسط 40 درصد است و در حرارت 1 تا 6 درجۀ سانتی گراد نگهداری و تا 35 روز بعد از اهدا خون قابل مصرف می باشد. تزریق یک واحد آن به یک فرد متوسط (با وزن حدود 70 کیلوگرم) هموگلوبین را به میزان 1 تا 1/2 گرم بر دسی لیتر و هماتوکریت را 3 تا 4 درصد افزایش می دهد.
از خون کامل تنها زمانی استفاده می شود که بیش از 25 تا 35 درصد حجم خون به صورت حاد در یک فرد بالغ کاهش یافته باشد. به عبارت دیگر ترانسفوزیون خون کامل تنها در موارد زیر اندیکاسیون دارد:
- Massive transfusion (جایگزینی بیش از یک حجم خون یا بیش از 4 تا 5 لیتر در طی 24 ساعت در یک فرد بالغ)
- Exchange transfusion (تعویض خون)
- عمل بای پس قلبی-ریوی
خون کامل (Whool Blood)
گلبول قرمز متراکم (Packed Red Cells):
فرآورده ای است که با خارج نمودن حدود 65 تا 80 درصد از پلاسمای خون کامل تهیه می شود. حجم آن 250 تا 280 میلی لیتر و هماتوکریت آن 65 تا 80 درصد می باشد. در درجه حرارت یک تا 6 درجۀ سانتی گراد نگهداری و تا 35 روز بعد از اهدای خون ( با مادۀ نگهدارنده 1-CPDA) قابل مصرف است.
الف – موارد استفاده از گلبول قرمز متراکم در بیماران با سن کمتر از 4 ماه
- هموگلوبین کمتر از 13 گرم بر دسی لیتر (یا هماتوکریت کمتر از 40 درصد) همراه با بیماری های شدید و سیانوتیک قلب و یا نارسایی قلب
- هموگلوبین کمتر از 8 گرم بر دسی لیتر (یا هماتوکریت کمتر از 25 درصد) در نوزادان stable و فاقد بیماری های زمینه ای فوق
- از دست رفتن سریع و حاد بیش از 10 درصد حجم خون
ب – موارد استفاده از گلبول قرمز متراکم در بیماران با سن بیش از 4 ماه
- هموگلوبین قبل از عمل جراحی کمتر از 8 گرم بر دسی لیتر (یا هماتوکریت کمتر از 25 درصد) یا هموگلوبین کمتر از 8 گرم بر دسی لیتر بعد از عمل جراحی همراه با علائم و نشانه های کم خونی
- کاهش یا از دست رفتن سریع و حاد بیش از 15 درصد حجم خون یا وجود علائم و نشانه های هیپوولمی که به تزریق مایعات کریستالوئید یا کلوئیدی پاسخ نداده باشد
- هموگلوبین کمتر از 13 گرم بر دسی لیتر و بیماری شدید قلبی ریوی(سیانوز – دیسترس تنفسی)
- هموگلوبین کمتر از 8 گرم بر دسی لیتر در بیماران دچار کم خونی مزمن که به درمان طبی پاسخ نداده اند یا علائم و نشانه های کم خونی دارند.
ج – موارد استفاده از گلبول قرمز متراکم در بالغین
- کاهش سریع و حاد بیش از 20 درصد حجم خون (blood acute loss)
- هموگلوبین معادل 7 گرم بر دسی لیتر یا هماتوکریت کمتر از 21 درصد در بیماران مبتلا به آنمی مزمن که به درمان طبی پاسخ نداده باشند و فاقد بیماری های زمینه ای باشند.
- در صورتی که هموگلوبین بیمار 7 تا 9 گرم بر دسی لیتر بوده و بیماریهای زمینه ای مانند بیماری های عروق کرونر یا عروق مغزی وجود داشته باشد و یا علائم و نشانه های مهم آنمی (سرگیجه، تنگی نفس، تپش قلب، ضعف و بی حالی شدید) دیده شود.

گلبول قرمز متراکم (Packed Red Cells)
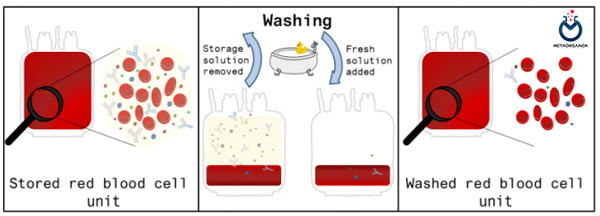
گلبول های قرمز شسته شده (Washed-Packed Red Blood Cells [W-PRBCs]):
برای تهیۀ گلبول قرمز شسته شده، گلبولهای قرمز متراکم را با استفاده از یک تا دو لیتر نرمال سالین شستشو می دهند تا همۀ عناصر آن به جز گلبول قرمز کاهش یابد (عمدتاً پروتئین های پلاسما و سپس گلبول های سفید). هدف از انجام این کار کاهش واکنش های آلرژیک شدید یا آنافیلاکتیک ناشی از پروتئین های پلاسما است؛ از این فرآورده در پورپورای پس از تزریق خون نیز استفاده می شود.
شستن گلبول های قرمز
در فرآوردۀ گلبول قرمز شسته شده حدود 20 درصد از گلبول های قرمز، 85 درصد از گلبولهای سفید و نزدیک به 99 درصد از پلاسمای اولیه کاهش می یابد. حجم نهایی این فرآورده حدود 300 میلی لیتر است و گلبولهای قرمز شسته شده به جای پلاسما در محلول سالین شناور هستند. بعد از انجام مراحل شستشو، گلبول قرمز شسته شده بدون درنظر گرفتن نوع ماده نگهدارنده باید ظرف 24 ساعت تزریق شود.
![3- گلبول های قرمز شسته شده (Washed-Packed Red Blood Cells [W-PRBCs]):](https://metaorganon.com/wp-content/uploads/2023/08/گلبول-های-قرمز-شسته-شده-Washed-Packed-Red-Blood-Cells.jpg)
گلبول های قرمز شسته شده (Washed-Packed Red Blood Cells)
پلاکت متراکم (Platelets Concentrate):
هر واحد پلاکت متراکم 45 تا 60 میلی لیتر حجم دارد. ترانسفوزیون پلاکت در موارد زیر اندیکاسیون دارد:
- به عنوان درمان پروفیلاکتیک در صورتی که شمارش پلاکت های بیمار کمتر از 10000 در میکرولیتر باشد.
- شمارش پلاکت کمتر از 50000 در میکرولیتر برای جراحی های کوچک
- شمارش پلاکت کمتر از 80000 در میکرولیتر برای جراحی های بزرگ
- شمارش پلاکت کمتر از 50000 در میکرولیتر در بیمارانی که خونریزی فعال دارند.
- بیمارانی که تحت ترانسفوزیون ماسیو قرار داشته، خونریزی داشته و شمارش پلاکت های آنها از 50000 درمیکرولیتر کمتر است.
- شمارش پلاکت کمتر از 100000 در میکرولیتر در بیمارانی که دچار خونریزی ریوی یا مغزی شده اند.
- به عنوان درمان پروفیلاکتیک در نوزادانی که شمارش پلاکت آنها از 40000 کمتر است.
- خونریزی یا اعمال جراحی یا اعمال طبی تهاجمی در نوزادان با شمارش پلاکت کمتر از 100000 در میکرولیتر
پلاکت متراکم (Platelets Concentrate)
پلاکت متراکم در کیسههای پلاستیکی استریل در دمای ۲±۲۲ درجه سانتیگراد نگهداری میشوند. از سیستمهای جمعآوری بسته در حین آمادهسازی استفاده میشود، پلاکت متراکم را میتوان تا 5 روز تحت هم زدن مداوم نگهداری کرد. برای نتایج بهینه ترانسفوزیون، پلاکت ها نباید برای مدت طولانی نگهداری شوند. محصولات باید طبق دستورالعمل سازنده روی برچسب محصول استفاده شوند.
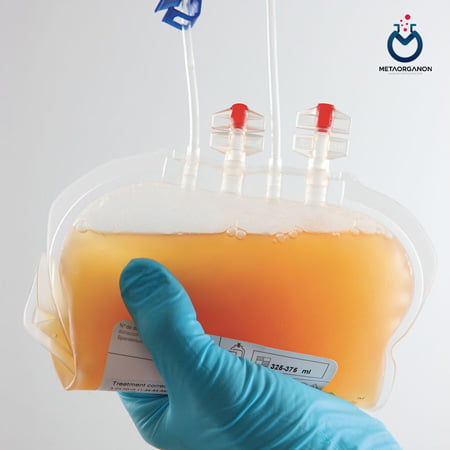
عوارض جانبی می تواند شامل واکنش های آلرژیک مانند آنافیلاکسی، عفونت و آسیب ریه باشد. عفونتهای باکتریایی در پلاکتها نسبتاً شایعتر است زیرا در دمای گرمتر ذخیره میشوند.
پلاسمای تازه منجمد (Fresh Frozen Plasma = FFP):
FFP به پلاسمای اطلاق می شود که حداکثر طی 6 تا 8 ساعت پس از جمع آوری خون کامل از آن جدا و سریعاً منجمد می گردد. در صورت نگهداری در 18 درجه سانتی گراد زیر صفر یا پایین تر تا یک سال و در صورت نگهداری در حرارت 65 درجه سانتی گراد زیر صفر تا هفت سال قابل استفاده می باشد. حجم آن حدود 250 میلی لیتر بوده و حاوی تمامی فاکتورهای انعقادی پلاسما می باشد.
عوارض جانبی شامل حالت تهوع و خارش است. به ندرت ممکن است واکنش های آلرژیک، لخته شدن خون یا عفونت وجود داشته باشد. مشخص نیست که آیا استفاده در دوران بارداری یا شیردهی برای نوزاد بی خطر است. در افراد مبتلا به کمبود پروتئین S، کمبود IgA یا نارسایی قلبی باید مراقبت بیشتری صورت گیرد. پلاسمای منجمد تازه از مخلوط پیچیده ای از آب، پروتئین ها، کربوهیدرات ها، چربی ها و ویتامین ها ساخته شده است.
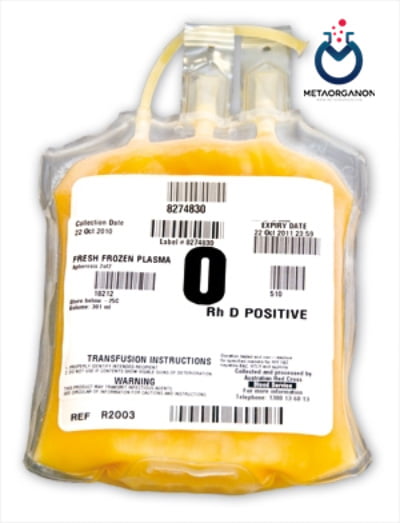
پلاسمای تازه منجمد (Fresh Frozen Plasma = FFP)
کاربرد بالینی FFP:
تزریق پلاسما در بیمارانی که خونریزی فعال دارند و یا افرادی که به دلیل اختلالات انعقادی در خطر خونریزی هستند، کاربرد دارد. به طور خلاصه کاربرد FFP به شرح زیر است:
الف – کاربرد اصلی
- PT بیشتر از 16 ثانیه یا PTT بیشتر از 55 تا 60 ثانیه (به جز بیمارانی که هپارین دریافت می نمایند)
- کمبود فاکتورهای انعقادی 2 , 5 , 7 , 9 , 10
- انتقال خون ماسیو
- DIC
- TTP (در درمان TTP یا به عنوان مادۀ جایگزین در تعویض پالسمای این بیماران)
- برگشت سریع اثر وارفارین
ب – کنتراندیکاسیون های مطلق:
در موارد زیر به هیچ وجه نباید از پلاسما استفاده شود:
- به عنوان افزایش دهندۀ حجم (Volume Expansion)
- به عنوان منبع تغذیه
- کمبود یا نقص سیستم ایمنی
- التیام زخم
دوز FFP به طور معمول 12 تا 15 کیلوگرم بر میلی لیتر می باشد که سطح فاکتورهای انعقادی را 20 تا 30 درصد افزایش می دهد. FFP بعد از آب شدن باید هر چه سریع تر مصرف شود. در صورت نگهداشتن در دمای یک تا 6 درجۀ سانتی گراد، حداقل تا 24 ساعت پس از ذوب شدن قابل نگهداری است.
کرایوپرسیپیتیت (Cryoprecipitate):
حجم این فرآورده 10 تا 20 میلی لیتر است؛ در دمای 18 درجه سانتی گراد زیر صفر تا یک سال و پس از آب شدن، حداکثر تا 6 ساعت باید مصرف شود. این فرآورده حاوی فاکتور 8، فیبرینوژن، فاکتور فون ویلبراند، فاکتور 11 و مقادیر قابل توجهی فیبرونکتین می باشد.
موارد استفاده از کرایوپرسیپیتیت
- کمبود فیبرینوژن (اکتسابی یا مادرزادی)
- بیماری فون ویلبراند
- کمبود فاکتور 8
- هیپرفیبرینوژنولیز (بعد از درمان با استرپتوکیناز)
- خونریزی در بیماران اورمیک
- موارد کاهش شدید فیبرونکتین
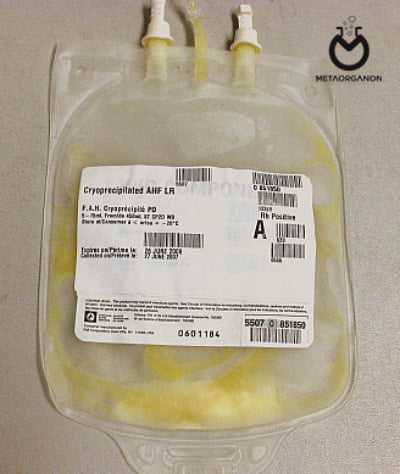
کرایوپرسیپیتیت (Cryoprecipitate)
فیبرونکتین به عنوان اپسونین عمل می کند و تصور می شود که باکتری ها را می پوشاند و به این وسیله به راحتی توسط فاگوسیت ها از بدن پاکسازی می شوند. در بیماران مبتلا به سوختگی و مبتلا به شوک تروماتیک، فیبرونکتین به شدت کاهش می یابد در نتیجه درمان جایگزین با استفاده از کرایو در بیمارانی که کمبود شدید فیبرونکتین دارند ممکن است به معکوس شدن روند سپتی سمی در این بیماران کمک کند. کرایو معمول یک واحد (کیسه) به ازاء هر 7 تا 10 کیلوگرم وزن بدن تجویز می شود.
آلبومین (Albumin):
آلبومین انسانی پروتئینی است با قدرت حلالیت بالا که در کبد سنتز می شود. میزان این پروتئین در بدن کم است به طوری که در فردی با وزن 70 کیلوگرم مقدار آلبومین حدود 300 تا 350 گرم می باشد. گرچه 60 تا 65 درصد آلبومین بدن در خارج از سیستم عروقی قراردارد ولی همین مقدار عامل ایجاد 70 تا 80 درصد فشار کلوئیدی پلاسماست.
آلبومین در غلظت های 5 درصد و 25 درصد وجود دارد. این آلبومین ها از طریق پلاسمای تجمعی به دست می آیند و از نظر pH معادل pH فیزیولوژیک بدن بوده و میزان سدیم آنها 145 میلی اکی والان بر لیتر و میزان پتاسیم آنها کمتر از 2 میلی اکی والان بر لیتر می باشد. همچنین فاقد هر گونه مادۀ نگهدارنده یا فاکتورهای انعقادی می باشند. آلبومین انسانی 5 درصد و 25 درصد هر کدام به ترتیب دارای 1 و 25 گرم آلبومین در 100 میلی لیتر بافر رقیق کننده می باشند.
آلبومین برای جایگزین کردن حجم بعد از ازدست رفتن حاد مایع، فلبوتومیِ درمانی یا تعویض پلاسما به کار می رود؛ در سوختگی شدید یا در افرادی که دچار علائم ادم شده اند، برای افزایش حجم داخل عروقی و اصلاح هیپوآلبومینمی استفاده می شود. تجویزآلبومین همراه با دیورتیک در درمان ادم ریه یا سندروم دیسترس تنفسی بزرگسالان کاربرد دارد. در صورت امکان 24 ساعت قبل از تجویز آلبومین ، مهارکننده های آنزیم مبدل آنژیوتانسین (ACE inhibitors) داده شوند.
شاید این مطلب برای شما مفید باشد:
آزمایش پروتئین کل سرم | نسبت آلبومین به گلوبولین (A/G) | Total protein serum | Albumin to Globulin Ratio
انتخاب خون مناسب برای بیمار نیازمند در زمان مناسب:
زمانی که تصمیم به تزریق گرفته شد، تمامی پرسنل درمانیِ دخیل در امر انتقال خون، برای حصول اطمینان از انتخاب خون مناسب برای بیمار نیازمند و تزریق آن در زمان مناسب، مسئول هستند.
مطلع کردن بیمار:
وقتی که ضرورت تزریق خون تشخیص داده شد، توضیح اهداف درمانی تزریق خون به بیمار یا خویشاوندان وی دارای اهمیت ویژه می باشد. همچنین انجام این مهم نیز باید در پروندۀ بیمار ثبت گردد. احتمال دارد که بیماران یا خویشاوندان وی علاقمند باشند تا در مورد خطرات انتقال خون، ضرورت آن و جایگزین های احتمالی از جمله ترانسفوزیون اتولوگ یا درمان با داروها از جمله اریتروپویتین، آگاهی های بیشتری کسب کنند.
ممکن است بیماران با توجه به عقاید مذهبی یا فرهنگی شان ذهنیت خاصی در ارتباط با دادن و گرفتن خون داشته باشند که این گونه موارد با در نظر گرفتن مصلحت بیمار باید با حساسیت خاصی مورد بررسی قرار گیرد. برای تعیین هویت هر بیمار، شمارۀ پرونده و کد ملی همراه با نام پدر از اهمیت ویژه ای برخوردار است. این شماره باید همیشه بر روی لوله های نمونه خون، فرم درخواست خون و تمامی مدارک مربوط به هویت بیمار درج گردد. زمانی که هویت بیمار نامشخص است، بانک خون، شمارۀ پروندۀ بیمار را به عنوان مرجع تعیین هویت بیمار مورد استفاده قرار می دهد.
روش نمونه گیری برای آزمایش کراس مچ و رزرو خون:
در نمونه گیری برای آزمایش کراس مچ، رعایت موارد زیر ضروری است:
- اگر بیمار در زمان گرفتن نمونه هوشیار می باشد در مورد نام و نام خانوادگی و تمامی اطلاعات مورد نیاز از وی سؤال کنید.
- نام بیمار را با شمارۀ پرونده و فرم درخواست خون مقایسه و کنترل کنید.
- در صورتی که بیمار هوشیار نباشد، از خویشاوندان یا یکی از پرستاران بخش برای تعیین هویت بیمار کمک بگیرید.
- نمونه خون در لولۀ آزمایشی که فاقد مادۀ ضد انعقاد می باشد(لوله لخته با درب قرمز)، ریخته می شود.
- لولۀ آزمایش را به طور واضح در کنار تخت بیمار در همان زمان نمونه گیری برچسب گذاری نمایید. بر روی لولۀ آزمایش اطلاعات زیر باید قید گردد :
نام و نام خانوادگی بیمار، شمارۀ پرونده، نام بخش، تاریخ نمونه گیری، نام گیرندۀ نمونه خون
- اگر بیمار به تزریق مجدد گلبول قرمز نیاز دارد، باید نمونه خون جدیدِ وی برای آزمایش کراس مچ به بانک خون ارسال گردد. این امر به ویژه زمانی که بیمار در 24 ساعت اخیر گلبول قرمز دریافت نموده، اهمیت بیشتری دارد. مدت کوتاهی پس از تزریق گلبول قرمز در اثر تحریک سیستم ایمنی، آنتی بادی هایی علیه آنتی ژنهای گلبول قرمز ظاهر می شوند. به همین دلیل نمونه خون جدیدِ بیمار برای اطمینان از سازگاری خونِ در نظر گرفته شده برای تزریق، ضروری می باشد.
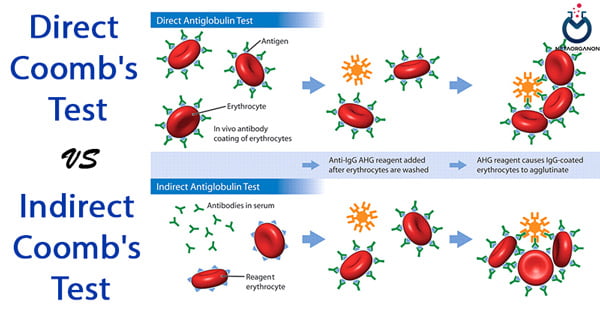
آزمایش کومبس چیست؟
آزمایش کومبس نوعی آزمایش خونی است. این آزمایش به افتخار مخترعش یعنی دکتر رابین کومبس به این صورت نام گذاری شده است. دو نوع آزمایش کومبس وجود دارد، مستقیم و غیر مستقیم. آزمایش کومبس مستقیم (Direct Combs) به جستجوی پادتن ها بر روی گلبول های قرمز می پردازد ولی آزمایش کومبس غیر مستقیم (Indirect Combs) وجود پادتن ها در قسمت مایع خون یعنی سرم را بررسی می کند.
آزمایش کومبس گاهی آزمایش “آنتی گلوبین” خوانده می شوند. به هر حال هر دو نوع آزمایش کومبس به دنبال پیدا کردن پادتن ها و آنتی بادی هایی هستند که گلبول های قرمز خون را تخریب می کنند.
کومبس مستقیم (Direct Combs):
نمونه مورد استفاده: خون کامل در لوله با درب بنفش حاوی ضد انعقاد EDTA
از کومبس مستقیم برای شناسایی آنتی بادی های ناقص متصل به RBC جنین و یا اجزا سیستم کمپلمان متصل به گلبول قرمز استفاده می شود. تفاوتی که بین کومبس مستقیم و غیر مستقیم وجود دارد این است که، مرحله حساس شدن گلبول های قرمز در بدن جنین اتفاق می افتد. عامل اصلی حساس شدن RBC (در 75 درصد موارد) ناسازگاری گروه های خونی RH می باشد، هر چند که گروه های خونی ABO در 25 درصد موارد هم می توانند باعث حساس شدن RBC شوند.
- ناسازگاری RH :اگر خون جنینRh مثبت و خون مادر Rh منفی باشد آنتی بادی های تولید شده از کلاس IgG در بدن مادر از جفت عبور کرده و باعث حساس شدن RBC های جنین می شود.
- ناسازگاری ABO
آزمون کومبس مستقیم برای شناسایی آنتی بادی هایی استفاده می شود که به سطح سلول های قرمز خون گیر کرده است که توسط بسیاری از بیماری ها و داروها می تواند بوجود آید. اگر علائم و نشانه های کم خونی و زردی داشته باشید این تست توسط پزشک درخواست می شود. آزمون کومبس غیر مستقیم اغلب برای واکنش های خون (کراس مچ) و یا بررسی حضور آنتی بادی های مهم دارای ارزش بالینی در سرم فرد بیمار انجام می شود.
آزمایش کومبس
نکات مهم منابع خطا:
- مراحل شستشو باید کامل باشد در غیر این صورت باقی ماندن سرم در محیط منجر به خنثی شدن آنتی هیومن و درنتیجه باعث ایجاد منفی کاذب می شود.
- انجام کومبس بر روی خون لخته به خاطر وجود کلسیم در محیط و فعال شدن کمپلمان ممکن است ایجاد مثبت کاذب کند.
- اگر نمونه خون برای آزمون کومبس مستقیم از ست تزریقی سرم قندی تهیه شود احتمال مثبت کاذب وجود دارد علت آن کاهش قدرت یونی محیط در حضور قند می باشد که در نتیجه آن کمپلمان جذب غشاء RBC می شود و ایجاد مثبت کاذب می نماید.
- آلودگی خون با عوامل عفونی مثل باکتری ها باعث ظاهر شدن برخی از آنتی ژن ها می شود که در نتیجه ی آن آگلوتیناسیون خود به خودی و ایجاد مثبت کاذب اتفاق می افتد.
- آلودگی خون بند ناف به ژله ی وارتون در کومبس مستقیم باعث ایجاد مثبت کاذب می شود.
- در آزمون کومبس غیر مستقیم و کراس مچ استفاده از سرم به جای پلاسما ارجح تر است چون برای بررسی برخی از آنتی بادی ها مثل آنتی بادی های ضد Kidd فعالیت کمپلمان ضروری است این عمل در حضور عوامل ضد انعقادی به خاطر خارج شدن کلیسم از محیط صورت نمی گیرد.
- نگهداری سرم فیزیولوژی در ظروف شیشه ای احتمال مثبت کاذب دارد چون ذرات سیلیس باعث جذب غیر اختصاصی اجزا کمپلمان و آگلوتیناسیون غیر اختصاصی می شود.
- خرابی آنتی هیومن باعث منفی کاذب می شود.
- بالا بودن دور و زمان سانتریفیوژ درحین قرائت آگلوتیناسیون باعث مثبت کاذب و پایین بودن آن باعث منفی کاذب می شود.
- RBC های حساس زیر آستانه تشخیص: اگر آنتی بادی یا اجزا کمپلمان در غشاء RBC کمتر از 500 عدد باشد آنتی هیومن گلوبولین قادر به تشخیص آنها نیست که اصطلاحاً به آن آزمون کومبز زیر آستانه تشخیص گفته می شود. برای تشخیص این نوع RBC ها از تست های زیر استفاده می کنند:
- آزمون مصرف آنتی هیومن گلوبولین نشان دار
- استفاده از پروتئین A استافیلوکوک نشان دار
کومبس غیر مستقیم (Indirect Combs):
نمونه مورد استفاده: سرم که از خون بدون ماده ضد انعقاد در لوله با درب قرمز حاصل می گردد.
از کومبس غیر مستقیم برای شناسایی حضور آنتی بادی های مهم بالینی در سرم بیمار و RBC حساس شده در محیط In vitro استفاده می شود. مرحله حساس شدن RBC ها در این روش توسط انکوباسیون انجام می شود. مراحل بعدی تقریبا مشابه کومبس مستقیم است. در این تست آنتی بادی های ناقص، در خون مریض (مادر) وجود دارد. این انتی بادی ها به دو علت عمده ممکن است تولید شوند:
- انتقال خون
- زایمان اول
برای بررسی وجود و یا عدم وجود این آنتی بادی، از سوسپانسیون 5 درصد RBC، گروه خونی O مثبت استفاده می شود. چون آنتی بادی های ناقص، شاخص های آنتی ژن RBC های گروه خونی O مثبت را حساس و با اضافه کردن AHG باعث ایجاد آگلوتیناسیون می شود.
علت استفاده از O در آزمایش کومبس غیر مستقیم:
برای اینکه ناسازگاری گروه های خونی ABO را از بین ببریم از این گروه خونی استفاده می کنیم چون اگر گروه های خونیAB,B,A استفاد شود، در این صورت ممکن است آنتی بادی ضد AB گروه خونی O باعث حساس شدن سوسپانسیون شود و علت اینکه از RH مثبت استفاده می کنیم این است که می خواهیم آنتی بادی های ناقص بر روی آنتی ژن های RH مثبت بنشیند و بتوانیم آگلوتیناسیون را مشاهده کنیم. اگر RH منفی باشد در روی RBC، آنتی ژنی وجود نخواهد داشت تا RBC توسط آنتی بادی حساس شود.
شاید این مطلب برای شما مفید باشد:
آزمایش غربالگری آنتی بادی (Antibody Screen) | تست آنتی گلوبولین غیر مستقیم | آزمایش کومبس غیر مستقیم
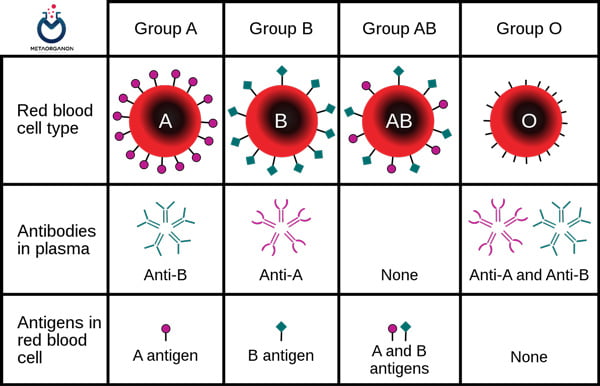
آنتی ژنها و آنتی بادی های گروه خون ABO:
در طب بالینی انتقال خون، گروه های خونی ABO در حال حاضر مهم ترینِ گروه ها بوده و در تزریق گلبول قرمز نمی توان نقش آن را انکار کرد.
سلول های قرمز از چهار گروه اصلی تشکیل یافته اند: AB , B , A , O
- فردی با گروه خونی A دارای آنتی بادی علیه گروه B می باشد.
- فردی با گروه خونی B دارای آنتی بادی علیه گروه A می باشد.
- فردی با گروه خونی O دارای آنتی بادی علیه گروه B و A می باشد.
- فردی با گروه خونی AB فاقد آنتی بادی علیه گروه B و A می باشد.
مقررات تزریق گلبولهای قرمز در سیستم ABO
در ترانسفوزیون گلبول قرمز، باید بین گلبول های قرمزِ اهداکننده و پلاسمای گیرنده، از نظر ABO و Rh سازگاری وجود داشته باشد.
- افرادی که گروه خونی O دارند فقط از دارندگان گروه O می توانند خون دریافت کنند.
- افرادی که گروه خونی A دارند از دارندگان گروه A و O می توانند خون دریافت کنند.
- افرادی که گروه خونی B دارند از دارندگان گروه B و O می توانند خون دریافت کنند.
- افرادی که گروه خونی AB دارند از دارندگان گروه AB و همچنین از دارندگان گروه های B , A , O می توانند خون دریافت کنند.
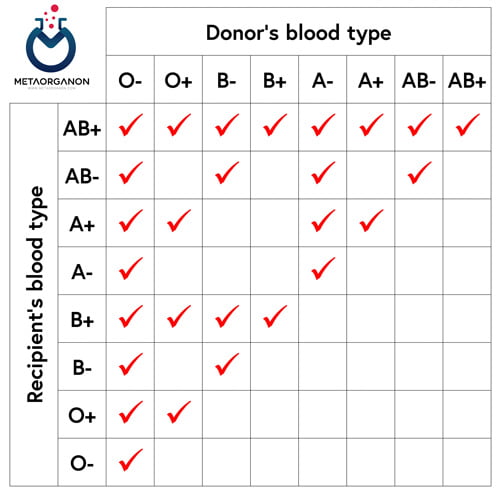
مقررات تزریق گلبول های قرمز در سیستم ABO
مقررات مربوط به تزریق پلاسما و فرآورده های حاویِ پلاسما در سیستم ABO
در تزریق پلاسما، پلاسمای دارای گروه AB را می توان به هر بیمار با هر نوع گروه خونی ABO تزریق کرد زیرا این نوع پلاسما فاقد آنتی بادی های آنتی A و آنتی B می باشد.
- پلاسمای دارای گروه AB به همۀ بیماران با هر نوع گروه خونی ABO قابل تزریق است.
- پلاسمای گروه A به بیمارانِ دارای گروه O و A قابل تزریق است.
- پلاسمای گروه B به بیمارانِ دارای گروه O و B قابل تزریق است.
- پلاسمای گروه O فقط به بیمارانِ دارای گروه O قابل تزریق است.
در شرایط اورژانس تا آماده شدن خون کراس مچ شده می توان از خون O منفی استفاده کرد. برای زنان بعد ازمونوپوز و همچنین برای مردان در تمام رده های سنی، می توان خون O مثبت تجویز نمود.
آنتی ژنها و آنتی بادی های RhD:
بر سطح گلبول های قرمز، آنتی ژن های فراوانی وجود دارند. بر خلاف آنچه در سیستم ABO دیده می شود ، آنتی بادی علیه سیستم Rh به طور طبیعی در بدن وجود ندارد و افراد به ندرت علیه این آنتی ژن ها، آنتی بادی می سازند مگر اینکه قبلاً از طریق انتقال خون یا در طی بارداری و زایمان در معرض آنها قرار گرفته باشند. مهم ترین ِ این آنتی ژن ها، آنتی ژن RhD می باشد. معمولا ً حتی با یک بار تزریق گلبول های قرمزRhD مثبت به فرد RhD منفی، تولید آنتی بادی D دیده می شود.
ساختار آنتی ژن Rh
این آنتی بادی باعث واکنش های زیر می گردند:
- بیماری همولیتیک در نوزاد بعدی
- همولیز، در صورت دریافت مجدد گلبولهای قرمز RhD مثبت
در تزریق پلاکت حتی المقدور باید پلاکتهای سازگار از نظر ABO به بیمار داده شود اما ضرورتی ندارد که در شرایط اورژانس، ترانسفوزیون پلاکت به علت غیر سازگار بودن ABO به تأخیر بیفتد. برای کودکان نباید پلاسمای غیرسازگار با گلبولهای قرمز کودک تزریق شود.
اگر کنستانتره پلاکتی هم گروه بیمار وجود نداشت در موارد حاد باید پلاسما که حاوی آنتی بادی های ABO است و با گلبول های قرمز بیمار ناسازگاری ایجاد می کند، جدا شود. تزریق پلاسمای غیرسازگار از نظر ABO که در فرآوردۀ پلاکت وجود دارند باعث می شود که افزایش شمارش پلاکت بعد از ترانسفوزیون به کندی صورت گیرد. آنتی ژن های گروه Rh روی پلاکتها وجود ندارند.
عامل شایع واکنش های همولیتیک ِ انتقال خون، تزریق اشتباهِ خون به بیمار است که اغلب به سبب دریافتِ اشتباه خون از بانک خون اتفاق می افتد. بدین ترتیب، داشتن روش عملیاتی استاندارد جهت دریافت خون از بانک خون و ذخیره سازیِ آن در بخش بالینی در هر بیمارستان، از اهمیت زیادی برخوردار است.
ذخیره سازی فرآورده های خونی
زنجیره سرد خون، سیستمی جهت ذخیره سازی و انتقال بوده و به این صورت تعریف می شود که خون و فرآورده های آن باید در تمام مراحل، از اهدا تا تزریق به بیمار در درجه حرارت های مناسب قرار داشته باشند؛ هر گونه گسستگی در زنجیرۀ سرد خون باعث افزایش خطرات در گیرنده شده و هدر رفتن منبعی چنین نادر و ارزشمند را سبب می شود.
ذخیره سازی گلبول های قرمز و خون کامل
گلبول های قرمز و خون کامل باید همیشه در درجه حرارت 2 تا 6 درجۀ سانتی گراد نگهداری شده و هرگز نباید به حالت انجماد درآیند.
حفظ حداکثر 6 درجۀ سانتی گراد در کاهش رشد آلودگی باکتریایی در واحد خون بسیار مؤثر می باشد. دمای حداقل 2 درجۀ سانتی گراد نیز حائز اهمیت است چرا که از انجماد و متعاقب آن لیز گلبولها جلوگیری می نماید. تزریق خون همولیز شده و همراه ِ آن ذرات ِ سلول ها و گلبول های لیز شده و نیز هموگلوبین های آزاد شده، باعث خونریزی های کشنده و از کار افتادن کلیه ها می شود.

ذخیره سازی گلبول های قرمز و خون کامل
در کیسۀ خون به همراه مادۀ ضد انعقاد (CPDA1) جهت تغذیۀ گلبولهای قرمز در مدت ذخیره سازی، گلوکز وجود دارد که اگر دمای نگهداری خون از محدودۀ 2 تا 6 درجۀ سانتی گراد خارج شود، سرعت مصرف آن توسط گلبولهای قرمز افزایش می یابد.
خون کامل و گلبولهای قرمز باید در صندوق های حمل خون و یا در کیسه های عایق بندی شده که دما را زیر 10 درجۀ سانتی گراد نگه می دارند از بانک خون خارج شده و انتقال یابند تا در صورتی که درجه حرارت محیط از 25 درجۀ سانتیدگراد بیشتر بوده و یا احتمال تزریق خون طی 30 دقیقۀ آینده وجود نداشته باشد، شرایط مناسب را جهت نگهداری خون مهیا سازند.
در صورت عدم نیاز فوری به خون، باید کیسه های خون و گلبولهای قرمز را در یخچال بخش و یا یخچال خون اتاق عمل در دمای 2 تا 6 درجه نگهداری کرد. گلبولهای قرمز و خون کامل باید طی 30 دقیقه پس از خارج کردن از یخچال تزریق شوند.گلبول های قرمز و خون کاملی که بیش از 30 دقیقه از نگهداری و ذخیره سازی در شرایط مناسب محروم بوده اند هرگز نباید جهت مصارف بعدی در یخچال گذاشته شوند چون آمادگی ایجاد عفونت باکتریایی و نقصان در عملکرد سلولهای آنها وجود دارد.
ذخیره سازی کنستانتره پلاکت (فرآورده پلاکت)
کنستانتره پلاکت را باید در دمای 20 تا 24 درجه سانتی گراد در روی دستگاه تکان دهندۀ کیسه های پلاکت نگه داشت تا قابلیت عملکردی پلاکت حفظ شود . به سبب خطر تکثیر عوامل باکتریایی، مدت ذخیره سازی به 3 الی 5 روز محدود می شود که البته مدت این دوره به جنس کیسۀ استفاده شده بستگی دارد. پلاکت هایی که در دماهای پایین تر نگهداری می شوند، قابلیت انعقادی خود را از دست می دهند. کنستانتره پلاکت باید در اولین فرصت و هر چه زودتر تزریق شده و هرگز نباید در یخچال نگهداری شود.

ذخیره سازی کنستانتره پلاکت
علاوه بر پلاکت ها، کنسانتره پلاکتی حاوی “مواد ناخواسته” به شکل واسطه های محلول در مایع رویی و لکوسیت ها هستند. مایع رویی (زمینه قرمز) حاوی موادی است که در طول ذخیره سازی حاوی واسطه های محلول مانند sCD40L، PDGF یا sP-selectin ترشح می شوند یا به داخل پلاسما می ریزند. علاوه بر این، سیتوکین ها و قطعات سلولی را می توان یافت.
خود پلاکت (پس زمینه زرد) در طول نگهداری تغییر می کند. پلاکتها آنتیژنهای ABO را بیان میکنند که در صورت تزریق به گیرندههای غیرقابل مقایسه منجر به نتایج و عوارض نامطلوب میشوند. یک نشانگر برای فعال شدن پلاکت، تشکیل تجمع لکوسیت پلاکتی (پس زمینه سفید) است. با نگهداری طولانی مدت، تعداد تجمعات لکوسیت پلاکتی افزایش می یابد. لکوسیت ها در کیسه ذخیره شده (پس زمینه خاکستری) سیتوکین ها را آزاد می کنند که می تواند واکنش های انتقال خون را ایجاد کند. لکوسیت ها منجر به حساس شدن به آنتی ژن های HLA با مقاومت بعدی می شوند.
ذخیره سازی پلاسمای تازه منجمد (FFP)
پلاسمای تازۀ منجمد را باید در بانک خون در دمای منفی 25 درجۀ سانتی گراد نگهداری کرده و قبل از تزریق باید آن را از حالت انجماد خارج ساخت. مانند خون کامل یا گلبول های قرمز، باکتری در پلاسمایی که در دمای اتاق نگهداری می شود، قابل تکثیر می باشد. پلاسمای تازه منجمد را باید در بانک خون در مخزن آب گرم با درجه حرارت 30 تا 37 درجۀ سانتی گراد از حالت انجماد خارج کرده و در صندوق حمل خون با دمای بین 2 تا 6 درجۀ سانتیگراد قرار داده و ارسال نمود.

ذخیره سازی پلاسمای تازه منجمد (FFP)
پلاسمای تازۀ منجمد باید طی 30 دقیقه بعد از خروج از حالت انجماد، تزریق شود؛ در صورتی که ترانسفوزیون اورژانس آن مورد نیاز نباشد، باید آن را در یخچالی با درجه حرارت بین 2 تا 6 درجه نگهداری نموده و تا 24 ساعت تزریق نمود.
یخچال بانک خون:
خون کامل، گلبول های قرمز و پلاسمای تازۀ منجمدی که از انجماد خارج شده بعد از ارسال از بانک خون باید ظرف مادت 30 دقیقه تزریق شوند. در صورتی که در این مدت ترانسفوزیون انجام نشود، باید آنها را در دمای 2 تا 6 درجۀ ساانتی گراد نگهداری نمود.
باید بر دمای یخچالِ مورد استفاده جهت ذخیره سازی خون در بخش های بیمارستانی، اتاق های عمل و بخش های بالینی دیگر نظارت داشته و هر 4 ساعت یک بار دمای آن ثبت گردد تا از ثابت باقی ماندن دما در این محدودۀ دمایی اطمینان حاصل شود.
یخچال بانک خون
تمام یخچال های خون باید منحصراً خاص ذخیره سازی خون باشند. اگر بخش بیمارستانی دارای یخچال مناسب برای ذخیره سازی خون نباشد، باید تا زمان تزریق از دریافت خون خودداری شود. تمام کارکنان مربوطه باید موارد زیر را رعایت نمایند:
- فقط در زمان برداشتن یا گذاشتن خون، در یخچال را باز کنند.
- هرگز پلاکت کنستانتره را داخل یخچال قرار ندهند.
- واحدهای خون را در یخچال به صورتی قرار دهند که هوای سرد گردش داشته باشد؛ واحدهای خون را باید داخل سبد، در حالت ایستاده روی قفسه های یخچال قرار داد؛ باید از فشرده قرار دادن آنها در کنار هم اجتناب نمود تا از گردش هوا در میان آنها جلوگیری نشود.
- هرگز به غیر از خون کامل، گلبولهای قرمز یا FFP که از حالت انجماد خارج شده است، مادۀ دیگری در یخچال خون قرار ندهند.
- اگر از یخچال خانگی استفاده می شود، هرگز خون را در قفسه هایی که در یخچال تعبیه شده اند قرار ندهند چرا که دمای آن معمولا ً از داخل یخچال سردتر می باشند.
- هرگز خون را نزدیک قسمت فریزر یخچال خانگی قرار ندهند.
- فرآورده های خونی که مورد استفاده قرار نمی گیرند باید به بانک خون بازگردانده شوند، تا بازگرداندن، توزیع مجدد یا انهدام آنها، در بانک خون ثبت شود
نحوۀ تزریق فرآورده های خونی
هر بیمارستانی باید از روش عملیاتی استاندارد مکتوبی جهت تزریق فرآورده ها و عناصر خونی به ویژه در شناسایی نهایی بیمار، کیسۀ خون برچسب سازگاری و مستندات مربوطه استفاده کند.
نحوه برچسب سازگاری در بخش انتقال خون
بانک خون باید برگه ای را همراه واحدهای خونی ارسال کند که در آن موارد ذیل درج شده باشد:
- نام و نام خانوادگی بیمار
- گروه ABO و RhD بیمار
- شمارۀ انحصاری خون اهدایی( شماره سریال)
- گروه خونی کیسۀ خون
برچسب سازگاری باید شامل اطلاعات زیر باشد:
- شمارۀ سریال
- نام و نام خانوادگی بیمار
- شماره پرونده بیمار
- نام بخشی که بیمار در آن بستری است
- گروه ABO و RhD بیمار
- گروه خونی کیسه خون
- تاریخ انقضاء کیسه خون
- تاریخ آزمایش سازگاری(کراس مچ)
فرم نظارت بر تزریق خون کامل و فرآوردههای گلبول قرمز
نحوه کنترل کیسه های خون
باید همیشه کیسۀ خون را از نظر آثار و علائم فاسد شدن، در تمامی مراحل زیر مورد بررسی قرار داد:
- قبل از ارسال از بانک خون
- در هنگام تحویل و ورود به بخش یا اتاق عمل
- قبل از تزریق
در موارد زیر نباید از واحدهای خون جهت تزریق استفاده نمود :
- در صورتی که واحد خون مورد نظر بیش از 30 دقیقه خارج از یخچال قرار گیرد.
- آثار و علائم نشت یا باز شدن کیسۀ خون مشاهده شود.
- رنگ پلاسما صورتی یا قرمز باشد (نشان دهندۀ همولیز می باشد)
- گلبول های قرمز، ارغوانی یا تیره به نظر برسند( نشان دهندۀ آلودگی باکتریال می باشد)
نحوه کنترل هویت بیمار و فرآوردۀ خونی قبل از تزریق
قبل از تزریق باید برای بار آخر هویت بیمار را کنترل نمود. این بررسی و شناسایی نهایی بیمار باید درست قبل از تزریقِ فرآوردۀ خونی بر بالین بیمار انجام شود. این کار باید توسط دو نفر که حداقل یکی از آنها پرستار یا پزشک باشد، صورت گیرد. خون یا فرآوردۀ خونی نیز باید از نظر گروه ABO و RhD، تاریخ انقضاء کیسۀ خون، نشت کیسه، رنگ غیر طبیعی و همولیز بررسی شود .
محدوده های زمانی مناسب برای تزریق فرآورده های خونی
اگر فرآورده های خونی از شرایط ذخیره سازی و نگهداری مناسب به دور باشند، خطر تکثیر عوامل باکتریایی آنها را تهدید کرده و عملکرد و کارایی آنها را مختل می کند .
خون کامل یا گلبول های قرمز:
تزریق خون کامل یا گلبولهای قرمز باید طی 30 دقیقه بعد از خارج شدن کیسه از دمای 2 تا 6 درجۀ سانتی گراد صورت پذیرد و حداکثر طی 4 ساعت باید تزریق به طور کامل انجام شود. این محدوده های زمانی برای محیط هایی با دمای معتدل تعیین شده است (دمای 22 تا 25 درجه سانتی گراد). اگر دمای محیط خیلی بالا باشد، محدودۀ زمانی تزریق باید کوتاه تر شود.
پلاکت کنستانتره:
پلاکت کنستانتره را باید به محض دریافت از بانک خون تزریق نمود؛ تزریق هر واحد پلاکت کنستانتره باید ظرف مدت حدود 20 دقیقه صورت پذیرد.
پلاسمای تازۀ منجمد (FFP):
این نوع پلاسما را باید بلافاصله بعد از خارج شدن از حالت انجماد تزریق کرد تا فاکتورهای انعقادیِ ناپایدار(فاکتورهای 5 و 8 ) از بین نروند؛ برای یک فرد بزرگسال، یک واحد FFP (200 تا 300 میلی لیتر) باید طی 20 دقیقه تزریق شود.
آلبومین:
آلبومین 5 درصد و 25 درصد به صورت آمادۀ مصرف در دسترس می باشند و قبل از تزریق نیاز به آماده سازی و یا رقیق کردن ندارند. آلبومین باید به صورت تزریق وریدی مورد استفاده قرار گیرد؛ در صورت لزوم از آلبومین به عنوان رقیق کنندۀ خون، پلاسما و یا محلولهای قندی و نمکی نیز استفاده می شود.
حجم و سرعت تزریق آلبومین در افراد مختلف و بیماری های مختلف متفاوت بوده و بایستی کاملاً با شرایط بیمار هماهنگ شود. در شرایط معمولی سرعت تزریق آلبومین 5 درصد در بزرگسالان نباید از 100 میلی لیتر در ساعت بیشتر باشد. آلبومین 25 درصد بایستی به آهستگی و به میزان یک الی دو میلی لیتر در دقیقه تزریق شود.
وسایل مورد استفاده در ترانسفوزیون خون و فرآورده های آن
در ترانسفوزیون خون و فرآورده های آن استفاده از آنژیوکت بر اسکاپ وین ارجحیت دارد چون آنژیوکت ایمنی بیشتری داشته و به رگ ها آسیب نمی رساند. دو برابر کردن قطر کانولا، سرعت ترانسفوزیون را تا 16 برابر بالا می برد. برای تزریق گلبول قرمز، کاتتر شمارۀ 18 لازم است.
استفاده از کاتترهای کوچکتر، سرعت تزریق را آهسته کرده و احتمال همولیز را افزایش می دهد. تمام فرآورده های خونی باید از طریق فیلتر استاندارد (170 – 200 microns) تزریق شوند تا لخته های فیبرینی بزرگ از فرآوردۀ خونی جدا شوند. هر فیلتر استاندارد خون، حداکثر برای 4 واحد خون استفاده شود. یک فیلتر استاندارد خون باید حداقل هر 12 ساعت تعویض گردد؛ در صورتی که میزان جریان خون کم شده است، لازم است.
ست های تزریق فراورده های خونی
فیلتر زودتر تعویض شود. در محیط های خیلی گرم این ست را در فواصل زمانی کوتاه تری باید تعویض نمود. جهت تزریق پلاکت کنستانتره باید از ست تزریق خون یا پلاکت که با محلول نرمال سالین شستشو داده شده است، استفاده کرد. از فیلتری که برای ترانسفوزیون گلبول قرمز استفاده شده است برای انفوزیون پلا کت استفاده نشود چون سلولهای به دام افتاده، اجازۀ عبور پلاکت ها را از منافذ فیلتر نمی دهند.
در مورد اطفال الزم است که از پمپ IV برای تنظیم سرعت جریان مایع استفاده شود؛ فیلتر خون پروگزیمال در پمپ قرار داده می شود.
فیلترهای حذف کنندۀ گلبول سفید:
این فیلترها به طور مؤثری شروع واکنش های تب زای حاصل از تزریق را در بیمارانی که ادامۀ زندگی آنها به تزریق گلبول قرمز وابسته است، به تأخیر می اندازند و می توانند از ایجاد واکنش های تب زا در تزریق های بعدی جلوگیری نمایند.
فیلترهای حذف کنندۀ گلبول سفید
تزریق گلبول های قرمز و پلاکت هایی که گلبولهای سفید آنها گرفته شده می تواند از تولید آنتی بادی های ضد گلبول سفید در بیمارانی که به دفعات از فرآورده های خونی استفاده می نمایند، جلوگیری نماید. استفاده از این فیلترها در پیشگیری از انتقال ویروس سایتومگالوویروس بسیار مؤثر می باشد.
نحوه گرم کردن خون:
گرم کردن خون به طور روتین توصیه نمی شود. دمای خون گرم شده نباید از 42 درجه فراتر رود و اگر خون گرم شود ولی مصرف نشود، بایستی دور ریخته شود.
شواهدی بر تأیید سودمندی گرم کردن خون در ترانسفوزیون آهسته و تدریجی خون وجود ندارد. خون سرد می تواند در رگی که تزریق از آن راه صورت می گیرد، اسپاسم ایجاد کند؛ در چنین شرایطی بهتر است از حولۀ گرم و خشک به طور موضعی استفاده شود. گزارش های موردی نشان می دهند که تزریق خون سرد با سرعت بیش از 100 میلی لیتر در دقیقه باعث ایست قلبی می شود.
شاید گرم نگهداشتن خودِ بیمار از گرم کردن خون تزریقی مهم تر باشد. به هر حال، برای جلوگیری از هیپوترمی یاتروژنیک، افزایش درجه حرارت مرکزی بدن در فرد مبتلا به هیپوترمی و به منظور پیشگیری از اختلالات انعقادی ناشی از تجویز خون و مایعات سرد به بیماران ترومایی، گرم کردن مایعات وریدی و فرآورده های خونی اندیکاسیون دارد؛ در موارد زیر نیاز به گرم کردن خون بیشتر است:
- ترانسفوزیون حجم زیادی از خون
- بزرگسالان: بیشتر از 50 میلی لیتر به ازای هر کیلوگرم وزن بدن در ساعت
- اطفال: بیشتر از 15 میلی لیتر به ازای هر کیلوگرم وزن بدن در ساعت
- تعویض خون در نوزادان
خون را تنها باید در گرم کننده های خون گرم کرده، به دمای مناسب رسانید. این وسایل باید به دماسنج قابل رؤیت و زنگ خطر مجهز بوده و به طور منظم کنترل و بررسی شوند.

blood warmers
هرگز نباید خون را در ظرف حاویِ آب داغ یا دستگاه مایکروویو قرار داد چون باعث همولیز گلبولهای قرمز و آزادسازی یون پتاسیم شده، و جان بیمار را به خطر می اندازد.
فرآورده های خونی و فرآورده های دارویی:
هیچ فرآوردۀ دارویی و هیچ محلول تزریقی به غیر از سالین ایزوتونیک(سدیم کلراید 0/9 درصد)، پلاسما، آلبومین 5 درصد و مشتقات پروتئینی پلاسما را نباید به فرآورده های خونی افزود. محلول رینگر لاکتات حاوی کلسیم بوده و باعث لخته شدن خون سیتراته می شود. محلول دکستروز 5 درصد می تواند باعث لیز گلبولهای قرمز شده و اگر طی تزریق واکنشی رخ دهد نمی توان مشخص کرد که علت آن خونِ تزریقی، دارویِ اضافه شده و یا هر دوی آنها می باشد.
اگر قرار است نوعی مایع داخل وریدی غیر از سالین ایزوتونیک یا آلبومین به همراهِ فرآوردۀ خونی تجویز شود، ترجیحاً جهت جلوگیری از بروز چنین مشکلاتی باید از رگ جداگانه ای برای تزریق آنها استفاده نمود.
انواع واکنش های انتقال خون:
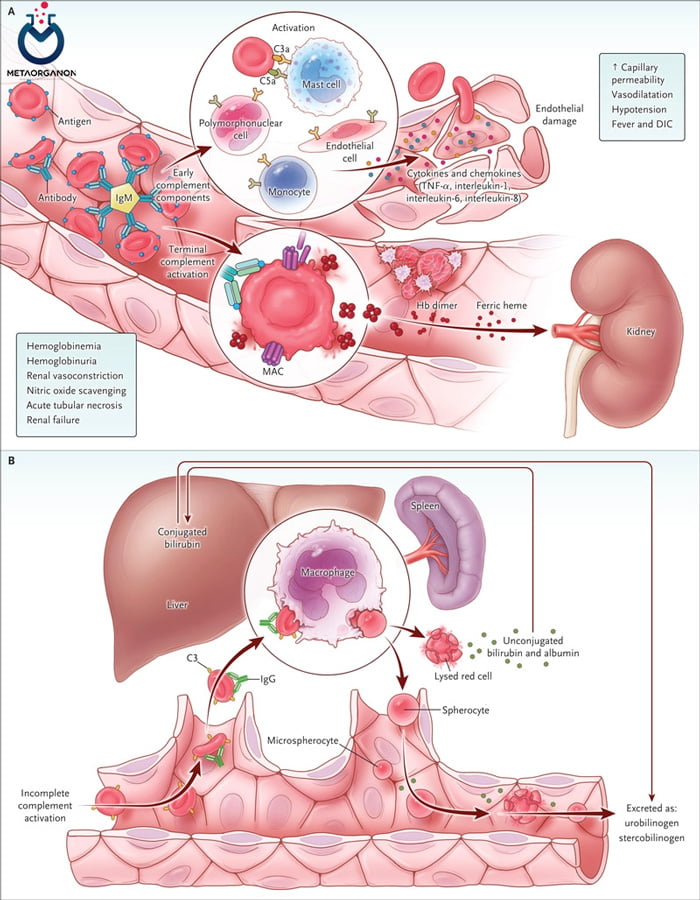
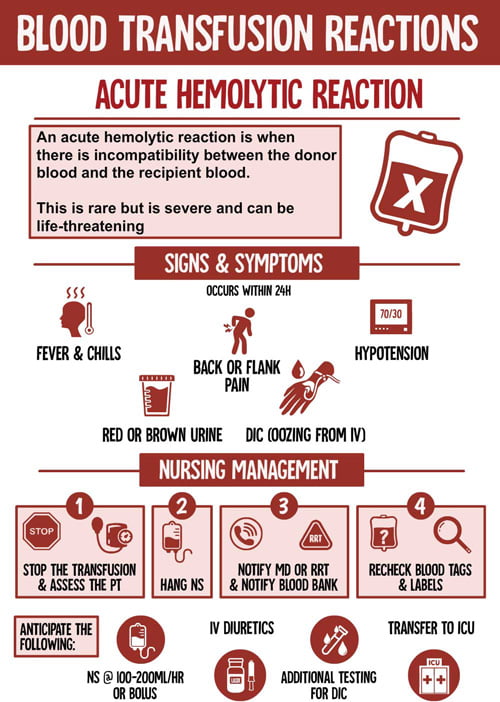
واکنش های همولیتیک حاد انتقال خون (AHTRs (Acute Hemolytic Transfusion Reactions:
واکنش های همولیتیک انتقال خون، نتیجۀ تخریب گلبولهای قرمز ناسازگار با واسطۀ سیستم ایمنی است. این واکنش ها به ندرت اتفاق می افتند اما می توانند کشنده باشند.
واکنش های همولیتیک حاد انتقال خون (AHTRs) واکنشی است که در مدت 24 ساعت پس از ترانسفوزیون اتفاق می افتاد. ناسازگاری ABO علت اغلب این واکنش هاست. ناسازگاری معمولاً به دنبال اشتباهات دفتری روی می دهد. اشتباه در تعیین هویت بیمار یا نمونه های خون یا اشتباه در ارسال فرآورده یا هنگام تجویز فرآورده های خونی اتفاق می افتاد. واکنش حاد همولیتیک ناشی از ناسازگاری ABO، به شکل همولیز داخل عروقی سریع می باشد.
واکنش های همولیتیک حاد انتقال خون
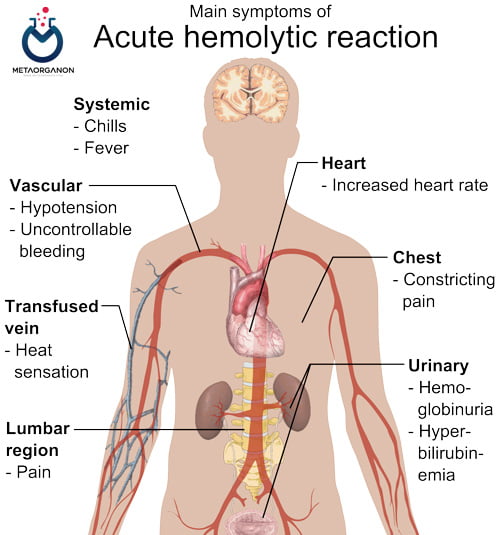
اولین و شایع ترین علامت کلینیکی همولیز حاد ، تب می باشد (افزایش درجه حرارت بیش از یک درجۀ سانتی گراد). تب ممکن است با لرز همراه باشد. بیمار ممکن است علائم سوزش و خارش طولانی در مسیر ورید و کمر درد را گزارش کند. در بیماران بیهوش، نشت خون به صورت جنرالیزه از کاتترهای جراحی یا داخل عروقی، هموگلوبینوری و کاهش فشار خون بدون دلیل ممکن است علائم بروز AHTRs باشد.
شدیدترین عوارض AHTRs هیپوتانسیون، نارسایی کلیه و DIC می باشد. افزایش فشار خون ممکن است دیده شود ولی شیوع آن بسیار کمتر از هیپوتانسیون می باشد. افت فشار خون شدید بوده و ممکن است تا حد شوک نیز پیشرفت کند. نارسایی کلیه به دنبال کاهش فشار خون، انقباض واکنشی و انسداد عروق ریز کلیوی ناشی از ترومبین روی می دهد و با ایسکمی توبولهای کلیه همراه است.
علایم واکنش های همولیتیک حاد انتقال خون
اکثر بیماران فعالیت طبیعی کلیه را بعد از گذشت چند روز تا حداکثر 3 هفته به دست می آورند. برخی بیماران ممکن است به همودیالیز نیاز پیدا کنند. فعالیت آبشار انعقادی باعث درجات مختلفی از DIC همراه با میکروترومبوز و آسیب ایسکمیک بافتها و ارگانها می شود. به طور کلی مرگ و میر همراه با AHTRs به حجم خون ناسازگارِ تزریق شده بستگی دارد. درمان سریع و شدید هیپوتانسیون، DIC و نارسایی کلیه از نارسایی ارگانها و مرگ این بیماران جلوگیری خواهد کرد.
در بیماری که علائم و نشانه های بالینی حاکی از همولیز دیده می شود، ترانسفوزیون باید بلافاصله متوقف شود. اولین کار کنترل علائم حیاتی، توجه به شکایات بیمار و اندازه گیری برون ده ادراری است. رگ مناسب باید با نرمال سااین باز نگاه داشته شود. برچسب کیسۀ خون و مشخصات بیمار بازبینی و تایید شوند و نمونه خون جهت ارزیابی موارد زیر از بیمار گرفته شده، به آزمایشگاه ارسال گردد:
- آزمایش آنتی گلوبولین مستقیم
- تعیین مجدد گروه ABO و Rh ، انجام کراس مچ مجدد و بررسی ظاهری از نظر همولیز
نمونۀ اولین ادراری که بیمار بعد از ترانسفوزیون دفع می کند از نظر هموگلوبینوری بررسی شود. کیسۀ خون برای کشت میکروبی به آزمایشگاه ارسال شود. اگر شک به ناسازگاری ABO در پی ترانسفوزیون وجود داشته باشد تستهای انعقادی(PT,PTT, FDP) باید بررسی شوند.
واکنش های همولیتیک حاد انتقال خون
پیشگیری اولیه از AHTRs به حذف اشتباهات دفتری طی مراحل تزریق خون نیاز دارد (اشتباه در برچسب گذاری نمونۀ خون، تزریق خون به بیمار دیگر). بنابراین مشخص کردن مرحله ای که در آن اشتباه روی داده است می تواند به جلوگیری از اشتباهات و حوادث بعدی کمک کند.
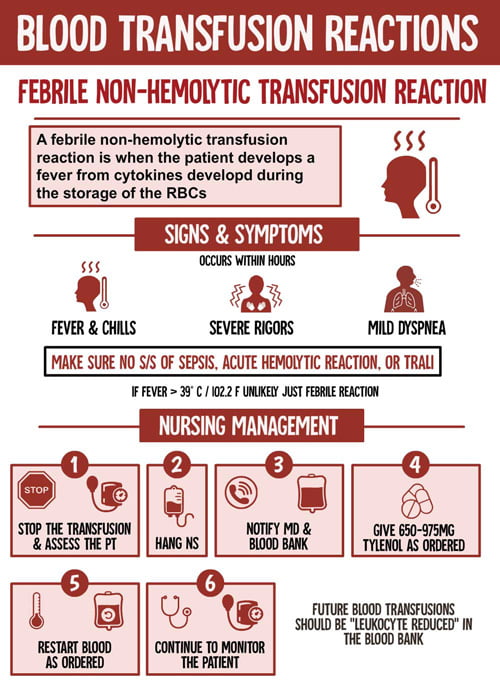
واکنش تب زای غیر همولیتیک Febrile Non-Hemolytic Transfusion Reactions (FNHTRs):
واکنش های تب زای غیر همولیتیک ناشی از انتقال خون FNHTRs در دریافت کننده های فرآورده های خونی هنگامی روی می دهد که افزایش درجه حرارت به میزان یک درجۀ سانتی گراد یا بیشتر در غیاب سایر علل شناخته شدۀ تب بروز کند. واکنش ممکن است در جریان تزریق یک یا دو ساعت پس از آن اتفاق بیفتد. علائم همراه شامل احساس سرما یا لرز و ندرتاً تهوع می باشد. هرچند این واکنش خود محدود شونده است اما اهمیت بالینی آن بسیار زیاد است.
FNHTRs شایع ترین واکنش ناشی از ترانسفوزیون می باشد. این واکنش بیشتر به دنبال تزریق پلاکت اتفاق می افتاد؛ همچنین در افرادی که سابقۀ ترانسفوزیون های مکرر دارند و زنانی که حاملگی های متعدد داشته اند بیشتر دیده می شود.
واکنش تب زای غیر همولیتیک (FNHTRs)
FNHTRs به طور تیپیک خوش خیم است و معمولاً بدون عارضه به طور کامل از بین می رود. تب و دیگر علائم در بیشترموارد، یک تا دو ساعت بعد از ترانسفوزیون از بین می رود. تب مقاوم که بیشتر از 18 تا 24 ساعت طول می کشد، احتمالاً به ترانسفوزیون مربوط نمی باشد.
درمان واکنش های انتقال خون:
اولین قدم در کنترل واکنش تزریق خون، قطع ترانسفوزیون است. مسیر رگ باید با نرمال سالین باز نگه داشته شود. هویت بیمار و شماره فرآوردۀ خونی باید چک شود تا اطمینان حاصل شود که فرآوردۀ تزریق شده برای آن گیرنده در نظر گرفته شده است. کیسه خون و نمونه های خون بعد از تزریق و نمونۀ ادرار بیمار باید به بانک خون فرستاده شود. فرآوردۀ باقی مانده حتی بعد از تکمیل آزمایش ها نباید تزریق شود. اگر لازم است تزریق خون ادامه یابد، باید واحد دیگری آماده و تزریق شود.
نشانه ها و عالئم FNHTRs عمدتاً خود محدود شونده است. برای درمان تب از استامینوفن استفاده می شود. تجویز آنتی هیستامین اندیکاسیون ندارد.
پیشگیری از FNHTRs:
استفادۀ پروفیلاکتیک از داروی تب بُر (مانند استامینوفن) ممکن است از بروز FNHTRs جلوگیری کند؛ اما تب بُرها علائم همولیز با واسطۀ ایمنی و یا آلودگی باکتریال را مخفی نگه می دارند لذا استفادۀ روتین از تب بُرها به صورت پروفیلاکسی توصیه نمی شود مگر در کسانی که به طور مکرر دچار FNHTRs شده باشند و یا بعد از دریافت فرآورده های کم لکوسیت نیز FNHTRs را تجربه کرده باشند.
یکی دیگر از راههای پیشگیری از FNHTRs استفاده از فرآورده های کم لکوسیت می باشد. فراوردۀ کم لکوسیت فرآورده ای است که با استفاده از یک روش خاص تعداد لکوسیت های باقی مانده در آن به کمتر از106 × 5 کاهش یافته باشد .
مراقبت های پرستاری در ترانسفوزیون خون و فرآورده های خونی:
تضمین ایمنی و سلامت بیمار مهم ترین بخش مراقبت از بیمار در حین تزریق خون می باشد. از آنجا که واکنش های مخرب در تزریق انواع فرآورده های خونی ممکن است دیده شود، بنابراین در تمام بیمارانی که FFP، کرایوپرسیپیتات، پلاکت کنستانتره، خون کامل یا گلبول قرمز دریافت می کنند، نظارت و مراقبت از جایگاه ویژه ای برخوردار است.
واکنش های شدید اغلب در 15 دقیقۀ اول تزریق پدید می آید بنابراین در 15 دقیقۀ ابتدای هر تزریق بیماران به ویژه بیماران بیهوش باید به دقت تحت مراقبت قرار گیرند.

انتقال خون
رعایت گامهای زیر در ترانسفوزیون خون و فرآورده های آن، به حفظ ایمنی و سلامت بیمار کمک خواهد کرد:
- دستور پزشک را به دقت کنترل کنید.
- با بیمار ارتباط برقرار کنید و دلایل انجام کار و مراحل آن را برای وی توضیح دهید.
- هر گونه واکنش های قبلی به تزریق خون را از بیمار بپرسید.
- فرم رضایت نامۀ تزریق خون را توسط بیمار و یا همراه وی به امضاء برسانید.
- به بیمار توصیه کنید که لرز، سرگیجه، راش یا هر گونه علائم غیر طبیعی را گزارش دهد.
- برگ درخواست خون را با بر چسب کیسۀ خون از نظر نوع گروه خونی، Rh، تاریخ انقضاء، شمارۀ سریال کیسه و نام بیمار کنترل کنید .
- کیسۀ خون را از نظر وجود لخته یا حباب و رنگ غیر طبیعی فرآورده، نشت از کیسه و … بررسی کرده و در صورت وجود اشکال به بانک خون برگردانید.
- در صورت نیاز به گرم کردن خون از گرم کننده های مخصوص استفاده کنید.
- دست های خود را بشویید، دستکش بپوشید و تمامی وسایل لازم را بر بالین بیمار ببرید.
- یک خط وریدی مناسب از بیمار بگیرید.
- قبل از شروع ترانسفوزیون، علائم حیاتی بیمار را کنترل و در فرم مربوطه ثبت کنید.
- جریان خون را به آرامی شروع کنید (برای 15 دقیقۀ اول بیشتر از 25 تا 50 میلی لیتر نباشد یعنی حدود 10 تا 15 قطره در دقیقه)
- 5 تا 15 دقیقۀ اول ترانسفوزیون، کنار بیمار بمانید و به دقت وی را از نظر علائم حیاتی کنترل کنید.
- در صورت تب، برافروختگی، تنگی نفس، خارش، سرگیجه و راش جریان خون را قطع کرده، رگ بیمار را با نرمال سالین باز نگهداشته و به پزشک اطالع دهید.
- برای نیم ساعت اول هر 15 دقیقه و بعد از آن هر نیم ساعت تا یک ساعت و سپس هر یک ساعت، علائم حیاتی را کنترل و ثبت کنید.
- در صورت عدم واکنش نسبت به خون، سرعت ترانسفوزیون را به تدریج افزایش دهید.
- بعد از اتمام ترانسفوزیون، علائم حیاتی بیمار را مجدداً کنترل و ثبت کنید.
- نحوۀ اجرای ترانسفوزیون، شمارۀ کیسه، زمان شروع و اتمام، مقدارو نوع فرآورده، واکنش های بیمار، میزان سرم تزریقی و مداخلات پرستاری را ثبت کنید.
آموزش بیمار و خانواده
- به بیمار در مورد علت ترانسفوزیون و مدت زمان پیش بینی شده برای تکمیل ترانسفوزیون توضیح دهید.
- به بیمار و خانواده در مورد علت کنترل مکرر علائم حیاتی در حین ترانسفوزیون توضیح دهید.
- بیمار و خانواده را آگاه کنید تا در صورت بروز خارش، تورم، گیجی، دیس پنه، درد در قسمت پایین پشت یا درد قفسۀ سینه به پرستار خبر بدهد چون اینها می توانند نشان دهندۀ واکنش به ترانسفوزیون باشند.
- به بیمار آموزش دهید در صورت بروز تورم یا قرمزی در محل IV به پرستار اطلاع دهد. چون این علائم نشان دهندۀ نشت خون می باشد.
سوالات متداول:
چه مقدار هموگلوبین نیاز به تزریق خون دارد؟
نیاز به انتقال خون به عوامل مختلفی از جمله سطح هموگلوبین بیمار، سلامت کلی و وجود علائم بستگی دارد. به طور کلی، زمانی که سطح هموگلوبین در بزرگسالان به زیر 7 تا 8 گرم در دسی لیتر می رسد، ممکن است تزریق خون در نظر گرفته شود. با این حال، این آستانه ممکن است بسته به سن بیمار، شرایط پزشکی و وجود هر گونه علائم یا عارضه متفاوت باشد. مشورت با یک متخصص مراقبت های بهداشتی برای تعیین مسیر اقدام مناسب برای هر مورد ضروری است.
هر واحد پک سل یا خون متراکم چقدر هموگلوبین را افزایش می دهد؟
هر واحد گلبول قرمز متراکم شده (PRBCs) می تواند سطح هموگلوبین را تقریباً یک گرم در دسی لیتر یا هماتوکریت را تا حدود 3 درصد در یک بزرگسال متوسط افزایش دهد. با این حال، این افزایش ممکن است بسته به عواملی مانند حجم خون بیمار، وجود از دست دادن خون مداوم و کارایی فرآیند انتقال خون متفاوت باشد.
هر واحد پک سل یا گلبول قرمز متراکم شده چند سی سی است؟
یک واحد گلبول قرمز پر شده (PRBCs) معمولاً حاوی حدود 250 تا 350 سی سی (یا میلی لیتر) گلبول قرمز متمرکز است. حجم دقیق ممکن است بسته به روش های جمع آوری و پردازش مورد استفاده توسط بانک خون متفاوت باشد.
تزریق پلاسمای منجمد تازه (FFP) چقدر باید باشد؟
پلاسمای منجمد تازه (FFP) معمولاً در طی یک دوره 30 تا 60 دقیقه، بسته به وضعیت بالینی بیمار و حجم FFP در حال تجویز، تزریق می شود. سرعت انفوزیون باید با توجه به تحمل و پاسخ بیمار به تزریق تنظیم شود. بسیار مهم است که بیمار را از نزدیک برای هرگونه نشانه ای از واکنش های نامطلوب یا عوارض در طول فرآیند انفوزیون تحت نظر داشته باشید.
خون تازه (fresh blood) چیست؟
خون تازه به خون کاملی اطلاق میشود که از یک اهداکننده جمعآوری شده و تحت هیچ گونه پردازش یا جداسازی اجزای آن (مانند گلبولهای قرمز، پلاسما و پلاکتها) قرار نگرفته است. امروزه به ندرت از خون تازه برای مقاصد انتقال خون استفاده می شود، زیرا خطر انتقال عفونت و ایجاد واکنش های نامطلوب در مقایسه با مولفه درمانی (یعنی تزریق اجزای خاص خون مانند گلبول های قرمز بسته، پلاسمای منجمد تازه یا پلاکت ها) بیشتر است. در عوض، خون به طور معمول به اجزای آن جدا می شود، که می تواند به صورت جداگانه بر اساس نیازهای خاص بیمار تزریق شود.
خطرات مرتبط با انتقال خون چیست؟
انتقال خون به طور کلی بی خطر در نظر گرفته می شود، اما مانند هر روش پزشکی، خطراتی نیز در این مورد وجود دارد. برخی از خطرات بالقوه مرتبط با انتقال خون عبارتند از:
- عفونت: خون تزریق شده می تواند حامل عفونت هایی مانند HIV، هپاتیت B، هپاتیت C باشد. البته این موارد به شدت کاهش یافته است
- واکنش های آلرژیک: برخی از افراد ممکن است واکنش آلرژیک به خون تزریق شده داشته باشند که می تواند باعث ایجاد علائمی از کهیر تا واکنش های شدیدتر مانند آنافیلاکسی شود.
- واکنش های همولیتیک: این اتفاق زمانی رخ می دهد که بدن به گلبول های قرمز خون اهدایی حمله کرده و آن ها را از بین می برد که منجر به تب، لرز، درد قفسه سینه، فشار خون پایین و آسیب کلیه می شود.
- آسیب حاد ریه مرتبط با انتقال خون (TRALI): یک عارضه نادر اما جدی است که زمانی رخ می دهد که خون تزریق شده باعث ایجاد پاسخ ایمنی می شود که به ریه ها آسیب می رساند.
- اضافه بار گردش خون: این اتفاق زمانی رخ می دهد که خون بیش از حد خیلی سریع تزریق شود، که منجر به تجمع مایع در ریه ها و نارسایی قلبی می شود.
- اضافه بار آهن: تزریق مکرر خون می تواند منجر به تجمع آهن در بدن شود که می تواند به اندام هایی مانند کبد و قلب آسیب برساند.
توجه به این نکته مهم است که خطر عوارض ناشی از انتقال خون به طور کلی کم است و ارائه دهندگان مراقبت های بهداشتی اقداماتی را برای به حداقل رساندن این خطرات از طریق غربالگری دقیق اهداکنندگان و نظارت بر گیرندگان انجام می دهند.
چگونه می توان واکنش های انتقال خون را درمان کرد؟
درمان واکنش های انتقال خون به نوع و شدت واکنش بستگی دارد. به طور کلی، واکنش های آلرژیک خفیف را می توان با آنتی هیستامین ها درمان کرد، در حالی که واکنش های شدیدتر ممکن است نیاز به داروهای اضافی و مراقبت های پزشکی فوری داشته باشد.
در اینجا چند درمان رایج برای انواع مختلف واکنش های انتقال خون آورده شده است:
- واکنش های آلرژیک: واکنش های آلرژیک خفیف را می توان با آنتی هیستامین هایی مانند بنادریل یا کلاریتین درمان کرد. واکنشهای شدیدتر، مانند آنافیلاکسی، ممکن است به اپی نفرین (آدرنالین) و سایر داروها برای کنترل علائم نیاز داشته باشد.
- واکنش های همولیتیک: درمان واکنش های همولیتیک شامل توقف فوری انتقال خون و ارائه مراقبت های حمایتی، از جمله مایعات IV و داروها برای حمایت از فشار خون و عملکرد کلیه است. در صورت بروز آسیب کلیه، ممکن است دیالیز ضروری باشد.
- آسیب حاد ریه مرتبط با انتقال خون (TRALI): درمان TRALI شامل اکسیژن درمانی یا تهویه مکانیکی، همراه با مدیریت مایعات و مراقبت های حمایتی است.
- اضافه بار گردش خون: درمان اضافه بار گردش خون شامل کند کردن یا توقف انتقال خون و تجویز داروهایی برای مدیریت تجمع مایع در ریه ها و قلب است.
- اضافه بار آهن: با محدود کردن تعداد دفعات انتقال خون فرد می توان از اضافه بار آهن جلوگیری کرد. اگر اضافه بار آهن قبلاً اتفاق افتاده باشد، درمان ممکن است شامل داروهایی به نام شلاتور باشد که به حذف آهن اضافی از بدن کمک می کند.
در همه موارد، نظارت دقیق بر بیمار و ارائه مراقبت های پزشکی مناسب در صورت لزوم بسیار مهم است.
هر چند وقت یکبار می شود خون اهدا کرد؟
در اکثر کشورها مانند ایران، شما معمولاً می توانید هر 8 هفته یکبار، یعنی هر 56 روز، خون کامل اهدا کنید. این فاصله به بدن شما اجازه می دهد تا اجزای خون از دست رفته را دوباره پر کند و تضمین می کند که پس از هر اهدا، سالم بمانید. با این حال، بسته به مقررات محلی و سازمانی که فرآیند اهدای خون را مدیریت می کند، دستورالعمل های خاص ممکن است کمی متفاوت باشد. همیشه بهترین کار این است که با مرکز اهدای خون محلی خود برای نیازهای خاص و توصیه های مربوط به دفعات اهدا تماس بگیرید.
انتقال خون یک روش رایج است که در آن خون یا اجزای خون اهدایی از طریق یک خط داخل وریدی (IV) به شما داده می شود. برای جایگزینی خون و اجزای خونی که ممکن است خیلی در بدن کم شده باشند، تزریق خون درخواست داده می شود. اگر به دلیل جراحت، در حین جراحی یا شرایط پزشکی خاصی که بر خون یا اجزای آن تأثیر می گذارد، خون از دست داده باشید، انتقال خون یا اجزای خون را ضرورت پیدا می کند. خون معمولاً از اهداکنندگان تهیه می شود.
مطالب مرتبط در متااورگانون:
شاید این مطلب برای شما مفید باشد:
آزمایش شمارش کامل خون (CBC) | Complete Blood Count | Hemogram | هموگرام
شاید این مطلب برای شما مفید باشد:
آزمایش شمارش پلاکت
شاید این مطلب برای شما مفید باشد:
گلبول های سفید (WBC) | شمارش افتراقی گلبول های سفید
شاید این مطلب برای شما مفید باشد:
لوسمی مزمن میلوئیدی (CML) | Chronic Myeloid Leukemia | لوسمی میلوژن مزمن | لوسمی گرانولوسیتی مزمن
شاید این مطلب برای شما مفید باشد:
لوسمی لنفوسیتی مزمن (CLL) | Chronic lymphocytic leukemia
منابع مقاله
Blood Therapy Initiation ; http://www.elsevier.com ; Mosby,S Nursing Skills ; 5 june 2010
Blood Products: Administering ; http://www.elsevier.com ; Mosby,S Nursing Skills ; 5 June 2010
Transfusion Reaction ; http://www.elsevier.com ; Mosby,S Nursing Skills ; 5 june 2010
Blood and Fluid Warmers ; http://www.elsevier.com ; Mosby,S Nursing Skills ; 5 june 2010
Blood Filters ; http://www.elsevier.com ; Mosby,S Nursing Skills ; 5 june 2010
همتی تورج ، 1385 ، فیلترها و نقش آنها در انتقال خون و فرآورده های خونی( جزوه آموزشی تخصصی شماره 68)، مرکز تحقیقات سازمان انتقال خون ایران
ابوالقاسمی حسن و دیگران، 1386، عوارض انتقال خون، انجمن قلم ایران، تهران
طب انتقال خون، 1387، ترجمۀ جوادزاده شهشهانی هایده و همکاران، نشر زهد، تهران
گروه مؤلفین، 1385، استانداردهای خدمات پرستاری، سازمان نظام پرستاری ایران، تهران
















سپاسگزارم ، خوب بود .
سلام و درود
ممنون از شما
با سلام و ادب. متن بسیار علمی و مفید است. ولی قابل کپی کردن نیست. لطفا اگر ممکن است، متن قابل کپی کردن را برای بنده ایمیل بفرمایید ممنون