آزمایش فیبرینوژن (Fibrinogen) | فاکتور I انعقادی | فعالیت فیبرینوژن | Factor I
- چرا آزمایش فیبرینوژن درخواست می شود؟
- چه زمانی آزمایش فیبرینوژن بایستی انجام شود؟
- نمونه مورد نیاز برای آزمایش فیبرینوژن:
- آمادگی قبل از انجام آزمایش فیبرینوژن:
- چه چیزی در آزمایش فیبرینوژن مورد بررسی قرار می گیرد؟
- عوامل مداخله گر در آزمایش فیبرینوژن:
- اهمیت بالینی آزمایش فیبرینوژن:
- ملاحظات بالینی آزمایش فیبرینوژن:
- محدوده مرجع آزمایش فیبرینوژن:
- سوالات متداول
- چگونه از نتایج آزمایش فیبرینوژن استفاده می شود؟
- چه زمانی آزمایش فیبرینوژن درخواست می شود؟
- نتیجه آزمایش فیبرینوژن چه چیزی را نشان می دهد؟
- دیس فیبرینوژنمی مادرزادی (ارثی)، هیپوفیبرینوژنمی و آفیبرینوژنمی چیست؟
- اگر سطح فیبرینوژن افزایش یابد، برای کاهش آن چه کاری می توان انجام داد؟
- تفاوت بین آزمایش های فیبرینوژن، دی دیمر و محصولات تخریب فیبرین (FDP) چیست؟
- آیا ممکن است فیبرینوژن کاهش یافته یا غیرطبیعی باشد و علایمی نداشته باشد؟
- آیا چیز دیگری هست که باید بدانم؟
- مطالب مرتبط در متااورگانون:
- در جای دگر وب:
فیبرینوژن (فاکتور I) یک پروتئین پلاسمای خون است که در کبد ساخته می شود. فیبرینوژن یکی از 13 عامل انعقادی است که مسئول لخته شدن خون طبیعی است. هنگامی که شما شروع به خونریزی می کنید، بدن شما فرآیندی به نام آبشار انعقادی یا آبشار لخته شدن را آغاز می کند.
اسامی دیگر:
- Factor I Assay
- Fibrinogen Activity (Functional)
- Fibrinogen Antigen
- Cardiac Fibrinogen
چرا آزمایش فیبرینوژن درخواست می شود؟
- به عنوان بخشی از بررسی اختلال خونریزی احتمالی یا لخته خون (قسمت ترومبوتیک)، به ویژه برای ارزیابی سطح و عملکرد فیبرینوژن (معروف به فاکتور انعقادی I)
- گاهی اوقات برای کمک به ارزیابی خطر ابتلا به بیماری قلبی عروقی استفاده می شود
چه زمانی آزمایش فیبرینوژن بایستی انجام شود؟
- هنگامی که خونریزی بیش از حد دارید (مانند کبودی، خونریزی مکرر بینی، خونریزی لثه) و لخته خون مضر (مثلاً DIC)دارید
- زمانی که زمان پروترومبین (PT) و/یا زمان ترومبوپلاستین جزئی (PTT) طولانی شود.
- هنگامی که یکی از بستگان شما دچار کمبود یا ناهنجاری ارثی فیبرینوژن است.
- گاهی اوقات هنگامی که پزشک شما اطلاعات بیشتری را برای کمک به ارزیابی خطر بیماری قلبی شما می خواهد
نمونه مورد نیاز برای آزمایش فیبرینوژن:
- ظرف/لوله: لوله با درب آبی کمرنگ(حاوی ضد انعقاد سدیم سیترات)
- نوع نمونه: پلاسما
- حجم نمونه: 1 میلی لیتر
لوله مورد نیاز برای آزمایش فیبرینوژن
دستورالعمل ها:
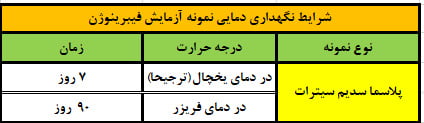
- نمونه را سانتریفیوژ کنید، تمام پلاسما را به یک ویال پلاستیکی منتقل کنید و دوباره پلاسما را سانتریفیوژ کنید (خون یا پلاسما را در لوله های شیشه ای جمع نکنید).
- پلاسما را بلافاصله (بیشتر از 4 ساعت پس از جمع آوری) در 20- درجه سانتیگراد یا در حالت ایده آل 40- درجه سانتیگراد فریز کنید.
- نمونه دو سانتریفیوژ شده برای نتایج دقیق بسیار مهم است زیرا آلودگی پلاکتی ممکن است باعث نتایج کاذب شود.
شاید این مطلب برای شما مفید باشد:
روش های مختلف جمع آوری نمونه های آزمایشگاه
شاید این مطلب برای شما مفید باشد:
لوله های آزمایش و ضد انعقادها (Test tubes and Anticoagulants)
شاید این مطلب برای شما مفید باشد:
ذخیره سازی نمونه های آزمایشگاهی
نام روش انجام آزمایش فیبرینوژن:
کدورت سنجی
شرح روش:
تشخیص انعقاد (کدورت سنجی) بر این اصل استوار است که نور عبوری از محیطی که در آن فیبرینوژن به فیبرین تبدیل می شود توسط رشته های فیبرین جذب می شود. نور در طول موج 671 نانومتر از طریق یک نمونه به یک آشکارساز نوری که 180 درجه نسبت به منبع قرار دارد، منتقل می شود. با پیشرفت تشکیل لخته فیبرین، جذب نور افزایش می یابد. در نتیجه، عبور نور از طریق نمونه به طور مداوم کاهش می یابد و توسط ردیاب نوری اندازه گیری می شود.
خروجی سیگنال الکتریکی مربوطه از ردیاب نوری با توجه به نور شناسایی شده تغییر می کند. سیگنال خروجی از طریق نرم افزار از طریق یک سری الگوریتم برای تعیین نقطه لخته پردازش می شود.
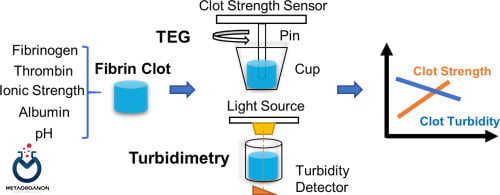
اندازه گیری فیبرینوژن به روش کدورت سنجی
در سال 1957، کلاوس یک سنجش کمی با استفاده از ترومبین برای اندازه گیری فیبرینوژن در پلاسما ایجاد کرد. در این روش مقدار اضافی ترومبین به پلاسمای رقیق شده اضافه می شود و مقدار زمان لخته شدن حاصل اندازه گیری می شود. لاگ مقدار زمان لخته شدن با لاگ غلظت فیبرینوژن نسبت معکوس دارد. منحنی مرجع فیبرینوژن از نتایج زمان لخته شدن رقت های شناخته شده پلاسمای مرجع با مقادیر مختلف فیبرینوژن ترسیم می شود. غلظت فیبرینوژن در نمونههای پلاسمایی بیمار با مقایسه مقادیر زمان لخته شدن با منحنی مرجع تعیین میشود.
آمادگی قبل از انجام آزمایش فیبرینوژن:
به آمادگی خاصی نیاز ندارد
چه چیزی در آزمایش فیبرینوژن مورد بررسی قرار می گیرد؟
فیبرینوژن یا فاکتور لخته کننده (فاکتور I) یک پروتئین است که برای تشکیل لخته خون مناسب ضروری است. دو نوع آزمایش برای ارزیابی فیبرینوژن موجود است. یک آزمایش فعالیت فیبرینوژن ارزیابی می کند که فیبرینوژن چقدر خوب عمل می کند تا به تشکیل لخته خون کمک کند.یک آزمایش آنتی ژن فیبرینوژن میزان فیبرینوژن در خون را اندازه گیری می کند.
فیبرینوژن در کبد سنتز می شود و به عنوان یک دایمر با پیوند دی سولفیدی از 3 زنجیره زیر واحد در پلاسما گردش می کند. نیمه عمر بیولوژیکی فیبرینوژن پلاسما 3 تا 5 روز است. فیبرینوژن در سرم طبیعی وجود ندارد اما باید در الکتروفورز پلاسما به عنوان یک نوار مجزا بین β- و γ-گلوبولین ها ظاهر شود
پلاسما حاوی 100 تا 400 میلی گرم در دسی لیتر فیبرینوژن است که فراوان ترین فاکتور انعقادی است و لخته فیبرین را تشکیل می دهد. فیبرینوژن با وزن مولکولی 340000 دایمر متشکل از سه جفت زنجیره پپتیدی (A-α، B-β، و γ) است که با پیوندهای دی سولفیدی متعدد در نزدیکی انتهای آمینو پایانی آنها پیوند خورده است. این ناحیه از مولکول، حوزه E یا گره دی سولفید نامیده می شود.
زنجیره ها به سمت بیرون به دو حوزه مشابه دیگر (D) در انتهای کربوکسیل خود گسترش می یابند، جایی که هر سه زنجیره در هم تنیده شده اند. ترومبین فیبرینوپپتیدهای A و B را از انتهای آمینه زنجیرههای A-α و B-β جدا میکند، در نتیجه یک مونومر فیبرین ایجاد میشود که به فیبریلهایی پلیمریزه میشود که به صورت ماکروسکوپی یک لخته فیبرین را تشکیل میدهند.
سپس فاکتور سیزدهم پیوندهای کووالانسی بین بقایای لیزین و گلوتامین بر روی زنجیره γ مجاور مولکولهای فیبرین مختلف ایجاد میکند و لخته فیبرین را اساساً یک مولکول واحد میسازد. یک لخته متقاطع در برابر انحلال توسط دناتوراتورهای شیمیایی مقاوم است و از نظر مکانیکی بسیار پایدار است.
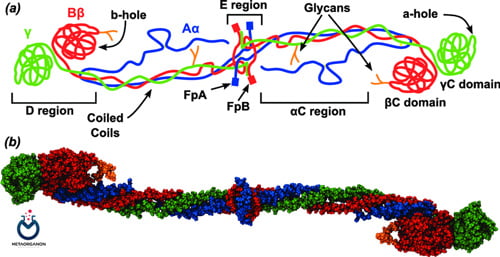
ساختار مولکولی فیبرینوژن
فیبرینوژن توسط کبد و همراه با چندین فاکتور انعقادی دیگر (که فاکتورهای انعقادی نیز نامیده می شوند) در خون آزاد می شود. به طور معمول، هنگامی که بافت بدن یا دیواره رگ خونی آسیب میبیند، فرآیندی به نام هموستاز شروع میشود تا با ایجاد یک پلاک در محل آسیب، خونریزی را متوقف کند. قطعات سلولی کوچکی که پلاکت نامیده می شوند، به محل آسیب می چسبند و فاکتورهای انعقادی یکی پس از دیگری فعال می شوند. این قسمت آخر آبشار انعقادی نامیده می شود.
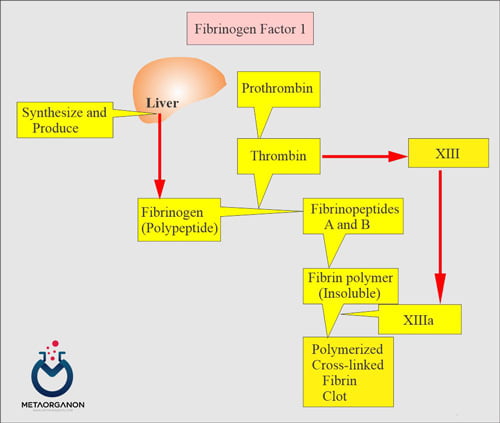
فعالیت فیبرینوژن
با نزدیک شدن به اتمام آب شار، فیبرینوژن محلول به رشته های فیبرین نامحلول تبدیل می شود. سپس این رشتهها به یکدیگر متصل میشوند تا شبکه فیبرینی را تشکیل دهند که در محل آسیب تثبیت میشود. شبکه فیبرین به همراه پلاکت ها به محل آسیب می چسبد تا یک لخته خون پایدار تشکیل دهد. این سد مانع از دست دادن خون اضافی می شود و تا زمان بهبودی ناحیه آسیب دیده در محل باقی می ماند.
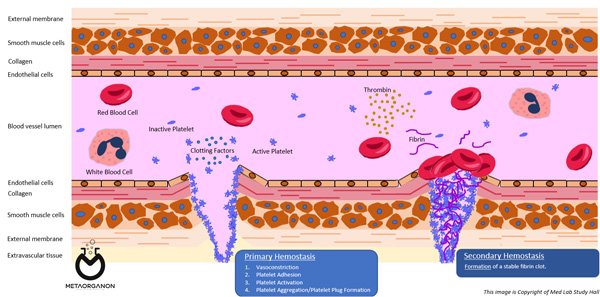
هموستاز
برای تشکیل لخته پایدار، باید پلاکتها و فاکتورهای انعقادی با عملکرد طبیعی کافی وجود داشته باشد. فاکتورهای انعقادی یا پلاکتها بسیار کم، زیاد یا ناکارآمد میتواند منجر به دورههای خونریزی و/یا تشکیل لخته خون نامناسب (ترومبوز) شود. چندین آزمایش، از جمله آزمایش فیبرینوژن، می تواند برای ارزیابی روند لخته شدن استفاده شود. آزمایش فیبرینوژن شامل موارد زیر است:
آزمایش فعالیت فیبرینوژن بخشی از فرآیند لخته شدن را ارزیابی می کند که در آن فیبرینوژن محلول به رشته های فیبرین تبدیل می شود. مدت زمانی که طول می کشد تا لخته فیبرین بعد از اضافه شدن مقدار استاندارد ترومبین به نمونه خون شما (پلاسما) تشکیل شود را اندازه گیری می کند. زمان تشکیل لخته به طور مستقیم با مقدار فیبرینوژن فعال موجود در ارتباط است. طولانی شدن زمان تشکیل لخته ممکن است به دلیل کاهش سطح فیبرینوژن طبیعی باشد یا ممکن است به دلیل فیبرینوژن باشد که آنطور که باید عمل نمی کند (ناکارآمد).
آزمایش آنتی ژن فیبرینوژن، سطح فیبرینوژن را در نمونه خون، شامل فیبرینوژن عملکردی و ناکارآمد، اندازه گیری می کند.
فیبرینوژن نیز یکی از چندین فاکتور خونی است که واکنش دهنده فاز حاد نامیده می شود. سطوح خونی فیبرینوژن همراه با سایر واکنش دهنده های فاز حاد با شرایطی که باعث التهاب یا آسیب بافت حاد می شود، به شدت افزایش می یابد. آزمایشهایی برای این واکنشدهندههای فاز حاد، از جمله فیبرینوژن، ممکن است برای تعیین میزان التهاب در بدن انجام شود
کمبود مجزای فیبرینوژن ممکن است به عنوان یک صفت اتوزومال مغلوب (افیبرینوژنمی یا هیپوفیبرینوژنمی) به ارث برسد و یکی از نادرترین کمبودهای فاکتور انعقادی ارثی است.
علل اکتسابی کاهش سطح فیبرینوژن عبارتند از انعقاد داخل عروقی حاد یا جبران نشده و فیبرینولیز (انعقاد داخل عروقی منتشر: DIC)، بیماری پیشرفته کبد، درمان با L-آسپارژیناز، و درمان با عوامل فیبرینولیتیک (به عنوان مثال، استرپتوکیناز، اوروکیناز، پلاسمینوژن بافتی فعال).
عوامل مداخله گر در آزمایش فیبرینوژن:
- انتقال خون در ماه گذشته ممکن است بر نتایج آزمایش تأثیر بگذارد.
- رژیم های غذایی سرشار از اسیدهای چرب امگا 3 و امگا 6 سطح فیبرینوژن را کاهش می دهند.
- داروهایی که ممکن است باعث افزایش سطوح شوند عبارتند از استروژن و داروهای ضد بارداری خوراکی.
- داروهایی که ممکن است باعث کاهش سطوح شوند عبارتند از: استروئیدهای آنابولیک، آندروژن ها، آسپاراژیناز، فنوباربیتال، استرپتوکیناز، اوروکیناز و والپروئیک اسید.
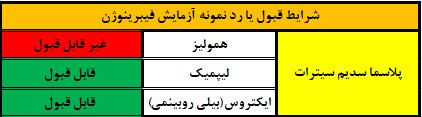
- نتایج آزمایش فیبرینوژن ممکن است به دلیل همولیز نمونه خون تغییر کند یا اگر بیمار یک ماه قبل از آزمایش خون دریافت کرده است.
مطلب پیشنهادی: تداخلات دارویی در آزمایش ها
اهمیت بالینی آزمایش فیبرینوژن:
افزایش سطح پلاسما:
- واکنش های التهابی حاد (مانند آرتریت روماتوئید [RA]، گلومرولونفریت)
- تروما
- عفونت حاد مانند پنومونی: فیبرینوژن یک پروتئین واکنش دهنده فاز حاد است.
- بیماری عروق کرونر قلب (CHD)
- سکته مغزی
- بیماری عروق محیطی
- سیگار کشیدن: افزایش سطح ایبرینوژن صرفاً یک مشاهده بدون پاتوفیزیولوژی شناخته شده است.
- بارداری: بارداری با افزایش پروتئین های سرم (از جمله فیبرینوژن) همراه است.
- سل
- سندرم نفروتیک
- سرطان، مولتیپل میلوما و بیماری هوچکین.
- ضربه
کاهش سطح پلاسما:
- بیماری کبد (هپاتیت، سیروز): فیبرینوژن در حجم کافی ساخته نمی شود.
- انعقاد مصرفی (DIC)
- فیبرینولیزین ها: فیبرینولیزین های اولیه و ثانویه برای از بین بردن فیبرینوژن در سرم عمل می کنند.
- آیبرینوژنمی مادرزادی: نقص ژنتیکی مانع از سنتز فیبرینوژن می شود.
- سرطان پیشرفته
- سوء تغذیه: کاهش شدید پروتئین با کاهش سطح فیبرینوژن (یک پروتئین) همراه است.
- انتقال خون با حجم زیاد: فیبرینوژن در سطح طبیعی در کیسه خون تزریقی وجود ندارد. هرچه بیشتر تزریق شود، فیبرینوژن طبیعی بدن بیشتر رقیق می شود.
- دیس فیبرینوژنمی
ملاحظات بالینی آزمایش فیبرینوژن:
عارضه احتمالی: هماتوم در محل به دلیل طولانی شدن زمان خونریزی.
محدوده مرجع آزمایش فیبرینوژن:
- Adult: 200–400 mg/dL or 2–4 g/L (SI units)
- Newborn: 125–300 mg/dL
مقادیر بحرانی:
مقادیر کمتر از 100 میلی گرم در دسی لیتر می تواند با خونریزی خود به خود مرتبط باشد.
مطلب پیشنهادی: مقادیر بحرانی در آزمایشگاه های تشخیص طبی
توجه: محدوده مرجع و واحد آزمایش وابسته به روش انجام و کیت می باشد و ممکن است در آزمایشگاه های مختلف متفاوت باشد. بنابراین توصیه می گردد که آزمایش ها ترجیحا در یک آزمایشگاه مورد بررسی قرار گیرد.
سوالات متداول
چگونه از نتایج آزمایش فیبرینوژن استفاده می شود؟
این آزمایش برای ارزیابی فیبرینوژن (فاکتور I)، پروتئینی که برای تشکیل لخته خون ضروری است، استفاده می شود.
آزمایش فعالیت فیبرینوژن عملکرد فیبرینوژن و توانایی آن برای تبدیل به فیبرین را اندازه گیری می کند:
- به عنوان بخشی از بررسی اختلال خونریزی احتمالی یا تشکیل نامناسب لخته خون (قسمت ترومبوتیک)
- به عنوان پیگیری یک آزمایش اختلال خونریزی غیرطبیعی (زمان پروترومبین، PT یا زمان ترومبوپلاستین نسبی، PTT) و/یا یک دوره خونریزی طولانی مدت یا غیر قابل توضیح
- همراه با تست هایی مانند PT، PTT، تست های عملکرد پلاکت، محصولات تخریب فیبرین (FDP) و D-dimer برای کمک به تشخیص انعقاد داخل عروقی منتشر (DIC) یا فیبرینولیز غیر طبیعی
- گاهی اوقات برای کمک به پایش وضعیت یک بیماری پیشرونده (مانند بیماری کبد) در طول زمان یا به ندرت برای مانیتور درمان یک بیماری اکتسابی (مانند DIC)
- گاهی اوقات همراه با سایر نشانگرهای خطر قلبی مانند پروتئین واکنشی C با حساسیت بالا (hs-CRP) برای کمک به تعیین خطر کلی بیماری قلبی عروقی.
آزمایش آنتی ژن فیبرینوژن گاهی اوقات به عنوان یک آزمایش پیگیری برای تعیین اینکه آیا کاهش فعالیت فیبرینوژن به دلیل فیبرینوژن ناکافی یا فیبرینوژن ناکارآمد است استفاده می شود.
چه زمانی آزمایش فیبرینوژن درخواست می شود؟
یک پزشک ممکن است آزمایش فعالیت فیبرینوژن را در موارد زیر درخواست کند:
- خونریزی طولانی مدت یا بی دلیل
- لخته خون مضر (ترومبوز)
- نتایج غیر طبیعی تست PT و PTT
- علائم و نشانه های انعقاد داخل عروقی منتشر (DIC) یا تحت درمان برای DIC یا فیبرینولیز غیر طبیعی
- علائمی که نشان دهنده کمبود یا اختلال عملکرد فاکتور انعقادی ارثی یا اکتسابی (پروتئین لخته کننده) است.
- برای ارزیابی و نظارت بر توانایی لخته شدن (در طول زمان) با یک اختلال خونریزی اکتسابی تشخیص داده شده است.
آزمایش آنتی ژن فیبرینوژن ممکن است زمانی انجام شود که شما نتیجه غیرطبیعی کمی در آزمایش فعالیت فیبرینوژن داشته باشید تا مشخص شود که آیا به دلیل فیبرینوژن کم است یا فیبرینوژن که به درستی عمل نمی کند.
در برخی موارد، آزمایش فیبرینوژن ممکن است همراه با سایر نشانگرهای خطر قلبی انجام شود، زمانی که پزشک شما بخواهد اطلاعات بیشتری برای کمک به ارزیابی خطر بیماری قلبی شما داشته باشد.
نتیجه آزمایش فیبرینوژن چه چیزی را نشان می دهد؟
نتایج آزمایش فیبرینوژن به عنوان غلظت پروتئین در خون گزارش می شود. تست های فعالیت فیبرینوژن برای مقایسه با نتایج آنتی ژن فیبرینوژن به غلظت تبدیل می شوند. نتایج معمولاً در چارچوب نتایج سایر آزمونها تفسیر میشوند.
نتایج طبیعی فعالیت فیبرینوژن معمولاً منعکس کننده سهم طبیعی فیبرینوژن در توانایی لخته شدن خون شما است.
کاهش قابل توجه فعالیت فیبرینوژن ممکن است به دلیل کاهش مقدار فیبرینوژن باشد که آنطور که باید عمل نمی کند. کاهش فعالیت فیبرینوژن و سطوح آنتی ژن ممکن است بر توانایی شما برای تشکیل لخته خون پایدار تأثیر بگذارد.
سطوح پایین فیبرینوژن که در طول زمان باقی می ماند (مزمن) ممکن است به ناتوانی بدن در تولید فیبرینوژن مربوط باشد به دلیل:
یک بیماری اکتسابی مانند بیماری کبدی مرحله نهایی یا سوء تغذیه شدید
یک بیماری ارثی نادر مانند دیس فیبرینوژنمی، آفیبرینوژنمی یا هیپوفیبرینوژنمی
سطوح بسیار پایین اغلب به شرایطی مربوط می شود که در آن فیبرینوژن سریعتر از بدن می تواند آن را تولید کند مصرف می شود. این می تواند با انعقاد داخل عروقی منتشر (DIC) و فیبرینولیز غیرطبیعی رخ دهد، که زمانی اتفاق می افتد که بدن در شکستن و پاکسازی لخته های خون بیش از حد فعال است.
کاهش سطح فیبرینوژن نیز ممکن است به دنبال تزریق خون سریع و با حجم زیاد رخ دهد.
گاهی اوقات یک پزشک از نسبت تست آنتی ژن و تست فعالیت استفاده می کند. این برای کمک به تشخیص فیبرینوژن ناکارآمد (نسبت بالا) از فیبرینوژن کم (نسبت نزدیک به 1) است.
فیبرینوژن یک واکنش دهنده فاز حاد است، به این معنی که سطح فیبرینوژن ممکن است در هر شرایطی که باعث التهاب یا آسیب بافتی شود به شدت افزایش یابد. سطوح بالای فیبرینوژن خاص نیست. آنها علت یا محل التهاب یا آسیب را به پزشک نمی گویند. معمولاً این افزایش سطح موقتی است و پس از برطرف شدن بیماری زمینه ای به حالت عادی باز می گردد.
افزایش سطح فیبرینوژن ممکن است با موارد زیر مشاهده شود:
- عفونت ها
- سرطان
- بیماری عروق کرونر قلب، حمله قلبی
- سکته
- اختلالات التهابی (مانند آرتریت روماتوئید و گلومرولونفریت، نوعی بیماری کلیوی)
- ضربه
- بیماری شریان محیطی
- سیگار کشیدن شدید
در حالی که سطح فیبرینوژن افزایش مییابد، خطر ابتلا به لخته خون در افراد ممکن است افزایش یابد و به مرور زمان باعث افزایش خطر بیماریهای قلبی عروقی شود.
دیس فیبرینوژنمی مادرزادی (ارثی)، هیپوفیبرینوژنمی و آفیبرینوژنمی چیست؟
اینها یک اختلال انعقادی ارثی نادر هستند که در اثر تغییرات (جهش) در ژنهای کنترل کننده تولید فیبرینوژن در کبد ایجاد می شوند.
دیس فیبرینوژنمی مادرزادی باعث می شود که کبد یک فیبرینوژن غیرطبیعی و ناکارآمد بسازد، فیبرینوژنی که هنگام تبدیل به فیبرین در برابر تخریب مقاومت می کند یا نمی تواند به طور طبیعی در آبشار انعقادی عمل کند. دیس فیبرینوژنمی ممکن است خطر لخته شدن خون را در افراد افزایش دهد یا به ندرت باعث تمایل به خونریزی خفیف شود. افراد مبتلا به کمبود فیبرینوژن یا دیس فیبرینوژنمی ممکن است بهبود ضعیف زخم را تجربه کنند.
هیپوفیبرینوژنمی مادرزادی منجر به کاهش فیبرینوژن می شود. افراد مبتلا به این عارضه ممکن است دوره های خونریزی خفیفی مانند خونریزی بینی یا خونریزی لثه را تجربه کنند.
آفیبرینوژنمی مادرزادی کمبود شدید فیبرینوژن است. افراد مبتلا به این بیماری ممکن است در معرض خطر خونریزی شدید (خونریزی) باشند، به خصوص در نوزادان یا در سنین پایین. ممکن است خونریزی بیش از حد از بند ناف، کبودی مکرر و آسان، خونریزی بینی که به سختی متوقف می شود، خونریزی بیش از حد پس از عمل جراحی و خونریزی در دستگاه گوارش را تجربه کنند.
گاهی اوقات آزمایش ژنتیک برای افراد مبتلا به این اختلالات ارثی انجام می شود تا جهش ژنتیکی مسئول را شناسایی کند. آزمایش این جهش ممکن است برای سایر اعضای خانواده نیز انجام شود.
اگر سطح فیبرینوژن افزایش یابد، برای کاهش آن چه کاری می توان انجام داد؟
اگر غلظت فیبرینوژن شما به دلیل یک فرآیند التهابی حاد افزایش یابد، احتمالاً پس از برطرف شدن شرایط زمینه ای، به حالت عادی باز می گردد. اگر به دلیل یک بیماری اکتسابی مانند آرتریت روماتوئید باشد، ممکن است کاری انجام دهید که بر روی سطح تأثیر بگذارد.
اگر پزشک به شما گفته است که سطوح بالای فیبرینوژن خطر ابتلا به بیماری های قلبی عروقی را افزایش می دهد، می توانید تغییراتی در سبک زندگی ایجاد کنید که بر سایر عوامل خطر قلبی تأثیر می گذارد، مانند کاهش کلسترول LDL و افزایش کلسترول HDL. همچنین شواهدی وجود دارد که رژیم های غذایی غنی از اسیدهای چرب امگا 3 و امگا 6 (روغن ماهی) ممکن است به کاهش سطح فیبرینوژن کمک کند.
تفاوت بین آزمایش های فیبرینوژن، دی دیمر و محصولات تخریب فیبرین (FDP) چیست؟
تست فعالیت فیبرینوژن تبدیل فیبرینوژن به فیبرین را ارزیابی می کند. آزمایش آنتی ژن فیبرینوژن مقدار فاکتور I محلول (محلول در خون) را قبل از تبدیل شدن به فیبرین نامحلول و اتصال عرضی به شبکه فیبرین اندازه گیری می کند. آزمایش D-dimer و FDP هر دو به ارزیابی وضعیت سیستم فیبرینولیتیک، توانایی بدن برای شکستن لختههای خون در زمانی که دیگر نیازی به آنها نیست، کمک میکند تا بتوان آنها را خارج کرد. FDP اندازهگیری تمام قطعات لخته در حال حل است، در حالی که D-dimer اندازهگیری خاصتری برای یکی از قطعات متلاشی شده نهایی است.
آیا ممکن است فیبرینوژن کاهش یافته یا غیرطبیعی باشد و علایمی نداشته باشد؟
بله. بسیاری از افراد حتی زمانی که غلظت و/یا فعالیت فیبرینوژن کم است، لخته شدن نسبتاً طبیعی دارند. ممکن است وضعیت شما شناسایی نشود مگر اینکه بعد از عمل جراحی یا تروما بیش از حد انتظار خونریزی داشته باشید یا آزمایش ها مربوط به انعقاد به دلیل دیگری مانند بخشی از غربالگری قبل از جراحی انجام شود.
آیا چیز دیگری هست که باید بدانم؟
انتقال خون در ماه گذشته ممکن است بر نتایج آزمایش فیبرینوژن تأثیر بگذارد.
برخی داروها ممکن است باعث کاهش سطوح شوند، از جمله استروئیدهای آنابولیک، فنوباربیتال، استرپتوکیناز، اوروکیناز، ال-آسپارژیناز، فعال کننده های پلاسمینوژن بافتی (t-PA) و اسید والپروئیک. افزایش متوسط فیبرینوژن گاهی اوقات با بارداری، سیگار کشیدن، و با استفاده از داروهای ضد بارداری خوراکی یا استروژن دیده می شود.
مطالب مرتبط در متااورگانون:
- Prothrombin Time and International Normalized Ratio (PT/INR)
- Thrombin Time
- High-sensitivity C-reactive Protein (hs-CRP)
- آزمایش زمان ترومبوپلاستین نسبی(PTT)
- آزمایش دی دایمر (D-dimer)
در جای دگر وب:
- American Society of Hematology: Blood Basics
- National Hemophilia Foundation: Factor I (Fibrinogen) Deficiency
- Canadian Hemophilia Society: Factor I deficiency
- National Blood Clot Alliance: Stop the Clot
- MedlinePlus Medical Encyclopedia: Bleeding disorders
- MedlinePlus Medical Encyclopedia: Blood Clots
منابع مقاله
Gersten, T. et. al. (2017 February 7, Updated). Fibrinogen blood test. MedlinePlus Medical Encyclopedia. Available online at https://medlineplus.gov/ency/article/003650.htm. Accessed February 2019.
Mir, M. (2016 May 12, Updated). Nonplatelet Hemostatic Disorders. Medscape Hematology. Available online at https://emedicine.medscape.com/article/210467-overview. Accessed February 2019.
Jackson, B. et. al. (2018 July, Updated). Uncommon Factor Deficiencies. ARUP Consult. Available online at https://arupconsult.com/content/factor-deficiencies-uncommon. Accessed February 2019.
(© 1995–2019). Fibrinogen, Plasma. Mayo Clinic Mayo Medical Laboratories. Available online at https://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/40937. Accessed February 2019.
Acharya, S. (2016 August 15, Updated). Inherited Abnormalities of Fibrinogen. Medscape Pediatrics: General Medicine. Available online at https://emedicine.medscape.com/article/960677-overview Accessed February 2019.
(2017 February 6, Reviewed). Hemophilia Diagnosis. Centers for Disease Control and Prevention. Available online at https://www.cdc.gov/ncbddd/hemophilia/diagnosis.html. Accessed February 2019.
Moake, J. and Cox, J.W. (2016 April, Updated). Overview of Hemostasis. Merck Manual Professional Version. Available online at https://www.merckmanuals.com/professional/hematology-and-oncology/hemostasis/overview-of-hemostasis. Accessed February 2019.
Wilczynski, C. (2014 February 12, Updated). Fibrinogen. Medscape Laboratory Medicine. Available online at https://emedicine.medscape.com/article/2085501-overview. Accessed February 2019.
(2018) National Organization for Rare Disorders. Congenital Afibrinogenemia. Available online at https://rarediseases.org/rare-diseases/afibrinogenemia-congenital/. Accessed February 2019.
(2016) National Organization for Rare Disorders. Dysfibrinogenemia. Available online at https://rarediseases.org/gard-rare-disease/2004/dysfibrinogenemia/. Accessed February 2019.
(7/14/2019) Genetic and Rare Diseases Information Center (GARD). Dysfibrinogenemia. Available online at https://rarediseases.info.nih.gov/diseases/2004/dysfibrinogenemia. Accessed February 2019.
(5/30/2016) Genetic and Rare Diseases Information Center (GARD). Afibrinogenemia. Available online at https://rarediseases.info.nih.gov/diseases/5761/afibrinogenemia. Accessed February 2019.
(10/15/2009) Genetic and Rare Diseases Information Center (GARD). Hypofibrinogenemia, familial. Available online at https://rarediseases.info.nih.gov/diseases/2887/hypofibrinogenemia-familial. Accessed February 2019.
Thomas, Clayton L., Editor (1997). Taber’s Cyclopedic Medical Dictionary. F.A. Davis Company, Philadelphia, PA [18th Edition].
Pagana, Kathleen D. & Pagana, Timothy J. (2001). Mosby’s Diagnostic and Laboratory Test Reference 5th Edition: Mosby, Inc., Saint Louis, MO. Pp 421-422
Coagulation Test Panels. Clinical and Research Laboratories, Florida Hospital Cancer Institute [On-line information]. Available online at http://www.fhci-labs.com/researchlabs/clinicallabs/hemostasisandthrombosis/panels.htm.
Elstrom, R. (2001 November 25, Updated). Fibrinogen. MedlinePlus Health Information, Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003650.htm.
Laposata, M. & Vancott, E. (2000 January). How to work up hypercoagulability. CAP In the News [On-line Coagulation Case Study]. Available online at http://www.cap.org/CAPToday/casestudy/coag5.html.
Bleeding Disorders. The Merck Manual of Medical Information-Home Edition, Section 14. Blood Disorders, Chapter 155 [On-line information]. Available online at http://www.merck.com/mrkshared/mmanual_home/sec14/155.jsp.
Venomous Bites and Stings. The Merck Manual of Medical Information-Home Edition, Section 24. Accidents and Injuries, Chapter 287 [On-line information]. Available online at http://www.merck.com/mrkshared/mmanual_home/sec24/287.jsp.
Joist, (2000 April 19, Revised 4/19/00). What I Need to Know About Thrombophilia. Saint Louis University, Coagulation Consultants [On-line information]. Available online at http://www.slucare.edu/clinical/pathlab/coagulation/thrombophilia.shtml.
Menta, S. (1999 Spring). The Coagulation Cascade. Physiology Disorders Evaluation, College of Medicine, Univ of Florida [On-line information]. Available online at http://www.medinfo.ufl.edu/year2/coag/title.html.
Elstrom, R. (2001 October 21, Updated). Bleeding disorders. MedlinePlus Health Information, Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/001304.htm.
Elstrom, R. (2001 October 19, Updated). DIC (disseminated intravascular coagulation). MedlinePlus Health Information, Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/000573.htm.
Dugdale, D. (Updated 2009 March 2). Fibrinogen. MedlinePlus Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003650.htm. Accessed September 2010.
Balasa, V. (Updated 2010 July 28). Inherited Abnormalities of Fibrinogen. eMedicine. [On-line information]. Available online at http://emedicine.medscape.com/article/960677-overview. Accessed September 2010.
Brick, W. et. al. (Updated 2009 November 17). Dysfibrinogenemia. eMedicine. [On-line information]. Available online at http://emedicine.medscape.com/article/199723-overview. Accessed September 2010.
Dugdale, D. (Updated 2009 March 2). Congenital afibrinogenemia. MedlinePlus Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/001313.htm. Accessed September 2010.
Spence, R. et. al. (Updated 2010 January 12). Hemostatic Disorders, Nonplatelet eMedicine. [On-line information]. Available online at http://emedicine.medscape.com/article/210467-overview. Accessed September 2010.
Pagana, K. D. & Pagana, T. J. (© 2007). Mosby’s Diagnostic and Laboratory Test Reference 8th Edition: Mosby, Inc., Saint Louis, MO. Pp 458-459.
Wu, A. (© 2006). Tietz Clinical Guide to Laboratory Tests, 4th Edition: Saunders Elsevier, St. Louis, MO. Pp 404-405.
Chen Y. (Updated 2013 March 3). Fibrinogen. MedlinePlus Medical Encyclopedia. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003650.htm. Accessed March 2013.
Wilczynski, C. et al. (Updated 2014 February 12). Fibrinogen. Medscape. Available online at http://emedicine.medscape.com/article/2085501-overview. Accessed March 2013.
Balasa, V. (Updated 2012 May 16). Inherited Abnormalities of Fibrinogen Workup. Medscape. Available online at http://emedicine.medscape.com/article/960677-overview. Accessed March 2013.
Burgess R. et. al. (Updated 2012 January 10). Dysfibrinogenemia. Medscape. Available online at http://emedicine.medscape.com/article/199723-overview. Accessed March 2013.
Dugdale, D. and Chen, Y. (Updated 2011 February 21). Congenital afibrinogenemia. MedlinePlus Medical Encyclopedia. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/001313.htm. Accessed March 2013.
Pagana, K. D. & Pagana, T. J. (© 2013). Mosby’s Diagnostic and Laboratory Test Reference 11th Edition: Mosby, Inc., Saint Louis, MO. Pp 445-446.
















سلام
آیا مصرف مولتی ویتامین مخصوصا اومگا 3 امکان داره موجب کاهش فاکتورهای خونی بشه؟
ممنونم
سلام و درود
اسیدهای چرب امگا 3 برای اثرات بالقوه آنها بر فرآیند انعقاد مورد مطالعه قرار گرفته است. در حالی که شواهدی وجود دارد که نشان می دهد اسیدهای چرب امگا 3 ممکن است خواص ضد انعقادی خفیفی داشته باشند، تأثیر کلی بر فاکتورهای انعقادی و فرآیند انعقاد هنوز موضوع بحث و تحقیقات بیشتر است.
برخی از مطالعات نشان داده اند که اسیدهای چرب امگا 3، به ویژه اسید ایکوزاپنتانوئیک (EPA) و اسید دوکوزاهگزانوئیک (DHA) موجود در روغن ماهی، می توانند تجمع پلاکتی را مهار کرده و تولید برخی از مواد پیش التهابی درگیر در فرآیند انعقاد را کاهش دهند. این اثرات ممکن است به کاهش جزئی پتانسیل لخته شدن خون کمک کند.
با این حال، مهم است که توجه داشته باشید که اثرات ضد انعقادی اسیدهای چرب امگا 3 به طور کلی خفیف در نظر گرفته می شود و ممکن است به اندازه کافی قابل توجه نباشد که باعث ایجاد اختلالات عمده در فرآیند انعقاد در افراد سالم شود. این تأثیر ممکن است در افرادی که قبلاً داروهای ضد انعقاد مصرف میکنند یا اختلالات خونریزی زمینهای دارند، بیشتر قابل توجه باشد.