آزمایش کورتیزول (Cortisol) | تست سرکوب دگزامتازون | کورتیزول بزاق | کورتیزول ادرار
کورتیزول (Cortisol) یک هورمون ضروری است که تقریباً بر هر اندام و بافت بدن تأثیر می گذارد. نقش های مهم زیادی ایفا می کند، از جمله: تنظیم پاسخ استرس بدن، کمک به کنترل استفاده بدن از چربی ها، پروتئین ها و کربوهیدرات ها یا متابولیسم.
اسامی دیگر:
- Urinary Cortisol
- Salivary Cortisol
- Free Cortisol
- Dexamethasone Suppression Test
- DST
- ACTH Stimulation Test
چرا آزمایش کورتیزول (Cortisol) درخواست می شود؟
- برای کمک به تشخیص سندرم کوشینگ یا نارسایی اولیه یا ثانویه آدرنال (بیماری آدیسون)
- برای تشخیص شرایطی که بر غده هیپوفیز یا آدرنال تأثیر می گذارد
چه زمانی آزمایش کورتیزول (Cortisol) بایستی انجام شود؟
هنگامی که پزشک شما به تولید بیش از حد یا کمبود کورتیزول مشکوک است
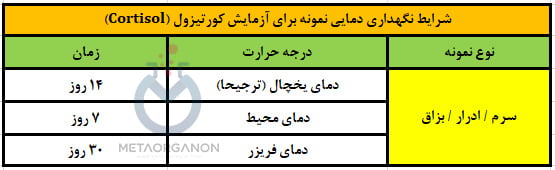
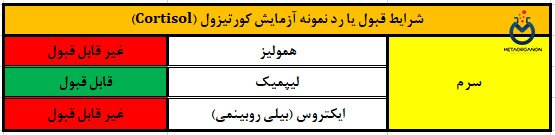
نمونه مورد نیاز برای آزمایش کورتیزول (Cortisol):
- ظرف/لوله: لوله با درب قرمز یا زرد (ترجیحا همراه با ژل جداکننده)/ ظرف ادرار 24 ساعته/ ظرف مخصوص جمع آوری بزاق
- نوع نمونه: سرم/ ادرار/ بزاق
- حجم نمونه: 1 میلی لیتر سرم / 5 میلی لیتر ادرار/ 1.5 میلی لیتر بزاق

ظروف و لوله های نمونه گیری برای آزمایش کورتیزول (Cortisol)
روش انجام آزمایش کورتیزول (Cortisol):
کروماتوگرافی مایع – طیف سنجی جرمی پشت سر هم (LC-MS/MS)
شرح روش
کورتیزول دوتره شده (d3-cortisol) به عنوان استاندارد داخلی به نمونه 0.1 میلی لیتری اضافه می شود. کورتیزول و d3-کورتیزول با استفاده از کروماتوگرافی مایع با کارایی بالا (HPLC) با جریان آشفته آنلاین از نمونه استخراج میشوند و با استفاده از طیفسنجی جرمی کروماتوگرافی مایع-پشت سر هم (LC-MS/MS) با استفاده از نظارت واکنش چندگانه در حالت مثبت آنالیز میشوند. از انتقال های زیر برای تجزیه و تحلیل استفاده می شود.

مکانیسم روش LC MS
آمادگی قبل از انجام آزمایش کورتیزول (Cortisol):
- آزمایش خون کورتیزول ممکن است در حدود ساعت 8 صبح، زمانی که کورتیزول باید در اوج خود باشد، و دوباره در حدود ساعت 4 بعد از ظهر، زمانی که سطح باید به طور قابل توجهی کاهش یافته باشد، نمونه گیری شود.
- گاهی اوقات یک نمونه استراحت برای اندازه گیری کورتیزول در زمانی که باید در پایین ترین سطح خود باشد (درست قبل از خواب) به دست می آید. این روش اغلب با اندازه گیری کورتیزول در بزاق به جای خون انجام می شود تا نمونه برداری آسان تر شود. بزاق برای آزمایش کورتیزول معمولاً با قرار دادن یک سواب در دهان و چند دقیقه صبر کردن در زمانی که سواب از بزاق اشباع می شود جمع آوری می شود. دریافت بیش از یک نمونه به پزشک اجازه می دهد تا الگوی روزانه ترشح کورتیزول (تغییر روزانه) را ارزیابی کند.
- قبل از جمع آوری نمونه، دندان ها را مسواک نکنید.
- به مدت 15 دقیقه قبل از جمع آوری نمونه از خوردن و آشامیدن خودداری کنید.
- از بیمار بخواهید نمونه را بین ساعت 11 شب جمع آوری کند.
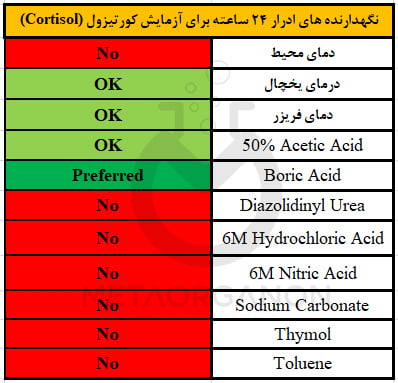
- برای نمونه ادرار ظرف مناسب حاوی 10 گرم اسید بوریک به عنوان نگهدارنده را به بیمار تحویل دهید
- استرس حاد (از جمله بستری شدن در بیمارستان و جراحی)، اعتیاد به الکل، افسردگی، و بسیاری از داروها (به عنوان مثال، کورتیزون های اگزوژن، داروهای ضد تشنج) می توانند تغییرات طبیعی روزانه را از بین ببرند
چه چیزی در آزمایش کورتیزول (Cortisol) مورد بررسی قرار می گیرد؟
کورتیزول یک گلوکوکورتیکوئید قوی است که از قشر آدرنال آزاد می شود. بر متابولیسم کربوهیدرات ها، پروتئین ها و چربی ها تأثیر می گذارد. تأثیر عمیقی بر سطح سرمی گلوکز دارد. کورتیزول تمایل به افزایش گلوکز با تحریک گلوکونئوژنز از ذخایر گلوکز دارد. همچنین اثر انسولین را مهار می کند و در نتیجه از انتقال گلوکز به داخل سلول ها جلوگیری می کند. به حفظ فشار خون و به تنظیم سیستم ایمنی بدن کمک می کند.
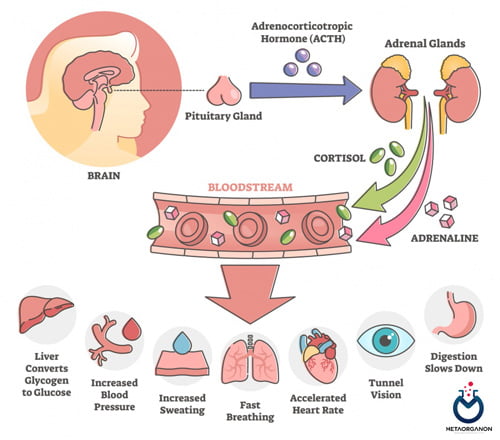
اعمال کورتیزول (Cortisol)
عملکرد کورتیزول (Cortisol):
کورتیزول (Cortisol) سطح گلوکز خون را کنترل می کند:
- با سرکوب ترشح انسولین.
- جذب گلوکز توسط بافت های محیطی را مهار می کند.
- سنتز گلوکز کبدی را تقویت می کند.
- کورتیزول با افزایش گلوکونئوژنز در کبد (از ذخیره گلوکز) سطح گلوکز را افزایش می دهد.
- کورتیزول متابولیسم کربوهیدرات، چربی و پروتئین را کنترل می کند.
کورتیزول (Cortisol) دارای خواص ضد التهابی است:
- با سرکوب سیتوکین ها.
- ائوزینوفیل ها را کاهش می دهد (اثر مهاری روی ائوزینوفیل ها).
- لنفوسیت های T را کاهش می دهد.
در صورت تولید بیش از حد هورمون کورتیزول (Cortisol):
- باعث بهبود ضعیف زخم می شود.
- ممکن است کبودی وجود داشته باشد.
- در طول عفونت سرکوب سیستم ایمنی وجود دارد.
کورتیزول (Cortisol) تعادل آب و الکترولیت را تنظیم می کند:
- آب از طریق دفع کلیوی به مایعات خارج سلولی مهاجرت می کند.
- سطوح بیش از حد کورتیزول باعث تجمع آب در صورت و سایر نواحی بدن می شود.
- گرما، سرما، عفونت، ضربه، ورزش، بیماری های ناتوان کننده و چاقی تحت تاثیر قرار می گیرد.
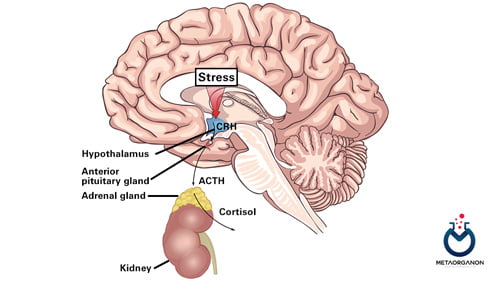
یک مکانیسم بازخورد پیچیده برای کورتیزول (Cortisol)، عملکرد هیپوتالاموس، غده هیپوفیز و غدد فوق کلیوی را هماهنگ می کند. هورمون آزاد کننده کورتیکوتروپین (CRH) در هیپوتالاموس ساخته می شود، و تولید هورمون آدرنوکورتیکوتروپیک (ACTH) را در غده هیپوفیز قدامی تحریک می کند. ACTH قشر آدرنال را برای تولید کورتیزول تحریک می کند. افزایش سطح کورتیزول به عنوان یک بازخورد منفی برای کاهش تولید بیشتر CRH و ACTH عمل می کند.
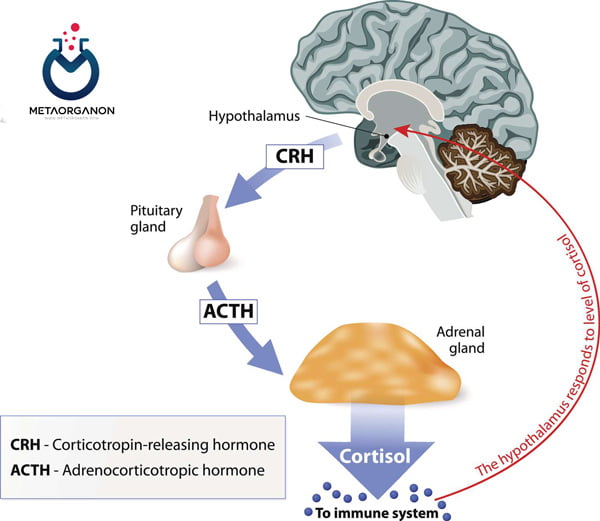
نحوه تنظیم کورتیزول (Cortisol)
بهترین روش برای ارزیابی فعالیت آدرنال، اندازه گیری مستقیم سطح کورتیزول (Cortisol) پلاسما است. به طور معمول سطح کورتیزول در طول روز افزایش و کاهش می یابد. این تغییرات روزانه نامیده می شود. سطوح کورتیزول در حدود ساعت 6 صبح تا 8 صبح به بالاترین حد خود می رسد و به تدریج در طول روز کاهش می یابد و در حدود نیمه شب به پایین ترین حد خود می رسد. گاهی اوقات اولین علامت پرکاری آدرنال فقط از دست دادن این تغییرات روزانه است، حتی اگر سطح کورتیزول هنوز بالا نرود. به عنوان مثال، در افراد مبتلا به سندرم کوشینگ.
تست های متاثر از تغییرات روزانه، وضعیت بدنی و استرس:
| نام آزمایش | نوع تاثیر |
|---|---|
| کورتیزول | اوج 4 تا 6 صبح کمترین مقدار ساعت 8 بعد از ظهر تا 12 صبح 50 درصد کمتر در ساعت 8 بعد از ظهر تا 8 صبح با استرس افزایش می یابد |
| هورمون آدرنوکورتیکوتروپیک | سطح ACTH بین ساعت 4 صبح تا 8 صبح بالاترین سطح در حدود ساعت 9 شب کمترین میزان با استرس افزایش می یابد |
| فعالیت رنین پلاسما | در شب مقدار پایین تر است در حالت ایستاده بیشتر از خوابیده |
| آلدوسترون | در شب پایین تر |
| انسولین | در شب پایین تر |
| هورمون رشد | در بعدازظهر و عصر بالاتر است |
| اسید فسفاتاز | در بعدازظهر و عصر بالاتر است |
| تیروکسین(T4) | با ورزش افزایش می یابد |
| پرولاکتین | با استرس بالاتر می رود سطوح بالاتر در ساعت 4 تا 8 صبح، و 8 تا 10 شب |
| آهن | بیشترین مقدار اوایل تا اواخر صبح در طول روز تا 30 درصد کاهش می یابد |
| کلسیم | 4 درصد کاهش در حالت خوابیده به پشت |
| تستوسترون | سطوح بالاتر در صبح نمونه عصر 25 درصد کمتر است. |
| لپتین | در شب بیشتر از روز |
| فسفر | مقادیر در صبح کمترین مقدار است در اواخر بعد از ظهر به اوج خود می رسد دوباره در اواخر عصر به اوج خود می رسد. قله دوم کاملاً مرتفع است |
| هورمون محرک تیروئید (TSH) | اوج آن در طول شب کمترین مقدار بین ساعت 10 صبح تا 4 بعد از ظهر |
| پرگننولون | اوج تولید در حدود ساعت 7 صبح است |
| کراتینین (Cr) | کمترین مقدار در ساعت 7 صبح اوج آن در ساعت 7 بعد از ظهر |
| PAI-1 | در اوایل صبح به اوج خود می رسد، در بعد از ظهر کاهش می یابد |
برای آزمایش کورتیزول (Cortisol) معمولاً در ساعت 8 صبح و دوباره در حدود ساعت 4 بعد از ظهر خون جمع آوری می شود. مقدار ساعت 4 بعد از ظهر یک سوم تا دو سوم سطح ساعت 8 صبح پیش بینی می شود. مقادیر طبیعی ممکن است در افرادی که در طول شب کار کرده اند و در طول روز برای مدت طولانی خوابیده اند متغییر باشد.
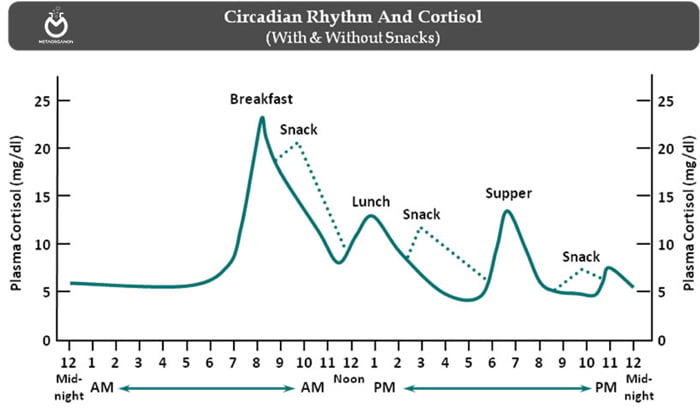
ترشح کورتیزول در طول روز
اکثر کورتیزول (Cortisol) به گلوبولین متصل شونده به کورتیکواستروئید (CBG) و آلبومین متصل می شود. به طور معمول، کمتر از 5 درصد از کورتیزول در گردش آزاد است (بدون اتصال). فقط کورتیزول آزاد میتواند به ناقلان آنزیم در کبد، کلیه و سایر بافتهایی که واسطه پاکسازی متابولیک و دفعی هستند، دسترسی پیدا کند.
از نظر تاریخی، اندازهگیری کورتیزول آزاد از روشهای غیرمستقیم با استفاده از نسبتی به نام شاخص کورتیزول آزاد به دست آمده است. این اندازه گیری مقدار کل کورتیزول و CBG را در نظر می گیرد تا درصد و در نهایت مقدار مطلق کورتیزول آزاد را بدست دهد. این روش ها احتمال تغییرات در سطوح آلبومین را در نظر نمی گیرند. این محاسبات همچنین بر CBG متکی است که علیرغم عملکرد طبیعی آدرنال، در بیماران بدحال قابل کاهش است. دیالیز تعادلی به بهترین وجه برای جداسازی کورتیزول محدود شده، بدون ایجاد اختلال در بخش محدود عمل می کند.
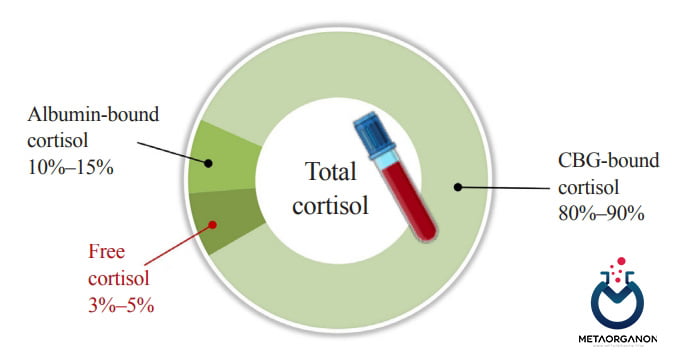
اتصال کورتیزول به گلوبولین متصل شونده به کورتیکواستروئید (CBG) و آلبومین
کورتیزول (Cortisol) در کلیه های انسان به کورتیزون تبدیل می شود و کورتیزون نسبت به گیرنده های معدنی کورتیکوئید کمتر فعال است. تبدیل کورتیزول به کورتیزون در کلیه توسط 11-بتا هیدروکسی استروئید دهیدروژناز ایزوفرم-2 انجام می شود. همچنین در صورت کمبود آنزیم سیتوکروم P450 3A5 (CYP3A5) و کمبود P-گلیکوپروتئین، کلیرانس کلیوی کورتیزول کاهش می یابد.
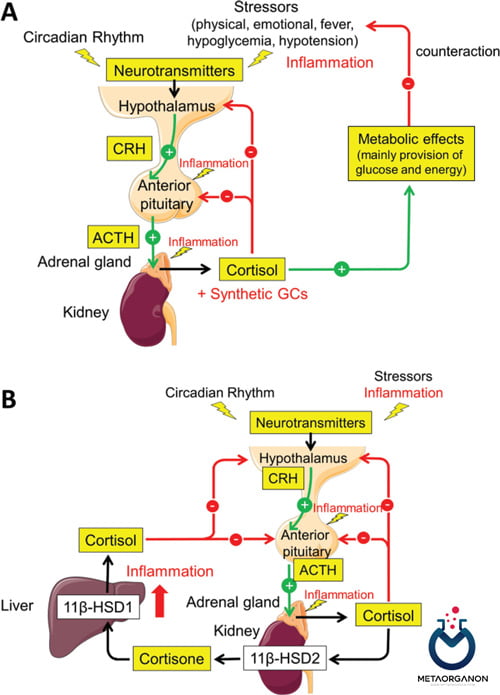
متابولیسم کورتیزول (Cortisol)
گلوبولین اتصال به کورتیزول (CBG) ظرفیت کم و میل ترکیبی بالایی برای کورتیزول دارد، در حالی که آلبومین ظرفیت بالا و میل ترکیبی پایین برای اتصال کورتیزول دارد. تغییرات در CBG و آلبومین سرم ناشی از بیماری کلیوی یا کبدی ممکن است تأثیر عمده ای بر کورتیزول آزاد داشته باشد.
کورتیزون و محصولات اکسیداسیون آن در کبد توسط دو فرآیند کاهش مجزا (هیدروژناسیون) به مشتقات تتراهیدرو غیر فعال می شود. این ماده با اسید گلوکورونیک در کبد ترکیب می شود و سپس از طریق ادرار دفع می شود. بیش از 95 درصد متابولیت های کورتیزول با اسید گلوکورونیک کونژوگه شده و در ادرار دفع می شود. کمتر از 2% کورتیزول متابولیزه نشده از طریق ادرار دفع می شود.
عوامل مداخله گر در آزمایش کورتیزول (Cortisol):
- بارداری با افزایش سطوح کورتیزول (Cortisol) همراه است.
- استرس فیزیکی و عاطفی می تواند سطح کورتیزول (Cortisol) را افزایش دهد. استرس مکانیسم هیپوفیز-قشر مغز را تحریک می کند و در نتیجه تولید کورتیزول را تحریک می کند.
- داروهایی که ممکن است باعث افزایش سطوح شوند عبارتند از آمفتامین ها، کورتیزون، استروژن، داروهای ضد بارداری خوراکی و اسپیرونولاکتون (آلداکتون).
- داروهایی که ممکن است باعث کاهش سطوح شوند عبارتند از: آندروژن ها، آمینوگلوتتمید، بتامتازون و سایر داروهای استروئیدی اگزوژن، دانازول، لیتیوم، لوودوپا، متیراپون و فنی توئین (دیلانتین).
اهمیت بالینی آزمایش کورتیزول (Cortisol):
افزایش سطح:
- بیماری کوشینگ
- تومورهای اکتوپیک تولید کننده ACTH
- استرس: ACTH در نتیجه تولید بیش از حد نئوپلاستیک ACTH در هیپوفیز یا جاهای دیگر بدن توسط سرطان مولد ACTH بیش از حد تولید می شود. استرس یک محرک قوی برای تولید ACTH است. در نتیجه کورتیزول افزایش می یابد.
- سندرم کوشینگ (آدنوم یا کارسینوم آدرنال): نئوپلاسم، کورتیزول را بدون توجه به مکانیسم بازخورد طبیعی تولید می کند.
- پرکاری تیروئید: سرعت متابولیسم افزایش می یابد و سطوح کورتیزول بر این اساس برای حفظ نیازهای گلوکز بالا افزایش می یابد.
- چاقی: همه استرول ها در افراد چاق افزایش می یابد، شاید به این دلیل که بافت چربی ممکن است به عنوان یک رسوب یا محل سنتز عمل کند.
کاهش سطح:
- هیپرپلازی آدرنال: فقدان مادرزادی آنزیم های مهم در سنتز کورتیزول از سطح سرمی کافی جلوگیری می کند.
- بیماری آدیسون: در نتیجه کم کاری غده فوق کلیوی، سطح کورتیزول کاهش می یابد.
- هیپوفیتاریسم: ACTH توسط غده هیپوفیز تولید نمی شود که در اثر بیماری، نئوپلاسم یا ایسکمی از بین می رود. غده فوق کلیوی برای تولید کورتیزول تحریک نمی شود.
- کم کاری تیروئید: سطوح طبیعی کورتیزول برای حفظ میزان متابولیک کاهش یافته بیماران کم کاری تیروئید لازم نیست.
ملاحظات بالینی آزمایش کورتیزول (Cortisol):
اگر بیمار تحت درمان پردنیزون/پردنیزولون است، به دلیل واکنش متقابل با آنتی بادی مورد استفاده در این سنجش، انجام این آزمایش توصیه نمی شود.
در نارسایی اولیه آدرنال، سطح هورمون آدرنوکورتیکوتروپیک (ACTH) افزایش و سطح کورتیزول کاهش می یابد. در نارسایی ثانویه آدرنال، هر دو سطح ACTH و کورتیزول کاهش می یابد.
هنگامی که علائم کمبود گلوکوکورتیکوئید وجود داشته باشد و مقدار کورتیزول پلاسما در ساعت 8 صبح کمتر از 10 میکروگرم در دسی لیتر باشد (یا مقدار کورتیزول آزاد 24 ساعته ادرار کمتر از 50 میکروگرم در 24 ساعت باشد)، مطالعات بیشتری برای ایجاد تشخیص مورد نیاز است. 3 آزمایشی که اغلب مورد استفاده قرار می گیرند، آزمایش تحریک ACTH (کوسینتروپین)، آزمایش متیراپون و آزمایش هیپوگلیسمی ناشی از انسولین هستند. ابتدا باید غلظت پایه ACTH پلاسما اندازه گیری شود و آزمایش تحریک کوتاه کوسینتروپین انجام شود.
محدوده مرجع آزمایش کورتیزول (Cortisol) :
Cortisol, Free and Total, Serum
FREE CORTISOL
- 6-10:30 a.m. Collection: 0.121-1.065 mcg/dL
TOTAL CORTISOL
- 5-25 mcg/dL (a.m.)
- 2-14 mcg/dL (p.m.)
Cortisol, Saliva
- 7 a.m.-9 a.m.: 100-750 ng/dL
- 3 p.m.-5 p.m.: <401 ng/dL
- 11 p.m.-midnight: <100 ng/dL
Cortisol, Free, 24 Hour, Urine
- 0-2 years: not established
- 3-8 years: 1.4-20 mcg/24 hours
- 9-12 years: 2.6-37 mcg/24 hours
- 13-17 years: 4.0-56 mcg/24 hours
- > or =18 years: 3.5-45 mcg/24 hours
توجه: محدوده مرجع و واحد آزمایش وابسته به روش انجام و کیت می باشد و ممکن است در آزمایشگاه های مختلف متفاوت باشد. بنابراین توصیه می گردد که آزمایش ها ترجیحا در یک آزمایشگاه مورد بررسی قرار گیرد.
سوالات متداول
چگونه از نتایج آزمایش کورتیزول (Cortisol) استفاده می شود؟
آزمایش کورتیزول (Cortisol) ممکن است برای کمک به تشخیص سندرم کوشینگ، وضعیتی مرتبط با کورتیزول اضافی، یا برای کمک به تشخیص نارسایی آدرنال یا بیماری آدیسون، شرایط مرتبط با کمبود کورتیزول، استفاده شود.
کورتیزول (Cortisol) هورمونی است که در متابولیسم پروتئین ها، لیپیدها و کربوهیدرات ها و سایر عملکردها نقش دارد. به طور معمول، سطح کورتیزول در خون در یک الگوی “تغییرات روزانه” افزایش و کاهش می یابد، در اوایل صبح به اوج خود می رسد، سپس در طول روز کاهش می یابد و در حدود نیمه شب به پایین ترین سطح خود می رسد.
اگر سطح غیرطبیعی کورتیزول تشخیص داده شود، پزشک آزمایش های بیشتری را برای کمک به تایید یافته ها و برای کمک به تعیین علت آن انجام می دهد:
آزمایش برای تولید بیش از حد کورتیزول (Cortisol)
اگر فردی سطح کورتیزول خون بالایی داشته باشد، یک پزشک ممکن است آزمایش های بیشتری را برای تأیید اینکه کورتیزول بالا واقعاً غیر طبیعی است (و نه صرفاً به دلیل افزایش استرس یا استفاده از داروهای مشابه کورتیزول) انجام دهد. این آزمایش اضافی ممکن است شامل اندازهگیری کورتیزول ادرار 24 ساعته، انجام آزمایش سرکوب دگزامتازون در طول شب و/یا جمعآوری نمونه بزاق به منظور اندازهگیری کورتیزول در زمانی که باید کمترین میزان باشد.
کورتیزول ادرار نیاز به جمع آوری ادرار در یک دوره زمانی معین، معمولاً 24 ساعته دارد. از آنجایی که ACTH توسط غده هیپوفیز در نبض ترشح می شود، این آزمایش به تعیین اینکه آیا سطح بالای کورتیزول خون نشان دهنده افزایش واقعی است یا خیر کمک می کند.
آزمایش سرکوب دگزامتازون شامل تجزیه و تحلیل یک نمونه پایه برای کورتیزول، سپس دادن دگزامتازون خوراکی (یک گلوکوکورتیکوئید مصنوعی) و اندازهگیری سطح کورتیزول در نمونههای زمانبندیشده بعدی است. دگزامتازون تولید ACTH را سرکوب می کند و اگر منبع اضافی استرس باشد، باید تولید کورتیزول را کاهش دهد.
جمع آوری نمونه بزاق برای اندازه گیری کورتیزول یک راه راحت برای تعیین اینکه آیا ریتم طبیعی تولید کورتیزول تغییر می کند یا خیر. اگر یک یا چند مورد از این آزمایشها تولید غیرطبیعی کورتیزول را تأیید کرد، ممکن است آزمایشهای اضافی شامل اندازهگیری ACTH، تکرار آزمایش سرکوب دگزامتازون با استفاده از دوزهای بالاتر و تصویربرداری رادیولوژیک درخواست شود.
آزمایش برای تولید ناکافی کورتیزول (Cortisol):
اگر پزشک مشکوک باشد که غدد فوق کلیوی ممکن است کورتیزول کافی تولید نکند یا اگر آزمایش های خون اولیه نشان دهنده تولید ناکافی کورتیزول باشد، پزشک ممکن است آزمایش تحریک ACTH را درخواست کند.
این آزمایش شامل اندازه گیری سطح کورتیزول در خون فرد قبل و بعد از تزریق ACTH مصنوعی است. اگر غدد آدرنال به طور طبیعی کار کنند، سطح کورتیزول با تحریک ACTH افزایش می یابد. اگر آنها آسیب ببینند یا به درستی کار نکنند، سطح کورتیزول پایین خواهد بود. یک نسخه طولانی تر از این آزمایش (1 تا 3 روز) ممکن است برای کمک به تشخیص بین نارسایی غده فوق کلیوی و هیپوفیز انجام شود.
چه زمانی آزمایش کورتیزول (Cortisol) درخواست می شود؟
آزمایش کورتیزول (Cortisol) ممکن است زمانی درخواست شود که فرد علائمی داشته باشد که نشان دهنده سطح بالای کورتیزول و سندرم کوشینگ باشد، مانند
- فشار خون بالا (فشار خون بالا)
- قند خون بالا (گلوکز)
- چاقی، به خصوص در تنه
- پوست شکننده
- رگه های بنفش روی شکم (بیماران مستعد کبودی آسان هستند.)
- تحلیل رفتن و ضعف عضلانی
- پوکی استخوان
- زمانی که زنان قاعدگی نامنظم دارند و موهای صورتشان افزایش می یابد ممکن است آزمایش انجام شود. کودکان ممکن است تاخیر در رشد و کوتاهی قد داشته باشند.
- سندرم کوشینگ در زنان شایعتر است، ۴ برابر بیشتر از مردان.
- علائم عصبی روانی
- عدم تحمل کربوهیدرات ها وجود دارد.
- هیپرگلیسمی و کاهش تحمل گلوکز وجود دارد.
- پلی اوری و پلی فاژی وجود دارد.
- هیرسوتیسم و آکنه وجود دارد.
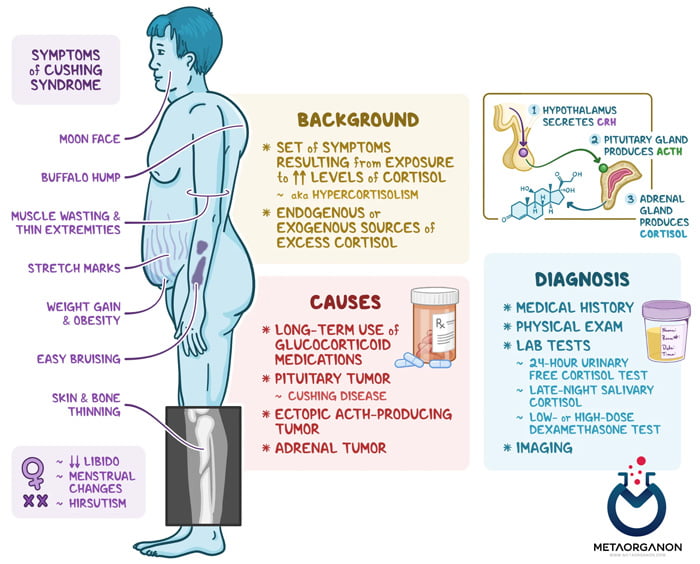
بیماری کوشینگ
این آزمایش ممکن است زمانی درخواست شود که فردی دارای علائم حاکی از سطح پایین کورتیزول (Cortisol)، نارسایی آدرنال یا بیماری آدیسون باشد، مانند:
- کاهش وزن
- ضعف عضلانی
- خستگی
- فشار خون پایین
- درد شکم
- لکه های تیره پوست (این در بیماری آدیسون رخ می دهد اما نارسایی ثانویه آدرنال نیست)

علایم بیماری آدیسون
گاهی اوقات کاهش تولید همراه با یک عامل استرس زا می تواند باعث بحران آدرنال شود که می تواند تهدید کننده زندگی باشد و نیاز به مراقبت فوری پزشکی دارد. علائم بحران ممکن است شامل موارد زیر باشد:
- شروع ناگهانی درد شدید در ناحیه کمر، شکم یا پاها
- استفراغ و اسهال و در نتیجه کم آبی بدن
- فشار خون پایین (هیپوتانسیون)
- از دست دادن هوشیاری
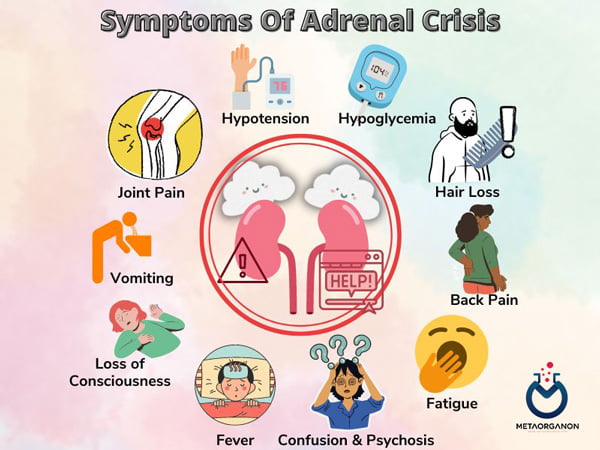
بحران آدرنال
آزمایش سرکوب یا تحریک زمانی درخواست می شود که یافته های اولیه غیر طبیعی باشد. آزمایش کورتیزول (Cortisol) ممکن است در فواصل زمانی پس از تشخیص سندرم کوشینگ یا بیماری آدیسون برای پایش اثربخشی درمان درخواست شود.
نتیجه آزمایش کورتیزول (Cortisol) چه چیزی را نشان می دهد؟
به طور معمول، سطح کورتیزول (Cortisol) هنگام خواب بسیار پایین است و دقیقاً پس از بیدار شدن در بالاترین حد خود قرار دارد، اگرچه اگر فرد در روزهای مختلف در شیفت های چرخشی کار کند و در ساعات مختلف بخوابد، این الگو تغییر می کند.
افزایش یا طبیعی بودن سطح کورتیزول بلافاصله پس از بیدار شدن به همراه سطحی که در زمان خواب کاهش نمی یابد، نشان دهنده کورتیزول بیش از حد و سندرم کوشینگ است. اگر این کورتیزول اضافی پس از آزمایش سرکوب دگزامتازون یک شبه سرکوب نشود، یا اگر کورتیزول ادرار 24 ساعته بالا باشد، یا اگر سطح کورتیزول بزاق اواخر شب بالا باشد، نشان میدهد که کورتیزول اضافی ناشی از افزایش غیرطبیعی تولید ACTH است. توسط هیپوفیز یا تومور خارج از هیپوفیز یا تولید غیر طبیعی توسط غدد فوق کلیوی. آزمایش های اضافی به تعیین علت دقیق کمک می کند
اگر کورتیزول کافی وجود نداشته باشد و فرد مورد آزمایش به آزمایش تحریک ACTH پاسخ دهد، احتمالاً مشکل به دلیل تولید ناکافی ACTH توسط هیپوفیز است. اگر فرد به تست تحریک ACTH پاسخ ندهد، احتمال اینکه مشکل در غدد فوق کلیوی باشد بیشتر است. اگر غدد آدرنال به دلیل اختلال عملکرد هیپوفیز و/یا تولید ناکافی ACTH کم کار باشند، گفته می شود که فرد دچار نارسایی ثانویه آدرنال است. اگر کاهش تولید کورتیزول به دلیل آسیب آدرنال باشد، گفته می شود که فرد به نارسایی اولیه آدرنال یا بیماری آدیسون مبتلا است.
هنگامی که یک ناهنجاری شناسایی شد و با غده هیپوفیز، غدد فوق کلیوی یا علل دیگر مرتبط شد، پزشک ممکن است از آزمایشهای دیگری مانند CT (توموگرافی کامپیوتری) یا اسکن MRI (تصویربرداری تشدید مغناطیسی) برای تعیین منبع اضافی استفاده کند. (مانند هیپوفیز، آدرنال یا تومورهای دیگر) و ارزیابی میزان آسیب به غدد
آیا چیز دیگری هست که باید بدانم؟
مشابه افراد مبتلا به نارسایی آدرنال، افراد مبتلا به بیماری به نام هیپرپلازی مادرزادی آدرنال (CAH) سطح کورتیزول پایینی دارند و به تست های تحریک ACTH پاسخ نمی دهند. اندازه گیری کورتیزول یکی از تست هایی است که ممکن است برای کمک به ارزیابی فرد از نظر CAH مورد استفاده قرار گیرد.
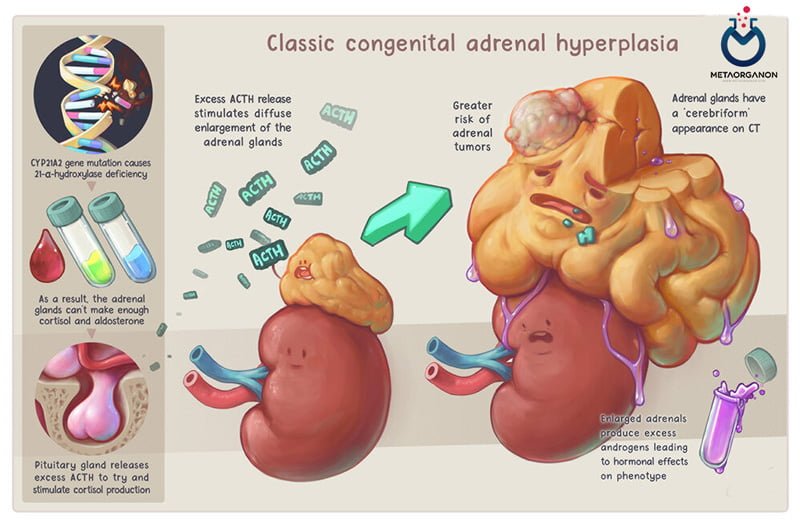
هیپرپلازی مادرزادی آدرنال (CAH)
گرما، سرما، عفونت، ضربه، ورزش، چاقی و بیماری های ناتوان کننده می توانند بر غلظت کورتیزول تأثیر بگذارند. بارداری، استرس جسمی و روحی و بیماری می تواند سطح کورتیزول را افزایش دهد. سطح کورتیزول نیز ممکن است در نتیجه پرکاری تیروئید یا چاقی افزایش یابد. تعدادی از داروها نیز می توانند سطوح را افزایش دهند، به ویژه قرص های ضد بارداری خوراکی (قرص های ضد بارداری)، هیدروکورتیزون (شکل مصنوعی کورتیزول)، و اسپیرونولاکتون.
سطح کورتیزول در بزرگسالان کمی بالاتر از کودکان است.
کم کاری تیروئید ممکن است سطح کورتیزول را کاهش دهد. داروهایی که ممکن است سطوح را کاهش دهند شامل برخی از هورمون های استروئیدی هستند.
آزمایش کورتیزول بزاقی بیشتر برای کمک به تشخیص سندرم کوشینگ و اختلالات مربوط به استرس استفاده می شود، اما هنوز برای انجام آن به تخصص تخصصی نیاز دارد.
آیا به هر دو آزمایش (خون و ادرار) نیاز است یا یکی بهتر از دیگری است؟
اگر پزشک شما به سندرم کوشینگ مشکوک باشد، معمولاً هم خون و هم ادرار آزمایش می شوند زیرا اطلاعات تکمیلی را ارائه می دهند. کورتیزول (Cortisol) خون آسانتر جمعآوری میشود، اما استرس بیشتر از آزمایش ادرار 24 ساعته تحت تأثیر قرار میگیرد. گاهی اوقات ممکن است کورتیزول بزاقی به جای کورتیزول خون آزمایش شود.
چگونه بفهمم که سطح بالای کورتیزول (Cortisol) فقط ناشی از استرس نیست؟
چندین رویکرد وجود دارد که پزشک شما می تواند اتخاذ کند. ساده ترین آن شامل تکرار تست ها در زمانی است که استرس کمتری دارید. پزشک شما همچنین میتواند به شما دوزهای مختلفی از دارویی بدهد که جایگزین کورتیزول (معمولا دگزامتازون) میشود تا ببیند آیا این باعث کاهش سطح کورتیزول شما میشود یا خیر. برای تشخیص اینکه آیا استرس یا بیماری باعث افزایش سطح کورتیزول می شود، اغلب آزمایش های متعددی لازم است.
در سایت Cleveland Clinic در مورد کورتیزول (Cortisol) بیشتر بخوانید:
کورتیزول یک هورمون استروئیدی است که غدد آدرنال شما، غدد درون ریز در بالای کلیه، تولید و آزاد می کنند. کورتیزول بر چندین جنبه از بدن شما تأثیر می گذارد و عمدتاً به تنظیم پاسخ بدن شما به استرس کمک می کند.
مطالب مرتبط در متااورگانون:
- آزمایش تحریک هورمون آدرنوکورتیکوتروپیک (ACTH)
- Adrenocorticotropic Hormone (ACTH)
- Aldosterone and Renin
- Hydroxyprogesteron
- آزمایش هورمون رشد (GH)
در جای دیگر وب:
منابع مقاله
Griffing, G. (Updated 2014 March 11). Serum Cortisol. Medscape Drugs & Diseases [On-line information]. Available online at http://emedicine.medscape.com/article/2088826-overview. Accessed February 2015.
Straseski, J. (Updated 2015 January). Adrenal Hyperfunction – Cushing Syndrome. ARUP Consult [On-line information]. Available online at http://www.arupconsult.com/Topics/CushingSyndrome.html?client_ID=LTD#tabs=0. Accessed February 2015.
Wisse, B. (Updated 2013 November 7). Cortisol blood test. MedlinePlus Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003693.htm. Accessed February 2015.
(© 1995–2015). Cortisol, Serum. Mayo Clinic Mayo Medical Laboratories [On-line information]. Available online at http://www.mayomedicallaboratories.com/test-catalog/Overview/8545. Accessed February 2015.
Straseski, J. (Updated 2014 November). Adrenal Insufficiency. ARUP Consult [On-line information]. Available online at http://www.arupconsult.com/Topics/AdrenalInsufficiency.html?client_ID=LTD. Accessed February 2015.
Morley, J. (Revised 2013 February). Overview of the Endocrine System. The Merck Manual Professional Edition [On-line information]. Available online through http://www.merckmanuals.com. Accessed February 2015.
Pagana, K. D., Pagana, T. J., and Pagana, T. N. (© 2015). Mosby’s Diagnostic & Laboratory Test Reference 12th Edition: Mosby, Inc., Saint Louis, MO. Pp 301-303.
MayoClinic.com. Cushings Syndrome (online information). Available online through http://www.mayoclinic.com. Accessed March 2008.
Restituto P, et.al. Advantage of salivary cortisol measurements in the diagnosis of glucocorticoid related disorders. Clin Biochem. 2008 Feb 5 [Epub ahead of print]. Available online through http://www.ncbi.nlm.nih.gov/pubmed. Accessed March 2008.
De Castro M, Moreira A. Screening and Diagnosis of Cushings Syndrome. Arq Bras Endocrinol Metab 2007;51/8.
Henry’s Clinical Diagnosis and Management by Laboratory Methods. 21st ed. McPherson R, Pincus M, eds. Philadelphia, PA: Saunders Elsevier: 2007.
Pituitary Network Association. Adrenal Insufficiency (Secondary Addison’s or Addison’s Disease). Available online through http://www.pituitary.org/. Accessed March 2008.
Thomas, Clayton L., Editor (1997). Taber’s Cyclopedic Medical Dictionary. F.A. Davis Company, Philadelphia, PA [18th Edition].
Pagana, Kathleen D. & Pagana, Timothy J. (2001). Mosby’s Diagnostic and Laboratory Test Reference 5th Edition: Mosby, Inc., Saint Louis, MO.
Jain, T. (2004 February 2, Updated). Cortisol level. MedlinePlus Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003693.htm.
(2002 June). Cushing’s syndrome. NIDDK, NIH Publication No. 02-3007 [On-line information]. Available online through http://www.niddk.nih.gov.
(© 2005). Cortisol, Serum or Plasma. ARUP’s Guide to Clinical Laboratory Testing [On-line information]. Available online through http://www.arup-lab.com.
(© 1995-2004). Cushing’s Syndrome. The Merck Manual Second Home Edition [On-line information]. Available online through http://www.merck.com.
Raff, H. and Findling, J. (2003). A Physiologic Approach to Diagnosis of the Cushing Syndrome. Ann Intern Med. 2003;138:980-991 [on-line journal]. Available online through http://www.annals.org.
Pagana K, Pagana T. (2006). Mosby’s Manual of Diagnostic and Laboratory Tests. 3rd edition. St. Louis: Mosby Elsevier.
(© 1995-2011). Unit Code 8545: Cortisol, Serum. Mayo Clinic Mayo Medical Laboratories [On-line information]. Available online at http://www.mayomedicallaboratories.com/test-catalog/Overview/8545. Accessed September 2011.
Meikle, W. and Roberts, W. (Updated 2011 January). Adrenal Insufficiency. ARUP Consult [On-line information]. Available online at http://www.arupconsult.com/Topics/AdrenalInsufficiency.html?client_ID=LTD#tabs=0. Accessed September 2011.
Adler, G. (Updated 2011 July 25). Cushing Syndrome. Medscape Reference [On-line information]. Available online at http://emedicine.medscape.com/article/117365-overview. Accessed September 2011.
(2009 May). Adrenal Insufficiency and Addison’s Disease. National Endocrine and Metabolic Diseases Information Service [On-line information]. Available online at http://endocrine.niddk.nih.gov/pubs/addison/addison.aspx. Accessed September 2011.
Eckman, A. (2009 November 23). Cortisol. MedlinePlus Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003693.htm. Accessed September 2011.
Eckman, A. (2009 November 23). Cortisol-urine. MedlinePlus Medical Encyclopedia [On-line information]. Available online at http://www.nlm.nih.gov/medlineplus/ency/article/003703.htm. Accessed September 2011.
Meikle, A. W. and Roberts, W. (Updated 2011 January). Adrenal Hyperfunction – Cushing Syndrome. ARUP Consult [On-line information]. Available online at http://www.arupconsult.com/Topics/CushingSyndrome.html. Accessed September 2011.
Pagana, K. D. & Pagana, T. J. (© 2011). Mosby’s Diagnostic and Laboratory Test Reference 10th Edition: Mosby, Inc., Saint Louis, MO. Pp 311-313.
Findling JW, Raff H: Diagnosis and differential diagnosis of Cushing’s syndrome. Endocrinol Metab Clin North Am 2001;30:729-747
Boscaro M, Barzon L, Fallo F, Sonino N: Cushing’s syndrome. Lancet 2001;357:783-791
Taylor RL, Machacek D, Singh RJ: Validation of a high-throughput liquid chromatography-tandem mass spectrometry method for urinary cortisol and cortisone. Clin Chem 2002;48:1511-1519
Eisenhofer G, Grebe S, Cheung N-K V: Chapter 63 Monoamine-Producing Tumors. In Tietz Textbook of Clinical Chemistry and Molecular Diagnostics. Sixth edition. Edited by N Rafai, AR Horvath, CT Wittwer. Elsevier, 2018. pp 1421
Luo A, El Gierari ETM, Nally LM, et al: Clinical utility of an ultrasensitive urinary free cortisol assay by tandem mass spectrometry. Steroids. 2019 Jun;146:65-69. doi: 10.1016/j.steroids.2019.03.014













رفتم آزمایشگاه تقریبا ساعت 12 اینا بود. این تست رو ازم گرفتن !!!!
بعد اینجا رو خوندم گفتین که باید ساعت 8-10 انجام بشه. جواب آزمایشم اشتباه شده؟
سلام و درود
همانطور که در نمودار فوق خدممتان عرض گردید پیک ترشح این هورمون ساعت 8 صبح مب یاشد. مقدار این هورمون ساعت 12 پایین تر از ساعت 8 می باشد.
در صورت امکان با رعایت اصول آمادگی نمونه را تکرار بفرمایید.
آرزوی سلامتی
سلان ببخشید من یک جراحی داشتم به هوش نیومدن به مدت ۴روز بعد بهم گفتند علائم هیستریک دارم و بعد گفتند بلید آزمایش کورتیزول انجام بشه تا بتونیم بفهمیم چرا بهوش نیومدی و از من کورتیزول گرفتند و الان جوابش روی چهل هست و من ۱۷سالمه و بازم برام آزمایشات هورمونی نوشتن و من نمیدونم چیکار کنم چرا نمیتونن تشخیص بدن میشه راهنماییم کنید؟
سلام و درود
جراحی در سندروم کوشینگ یا هیپرکورتیزولیسم (کورتیزول بالا) یک چالش برای متخصص بیهوشی است. کنترل فشار خون، هیپرگلیسمی (افزایش قند)، هیپوکالمی (پتاسیم پایین) و سطح کورتیزول خون بعد از عمل از ویژگی های بارز نقش متخصص بیهوشی در درمان بیماران مبتلا به سندرم کوشینگ است (post operative care).
به طور کل مدیریت بیهوشی بیماران مبتلا به سندروم کوشینگ دشوار است، اما با نظارت مستمر و اقدامات احتیاطی ویژه قبل، حین و پس از عمل جراحی می توان به نتایج مطلوب دست یافت. متاسفانه در ایران مراقبت ها و ارزیابی های پیش از عمل جراحی برای رد کردن سندروم کوشینگ صورت نمی گیرد و در مورد شما پس از مشاهده ی مشکلات حین و پس از عمل ، اقدام به بررسی بیمار از نظر سندروم کوشینگ و سنجش سطح کورتیزول صورت گرفته است.
در ضمن مصرف کورتیکوستروییدها و مقادیر اضافی آنها در بدن هم می توانند مشکلات بیهوشی را به وجود بیاورد.
آرزوی سلامتی
سلام، ببخشید آزمایش کورتیزول 8 صبح( با مصرف 1 میلی دگزامتازون ،ساعت 11 شب قبل) دارم، میخواستم بدونم مصرف قرص فیناستراید5 روز قبل آزمایش مشکلی نداره ؟ یا باید روزهای قبل آزمایش مصرف نشه؟
سلام و درود
فیناستراید دارویی است که معمولا برای درمان هیپرپلازی خوش خیم پروستات (بزرگ شدن پروستات) و طاسی با الگوی مردانه استفاده می شود. تبدیل تستوسترون به دی هیدروتستوسترون (DHT) را مهار می کند. با این حال، مشخص نیست که فیناستراید به طور قابل توجهی با آزمایش کورتیزول یا آزمایش های سرکوب دگزامتازون مانند آزمایشی که شما انجام می دهید تداخل داشته باشد.
تست های سرکوب دگزامتازون برای ارزیابی عملکرد غده فوق کلیوی و تولید کورتیزول استفاده می شود. در مورد شما، 1 میلی لیتر دگزامتازون در ساعت 11 شب مصرف کنید. قبل از آزمایش کورتیزول شما در ساعت 8 صبح نشان می دهد که تحت آزمایش سرکوب دگزامتازون هستید. هدف از این آزمایش ارزیابی میزان تولید کورتیزول توسط بدن شما در پاسخ به دگزامتازون، یک گلوکوکورتیکوئید مصنوعی مشابه کورتیزول است.
از آنجایی که انتظار نمی رود فیناستراید بر سطح کورتیزول یا پاسخ به دگزامتازون تأثیر بگذارد، لازم نیست قبل از آزمایش مصرف فیناستراید را قطع کنید. با این حال، همیشه پزشک معالج خود را در مورد تمام داروهایی که مصرف می کنید، از جمله فیناستراید، مطلع کنید، زیرا ایشانمی توانند راهنمایی های خاصی را بر اساس سلامت فردی شما و هدف آزمایش کورتیزول ارائه دهند.
با تشکر