آزمایش کلسترول (Chol) | Cholesterol
- Blood Cholesterol
- Total Cholesterol
چرا آزمایش کلسترول درخواست می شود؟
- برای غربالگری خطر ابتلا به بیماری های قلبی عروقی (بیماری، قلب و گردش خون)
- برای پایش درمان با داروهای اصلاح کننده کلسترول
چه زمانی آزمایش کلسترول بایستی انجام شود؟
- به عنوان بخشی از یک بررسی سلامت قلبی عروقی، یا اگر در حال مصرف درمان هایی برای کاهش کلسترول (یا در شرف شروع) هستید
نمونه مورد نیاز برای آزمایش کلسترول:
- ظرف/لوله: لوله با درب قرمز یا زرد (ترجیحا همراه با ژل جداکننده)
- نوع نمونه: سرم
- حجم نمونه: 0/5 میلی لیتر
- این آزمایش ممکن است روی سرم یا پلاسما (EDTA) انجام شود اما بر روی لوله های حاوی اگزالات، سیترات یا فلوراید انجام نمی شود.
- نتیجه با پلاسمای EDTA حدود 3 درصد کمتر از سرم است.

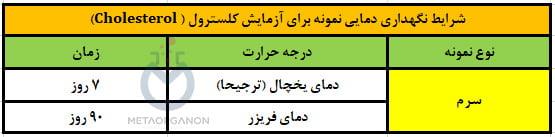
لوله های مورد استفاده برای آزمایش کلسترول
شاید این مطلب برای شما مفید باشد:
روش های مختلف جمع آوری نمونه های آزمایشگاه
شاید این مطلب برای شما مفید باشد:
لوله های آزمایش و ضد انعقادها (Test tubes and Anticoagulants)
شاید این مطلب برای شما مفید باشد:
ذخیره سازی نمونه های آزمایشگاهی
روش های مختلف انجام آزمایش کلسترول:
روش های آنزیمی:
روش های آنزیمی گروهی از روش های آزمایشگاهی هستند که برای اندازه گیری سطح کلسترول خون استفاده می شوند. این روشها از آنزیمهایی استفاده میکنند که با کلسترول واکنش میدهند تا سیگنال قابل تشخیصی تولید کنند. انواع مختلفی از روش های آنزیمی وجود دارد، از جمله کلسترول اکسیداز/پراکسیداز، کلسترول استراز/اکسیداز و کلسترول دهیدروژناز. در اینجا یک مرور کلی از مراحل مربوط به روش های آنزیمی برای آزمایش کلسترول آورده شده است:
- جمع آوری و آماده سازی نمونه: نمونه خون از بیمار جمع آوری شده و برای جداسازی سرم یا پلاسما از سایر اجزای خون، سانتریفیوژ می شود. سپس سرم یا پلاسما تا زمانی که برای آزمایش آماده شود ذخیره می شود.
- افزودن معرف ها: معرفی به نمونه اضافه می شود که حاوی آنزیمی است که با کلسترول واکنش می دهد و سیگنال قابل تشخیص تولید می کند. آنزیم خاص مورد استفاده ممکن است بسته به تنوع روش آنزیمی مورد استفاده متفاوت باشد.
- انکوباسیون: نمونه و معرف برای مدت زمان مشخصی انکوبه می شوند تا آنزیم با کلسترول موجود در نمونه واکنش دهد.
- اندازه گیری سیگنال: پس از دوره انکوباسیون، درجه رنگ تولید شده توسط واکنش آنزیمی با استفاده از اسپکتروفتومتر یا ابزار دیگر اندازه گیری می شود. شدت رنگ تشکیل شده نسبت مستقیمی با غلظت کلسترول دارد. با اندازهگیری افزایش جذب تعیین میشود. نمونه با کلسترول بالای 500 میلی گرم در دسی لیتر باید رقیق شود.
- محاسبه غلظت کلسترول: آزمایشگاه از یک منحنی کالیبراسیون یا منحنی استاندارد برای تبدیل اندازه گیری سیگنال به غلظت کلسترول در نمونه استفاده می کند. منحنی کالیبراسیون با آزمایش نمونه هایی با غلظت های شناخته شده کلسترول و رسم اندازه گیری سیگنال در برابر غلظت ایجاد می شود. سپس آزمایشگاه می تواند از این منحنی برای محاسبه غلظت کلسترول در نمونه بیمار استفاده کند.
مزایای روش های آنزیمی برای آزمایش کلسترول عبارتند از:
- حساسیت بالا: روش های آنزیمی بسیار حساس هستند و می توانند سطوح بسیار پایین کلسترول خون را تشخیص دهند.
- ویژگی بالا: روش های آنزیمی برای کلسترول بسیار اختصاصی است و با سایر مواد موجود در خون واکنش نشان نمی دهد.
- سریع و خودکار: روش های آنزیمی را می توان برای آزمایش با توان بالا خودکار کرد و به سرعت نتیجه داد.
معایب روش های آنزیمی برای آزمایش کلسترول عبارتند از:
- هزینه: روش های آنزیمی می تواند گران تر از روش های دیگر تست کلسترول باشد.
- تداخل: روش های آنزیمی می توانند تحت تأثیر موادی در خون قرار گیرند که با واکنش آنزیمی تداخل دارند و منجر به نتایج نادرست می شوند.
- تنوع: روش های آنزیمی ممکن است نتایج متغیری را بسته به آنزیم خاص مورد استفاده و شرایط سنجش ایجاد کند.
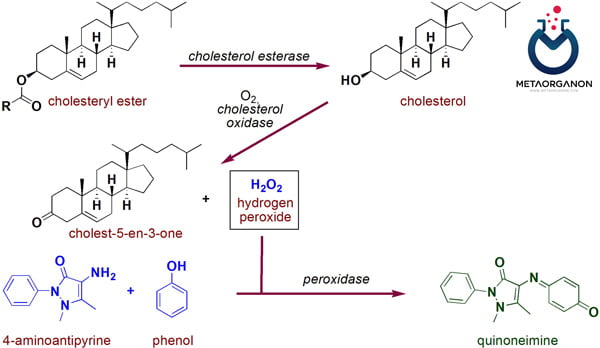
سنجش کلسترول به روش رنگ سنجی آنزیمی
روش های رنگ سنجی:
روش های رنگ سنجی گروهی از روش های آزمایشگاهی هستند که برای اندازه گیری سطح کلسترول خون استفاده می شوند. در این روشها از معرفهای شیمیایی استفاده میشود که با کلسترول واکنش نشان میدهند تا تغییر رنگ ایجاد کنند. سپس درجه تغییر رنگ با استفاده از اسپکتروفتومتر یا ابزار دیگر اندازه گیری می شود. در اینجا یک مرور کلی از مراحل مربوط به روش های رنگ سنجی برای آزمایش کلسترول آورده شده است:
- جمع آوری و آماده سازی نمونه: نمونه خون از بیمار جمع آوری شده و برای جداسازی سرم یا پلاسما از سایر اجزای خون، سانتریفیوژ می شود. سپس سرم یا پلاسما تا زمانی که برای آزمایش آماده شود ذخیره می شود.
- افزودن معرف ها: معرفی به نمونه اضافه می شود که حاوی ماده شیمیایی است که با کلسترول واکنش می دهد تا تغییر رنگ ایجاد کند. معرف خاص مورد استفاده ممکن است بسته به تنوع روش رنگ سنجی مورد استفاده متفاوت باشد.
- انکوباسیون: نمونه و معرف برای مدت زمان مشخصی انکوبه می شوند تا واکنش شیمیایی رخ دهد.
- اندازه گیری تغییر رنگ: پس از دوره انکوباسیون، درجه تغییر رنگ ایجاد شده توسط واکنش با استفاده از اسپکتروفتومتر یا ابزار دیگر اندازه گیری می شود. درجه تغییر رنگ متناسب با میزان کلسترول نمونه است.
- محاسبه غلظت کلسترول: آزمایشگاه از یک منحنی کالیبراسیون یا منحنی استاندارد برای تبدیل اندازه گیری تغییر رنگ به غلظت کلسترول در نمونه استفاده می کند. منحنی کالیبراسیون با آزمایش نمونه هایی با غلظت های شناخته شده کلسترول و رسم اندازه گیری تغییر رنگ در برابر غلظت ها ایجاد می شود. سپس آزمایشگاه می تواند از این منحنی برای محاسبه غلظت کلسترول در نمونه بیمار استفاده کند.
در اینجا چند نمونه از معرف های شیمیایی که ممکن است در روش های رنگ سنجی برای آزمایش کلسترول مورد استفاده قرار گیرند، آورده شده است:
- معرف Liebermann-Burchard: این معرف حاوی استیک انیدرید، اسید سولفوریک و یک کروموژن مانند وانیلین است. این معرف با کلسترول واکنش داده و رنگ سبز آبی تولید می کند.
- معرف کلرید فریک: این معرف حاوی کلرید آهن و اسید سولفوریک است. این معرف با کلسترول واکنش داده و رنگ قرمز تولید می کند.
- معرف Salkowski: این معرف حاوی اسید سولفوریک غلیظ و یک کروموژن مانند p-dimethylaminobenzaldehyde است. این معرف با کلسترول واکنش داده و رنگ زرد تولید می کند.
مزایای روش های رنگ سنجی برای آزمایش کلسترول عبارتند از:
- کم هزینه: روش های رنگ سنجی به طور کلی ارزان تر از روش های دیگر تست کلسترول هستند.
- سادگی: روش های رنگ سنجی نسبتا ساده هستند و با استفاده از تجهیزات اولیه آزمایشگاهی قابل انجام هستند.
- پایداری: روش های رنگ سنجی عموماً پایدار هستند و به شرایط نگهداری خاصی نیاز ندارند.
معایب روش های رنگ سنجی برای آزمایش کلسترول عبارتند از:
- حساسیت کمتر: روش های رنگ سنجی ممکن است به اندازه سایر روش های تست کلسترول حساس نباشند و نتوانند سطوح بسیار پایین کلسترول خون را تشخیص دهند.
- تداخل: روش های رنگ سنجی می توانند تحت تأثیر موادی در خون قرار گیرند که در واکنش شیمیایی اختلال ایجاد می کنند و منجر به نتایج نادرست می شوند.
- تغییرپذیری: روش های رنگ سنجی ممکن است بسته به معرف خاص مورد استفاده و شرایط سنجش، نتایج متغیری ایجاد کنند.
آمادگی قبل از انجام آزمایش کلسترول:
- رژیم غذایی به مدت 2 هفته قبل از آزمایش بر نتایج تأثیر می گذارد. پیشنهاد می شود که بیمار حداقل یک هفته قبل از انجام آزمایش از یک رژیم غذایی معمولی استفاده کند.
- 12 ساعت ناشتا بودن قبل از آزمایش الزامی است. آب مجاز است.
- 24 ساعت قبل از آزمایش الکل مجاز نیست.
چه چیزی در آزمایش کلسترول مورد بررسی قرار می گیرد؟
کلسترول (Cholesterol) چربی اصلی مرتبط با بیماری عروقی آترواسکلروتیک است. با این حال، کلسترول برای تولید استروئیدها، هورمون های جنسی، اسیدهای صفراوی و غشای سلولی مورد نیاز است. بیشتر کلسترولی که ما می خوریم از غذاهای با منشاء حیوانی تامین می شود. کبد کلسترول را به شکل آزاد متابولیزه می کند و کلسترول توسط لیپوپروتئین ها در جریان خون منتقل می شود.
پاتوفیزیولوژی کلسترول:
- کلسترول تام سرم شامل تمام کلسترول موجود در لیپوپروتئین های مختلف است.
- کلسترول یک مولکول آلی است، استرول یا استروئید اصلاح شده، نوعی لیپید است.
- کلسترول بخش ضروری از تمام غشای سلولی است.
- کلسترول جزء اصلی LDL و بخش کوچکی از VLDL و HDL است.
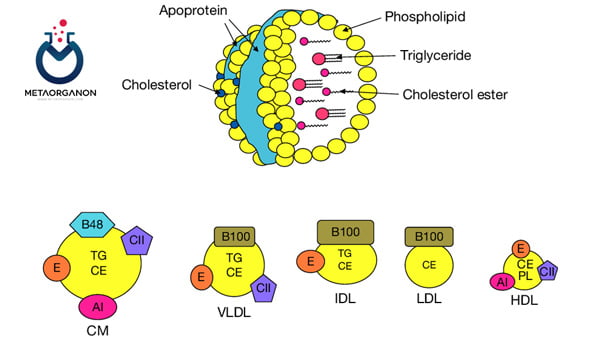
کلسترول در ساختار لیپوپروتئین
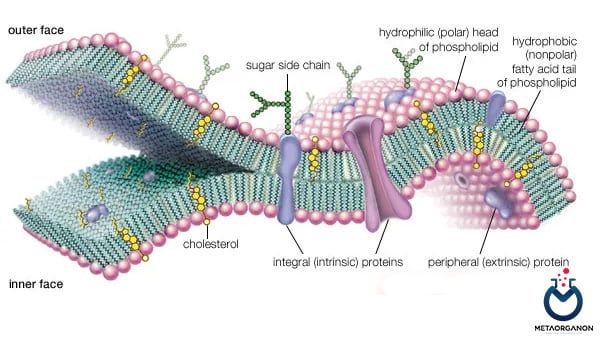
نقش کلسترول در ساختار غشا
- کلسترول به دلیل ارتباط آن با آترواسکلروز شناخته شده ترین استروئید است.
- کلسترول دارای اهمیت بیوشیمیایی است زیرا این ماده پیش ساز استروئیدهای مهم مانند اسیدهای صفراوی، هورمون های قشر آدرنال، هورمون های جنسی، ویتامین D، گلیکوزیدهای قلبی، سیتوسترول گیاهی و برخی آلکالوئیدها است.
- کلسترول یک الکل استروئیدی با 27 اتم کربن است.
- کلسترول تقریباً در تمام سلول ها و مایعات بدن وجود دارد.
- کلسترول در رژیم غذایی جذب شده و در کبد و روده سنتز می شود.
- این ماده پیش ساز هورمون های استروئیدی، اسیدهای صفراوی، هورمون های جنسی و غشای سلولی است.
- همه سلول ها توانایی سنتز کلسترول را دارند و 90 درصد آن در کبد و روده ها وجود دارد.
- منابع اگزوژن در رژیم غذایی وجود دارد که عمدتاً از منابع حیوانی است و توسط دستگاه گوارش جذب می شود.
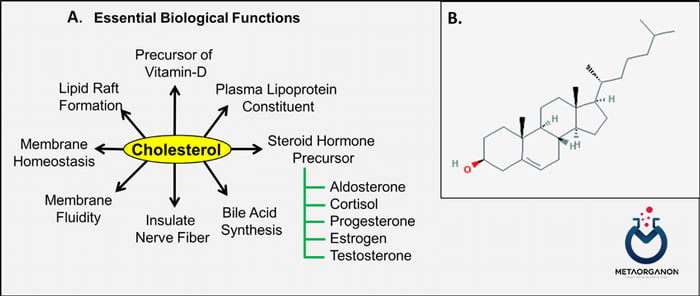
نقش کلسترول در بدن
تقریباً 75 درصد کلسترول به لیپوپروتئینهای با چگالی کم (LDL) و 25 درصد به لیپوپروتئینهای با چگالی بالا (HDL) متصل است. کلسترول جزء اصلی LDL و تنها جزء حداقلی از HDL و لیپوپروتئین با چگالی بسیار کم (VLDL) است. این LDL است که مستقیماً با افزایش خطر ابتلا به CHD مرتبط است.
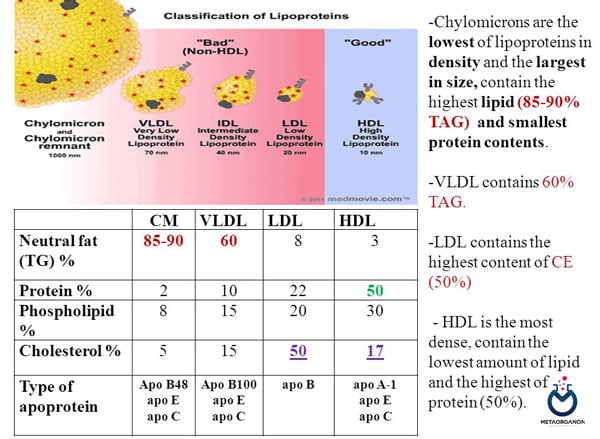
لیپوپروتئین ها
جذب کلسترول:
- منبع اصلی کلسترول رژیم غذایی است. منبع دیگر درون زا است.
- کلسترول یک عنصر مهم در مونتاژ غشای سلولی است.
- کلسترول بخش اساسی سنتز اسیدهای صفراوی و هورمون های استروئیدی (کورتیزول، استروژن، آندروژن) است.
- در فرآیند بیولوژیکی طبیعی، کلسترول دستخوش تغییراتی مانند سنتز، بازیافت و تخریب می شود.
کلسترول از منابع زیر وارد روده می شود: - برای غذاهایی مانند زرده تخم مرغ، گوشت، محصولات لبنی چرب و غذاهای دریایی، مقدار متوسط 400 تا 700 میلی گرم در روز است.
- استرول های گیاهی (200 تا 300 میلی گرم) روزانه مصرف می شود. اینها ضعیف جذب می شوند.
- صفرا بخش دیگری از کلسترول را فراهم می کند.
- ترشحات روده و گردش سلول های مخاطی روده منابع دیگر هستند.
- اسیدهای صفراوی مواد شوینده هستند و حیاتی ترین عامل موثر بر تشکیل میسل هستند.
- در غیاب اسیدهای صفراوی، هضم و جذب کلسترول و تری گلیسیرید به شدت تحت تأثیر قرار می گیرد.
- بیشترین جذب کلسترول در ژژنوم و ایلئوم صورت می گیرد.
- هنگامی که کلسترول وارد سلول های روده می شود، با تری گلیسیریدها، فسفولیپیدها و آپولیپوپروتئین ها به لیپوپروتئین های بزرگی به نام شیلومیکرون بسته بندی می شود.
- افزایش مقدار چربی در رژیم غذایی، به ویژه تری گلیسیرید 98 درصد، منجر به تشکیل میسل های بیشتری می شود و اجازه می دهد کلسترول بیشتری حل شود و جذب شود.
- تقریباً 60 درصد کلسترول کل در پلاسمای مردانه توسط LDL حدود 22 درصد، HDL حدود 13 درصد و 5 درصد شلومیکرون حمل می شود.
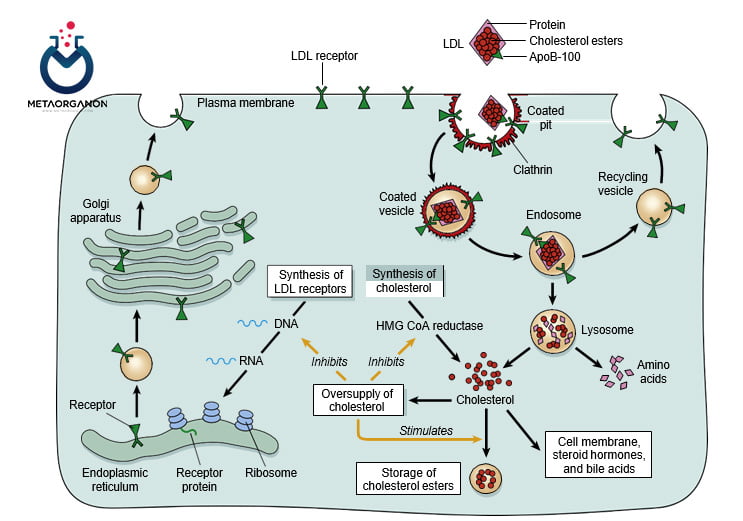
متابولیسم کلسترول در سلول
هدف از آزمایش کلسترول شناسایی بیمارانی است که در معرض خطر ابتلا به بیماری آترواسکلروتیک قلبی هستند. آزمایش کلسترول معمولاً به عنوان بخشی از پانل لیپیدی انجام می شود که لیپوپروتئین ها و تری گلیسیریدها را ارزیابی می کند، زیرا، به خودی خود، کلسترول یک پیش بینی کننده کاملاً دقیق بیماری قلبی نیست.

بیماری آترواسکلروتیک قلبی
تغییرات قابل توجهی در سطح کلسترول وجود دارد. مقدار کلسترول روزانه در یک فرد می تواند تا 15 درصد متفاوت باشد. حتی می توان یک تفاوت 8 درصد را در همان روز شناسایی کرد. تغییرات موقعیت می تواند این سطوح را تحت تاثیر قرار دهد. سطوح در حالت درازکش می توانند تا 15 درصد کاهش پیدا کنند. در نتیجه می توان انتظار داشت که بیماران بستری در بیمارستان سطح پایین تری نسبت به بیماران سرپایی داشته باشند. به دلیل این تغییرات مهم، نتایج بالا باید با تکرار مطالعه تایید شود. برای به دست آوردن یک سطح دقیق کلسترول برای ارزیابی خطر، دو نتیجه باید به طور میانگین محاسبه شوند.
از آنجایی که کبد برای متابولیسم محصولات کلسترول مصرف شده مورد نیاز است، سطح کلسترول غیرطبیعی نشان دهنده بیماری های شدید کبدی است. علاوه بر این، از آنجایی که منبع اصلی کلسترول ما رژیم غذایی ما است، سوءتغذیه نیز با سطوح پایین کلسترول همراه است. برخی از بیماری ها می توانند بر سطح کلسترول تأثیر بگذارند. به عنوان مثال، بیماران مبتلا به انفارکتوس حاد میوکارد (AMI) ممکن است تا 50 درصد کاهش سطح کلسترول را برای مدت 6 تا 8 هفته داشته باشند.
زمانی که به عنوان بخشی از الگوریتم به روز شده پیش بینی کرونر فرامینگهام مورد مطالعه قرار گیرد، کلسترول تام به عنوان یک پیش بینی کننده خطر ابتلا به CHD مورد استفاده قرار می گیرد. مدل پیشبینی برای تعیین خطر ابتلای فرد به یک رویداد ایسکمیک (آنژین، انفارکتوس میوکارد، یا مرگ میوکارد) مورد استفاده میشود. علاوه بر کلسترول، عوامل دیگری که برای تخمین خطر ابتلا به CHD استفاده می شوند عبارتند از: سن، لیپوپروتئین ها، فشار خون، سابقه مصرف سیگار، دیابت شیرین و جنسیت.
مدل ریسک از سیستمی استفاده می کند که به موجب آن برای هر عامل در مدل امتیاز داده می شود. تعداد کل امتیازات برای ارائه خطر CHD بیمار استفاده می شود. با تقسیم خطر CHD بر داده های مربوط به سن (خطر مقایسه ای)، یک خطر نسبت به همسالان را می توان محاسبه کرد. خطر CHD را می توان برای تعیین اینکه آیا مداخله دارویی برای کاهش کلسترول اندیکاسیون دارد یا خیر، استفاده کرد.
هیپرلیپیدمی های خانوادگی و هیپرلیپوپروتئینمی ها اغلب با کلسترول بالا مرتبط هستند. سطوح پایین کلسترول را می توان در اختلالاتی از جمله پرکاری تیروئید، سوء جذب و کمبود آپولیپوپروتئین ها مشاهده کرد.
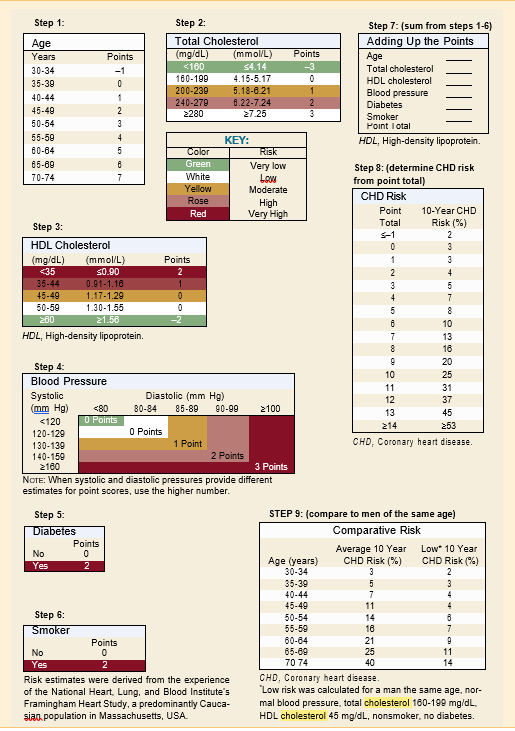
برگه امتیاز پیش بینی خطر بیماری عروق کرونر برای آقایان بر اساس سطح کلسترول کل
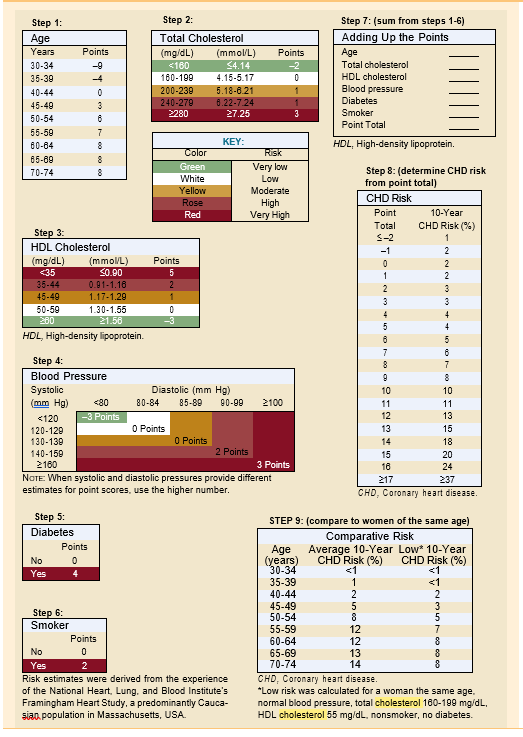
برگه امتیاز پیش بینی خطر بیماری عروق کرونر برای زنان بر اساس سطح کلسترول کل
عوامل مداخله گر در آزمایش کلسترول:
- بارداری معمولا با افزایش سطح کلسترول همراه است.
- اوفورکتومی و وضعیت پس از یائسگی با افزایش سطوح مرتبط است.
- وضعیت دراز کشیده با کاهش سطوح همراه است.
- داروهایی که ممکن است باعث افزایش سطح شوند عبارتند از هورمون آدرنوکورتیکوتروپیک، استروئیدهای آنابولیک، عوامل مسدودکننده بتا آدرنرژیک، کورتیکواستروئیدها، سیکلوسپورین، اپی نفرین، داروهای ضد بارداری خوراکی، فنی توئین (دیلانتین)، سولفونامیدها، دیورتیک های تیازیدی، ویتامین D، بتابلوکرها، کورتیکواستروئیدها، دی سولفیرام، لانزوپرازول، لوودوپا، لیتیوم، پرگولید، فنوباربیتال، فنی توئین، تستوسترون، تیکلوپیدین، ونلافاکسین.
- داروهایی که ممکن است باعث کاهش سطوح شوند عبارتند از: آلوپورینول، آندروژن ها، عوامل اتصال دهنده نمک صفراوی، کاپتوپریل، کلرپروپامید، کلویبرات، کلشی سین، کلستیپول، اریترومایسین، ایزونیازید، لیوتیرونین (سیتومل)، مونوآمین اکسیداز، مهارکننده های نی سینیا، استاتین ها، مهارکننده های ACE ،استروژن ها، فیلگراستیم، لووتیروکسین، متفورمین، فنی توئین، پرازوسین، تاموکسیفن، ترازوسین
اهمیت بالینی آزمایش کلسترول
افزایش سطح سرم:
- هیپرکلسترولمی خانوادگی
- هیپرلیپیدمی خانوادگی: کمبود آنزیمی در متابولیسم لیپیدها با افزایش کلسترول همراه است.
- افزایش سطح کلسترول با کم کاری تیروئید، دیابت قندی کنترل نشده، سندرم نفروتیک، بارداری، رژیم غذایی با کلسترول بالا، گزانتوماتوز، فشار خون بالا، انفارکتوس میوکارد (MI)، آترواسکلروز، سیروز صفراوی و استرس، و انسداد صفراوی خارج کبدی همراه است.
- سندرم فروتیک: پاتوفیزیولوژی ارتباط کلسترول با این بیماری ها به خوبی شناخته نشده است. ارتباط با مشاهده انجام شده است.
- کلستاز داخل و خارج کبدی
- گلومرولونفریت
- نئوپلاسم بدخیم پانکراس و پروستات
- نقرس
- اعتیاد به الکل
- بیماری ذخیره گلیکوژن نوع یک (بیماری فون گیرک)
کاهش سطح سرم:
- سوء جذب
- سوء تغذیه
- سرطان پیشرفته: بیشتر کلسترول از چربی خورده شده در رژیم غذایی سنتز می شود. هنگامی که مصرف رژیم غذایی کاهش می یابد، سطح چربی و متعاقباً سطح کلسترول کاهش می یابد.
- کاهش سطح کلسترول همچنین با پرکاری تیروئید، داروهای کاهش دهنده کلسترول، کم خونی خطرناک، کم خونی همولیتیک، سپسیس/استرس، بیماری کبدی، ایدز، هیپولیپوپروتئینمی، بیماری کبد، عفونت های شدید، فشار و MI حاد (AMI) مرتبط است
- کمبود آلفا لیپوپروتئین
- بیماری حاد شدید
- سوختگی های گسترده
- روماتیسم مفصلی
- داروهای کاهش دهنده کلسترول
ملاحظات بالینی آزمایش کلسترول:
اگر نتیجه آزمایش بیش از 200 میلی گرم در دسی لیتر باشد، آموزش بیمار در مورد موارد زیر مورد نیاز است:
- کاهش مصرف چربی اشباع و کلسترول
- افزایش فعالیت بدنی
- کنترل وزن
بسته به سطح سایر لیپوپروتئین ها و درجه هیپرکلسترولمی موجود، ممکن است داروهای کاهش دهنده کلسترول همراه با سبک زندگی شروع شود.
محدوده مرجع آزمایش کلسترول:
Adult/elderly: <200 mg/dL or <5.20 mmol/L (SI units)
Child: 120–200 mg/dL
Infant: 70–175 mg/dL
Newborn: 53–135 mg/dL
Borderline High: 200–239 mg/dL (5.18–6.19 mmol/L SI units)
High: >239 mg/dL (>6.20 mmol/L SI units)
سوالات متداول
چگونه از نتایج آزمایش کلسترول استفاده می شود؟
برای تخمین خطر ابتلا به بیماری های قلبی عروقی، پزشک می تواند نتایج کلسترول شما را همراه با اطلاعات دیگر در یک فرمول بررسی ریسک مانند QRISK2 قرار دهد.
به یاد داشته باشید که کلسترول تام به تنهایی تصویر کاملی از خطر ابتلا به مشکلات قلبی عروقی ارائه نمی دهد. مقدار کلسترول خوب (HDL) و کلسترول بد (LDL) مهم است که در نظر گرفته شود، به همین دلیل است که اینها به عنوان بخشی از یک پانل کامل چربی ارزیابی می شوند.
نتایج آزمایش کلسترول شما نیز تنها عامل تعیین کننده سلامت قلب شما نیست. سن، سابقه خانوادگی و عادات سلامتی شما عناصری هستند که بر خطر بیماری قلبی عروقی شما تأثیر می گذارند
بسته به نمرات آزمایش و خطر کلی شما، ممکن است درمان برای کاهش کلسترول شما پیشنهاد شود. نمونه هایی از درمان عبارتند از تغییرات سبک زندگی، مانند ترک سیگار یا تغییر رژیم غذایی، و همچنین داروهایی که به کاهش کلسترول کمک می کنند. پزشک شما می تواند به بهترین وجه در مورد مزایا و خطرات این رویکردها در شرایط شما صحبت کند.
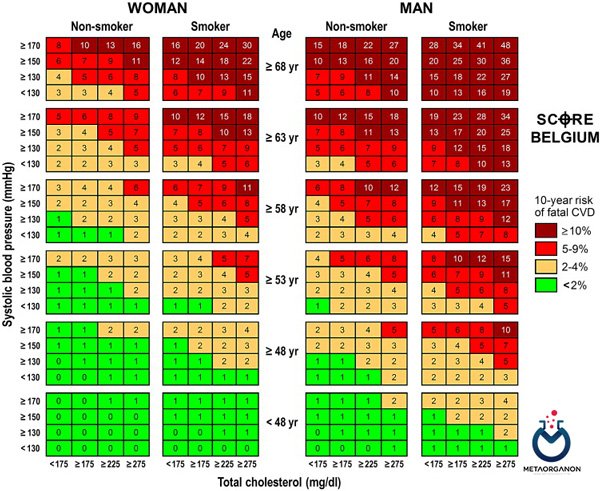
چه زمانی آزمایش کلسترول درخواست می شود؟
پزشک شما باید هر پنج سال یک بار از سن 40 تا 74 سالگی شما را برای بررسی سلامت آزمایش کند.
اگر عوامل خطر بیماری قلبی عروقی مانند موارد زیر را دارید، ممکن است بررسی شود:
- داشتن بالای 45 سال برای مردان و بالای 50 تا 55 سال برای زنان
- کلسترول بالا در آزمایش قبلی
- مشکلات قلبی عروقی قبلی
- اضافه وزن یا چاق بودن
- سیگار کشیدن
- رژیم غذایی ناسالم
- عدم فعالیت بدنی منظم
- فشار خون بالا (فشار خون بالا)
- داشتن یکی از بستگان درجه یک که در سنین پایین بیماری قلبی داشته است (در مردان زیر 55 سال و در زنان زیر 65 سال)
- دیابت یا پیش دیابت
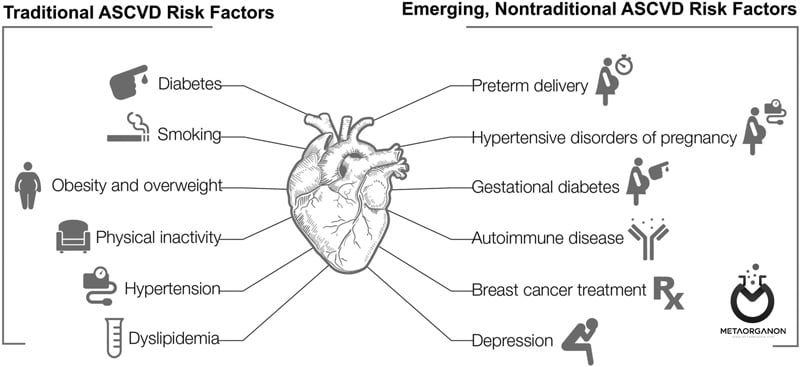
عوامل خطر بیماری قلبی عروقی
ممکن است در فواصل زمانی برای شما درمان هایی برای کمک به کاهش کلسترول مانند استاتین ها تجویز شده است.
آیا چیز دیگری هست که باید بدانم؟
کلسترول در طول بیماری حاد، بلافاصله پس از حمله قلبی، یا در هنگام استرس (مانند جراحی یا تصادف) به طور موقت پایین است. برای به دست آوردن یک نمایش واقعی از کلسترول خود، باید حداقل شش هفته پس از هر بیماری منتظر بمانید تا آن را اندازه گیری کنید.
در زنان، کلسترول در دوران بارداری بالا است. زنان باید حداقل شش هفته پس از تولد نوزاد منتظر بمانند تا کلسترول اندازه گیری شود.
برخی از داروهایی که سطح کلسترول را افزایش می دهند عبارتند از کورتیکواستروئیدهای خوراکی، بتا بلوکرها، داروهای ضد بارداری خوراکی، دیورتیک های تیازیدی، رتینوئیدهای خوراکی و فنی توئین.
زمانی که مشکلی مانند سوء تغذیه، بیماری کبد یا سرطان وجود داشته باشد، معمولاً کلسترول بسیار پایین مشاهده می شود. با این حال هیچ مدرکی مبنی بر اینکه کلسترول پایین باعث هر یک از این مشکلات می شود وجود ندارد.
چه چیزی باعث کلسترول بالا می شود؟
کلسترول بالا ممکن است نتیجه یک بیماری ارثی باشد یا ممکن است ناشی از رژیم غذایی سرشار از چربی های اشباع باشد. برای بسیاری از افراد این بیماری به دلیل ترکیبی از رژیم غذایی پرچرب و تمایل ارثی به کلسترول بالا ایجاد می شود. به همین دلیل است که معمولاً بررسی پروفایل لیپیدی کامل مفید است.
اگر سطح کلسترول خیلی بالا باشد چه درمان هایی توصیه می شود؟
اولین قدم در درمان کلسترول بالا، معمولاً به دلیل کلسترول غیر HDL بالا، اتخاذ یک رژیم غذایی سالم است. به طور خاص، اغلب به مردم توصیه می شود مصرف چربی های اشباع شده را کاهش دهند و مصرف غذاهایی را که به کاهش کلسترول غیر HDL معروف هستند، از جمله سبزیجات، جو دو سر، سویا، آجیل و برخی از اسپری های غنی شده با “استنول های گیاهی” یا “استرول های گیاهی” افزایش دهند. اگر تغییرات رژیم غذایی به تنهایی کلسترول را به اندازه کافی کاهش ندهد، ممکن است داروها تجویز شوند.
دسته ای از داروها به نام “استاتین” معمولاً در خط اول استفاده می شود. استاتینها سالهاست که وجود داشتهاند و شواهد بسیار خوبی وجود دارد که نشان میدهد آنها در کاهش کلسترول LDL و سایر اشکال کلسترول بد مؤثر هستند و میزان عوارض جانبی کمی دارند. داروهای دیگری که در دسترس هستند عبارتند از ezetimibe، سد کننده اسیدهای صفراوی و فیبرات. اگر استاتین ها کافی نباشد، معمولاً از خط دوم یا سوم استفاده می شود.
اگر کلسترول بالا داشته باشم خطر حمله قلبی چقدر است؟
کلسترول بالا خطر حمله قلبی را افزایش می دهد. هر چه کلسترول بالاتر باشد، خطر آن بیشتر است. با این حال، بسیاری از عوامل دیگر نیز بر خطر حمله قلبی تأثیر میگذارند، مانند سیگار کشیدن، دیابت، سن و فشار خون بالا. نمودارهایی در دسترس هستند که امکان تخمین خطر را برای افراد فراهم می کنند. پزشک شما می تواند از نمودارها و معادلاتی استفاده کند که از چندین عامل برای تخمین خطر ابتلا به بیماری قلبی عروقی در آینده استفاده می کند.
من رژیم غذایی یا الگوی ورزشی خود را تغییر نداده ام اما از آخرین باری که آزمایش داده ام کلسترولم بالا رفته است. چه دلیلی می تواند داشته باشد؟
سطح کلسترول در طول زمان در نوسان است. سطح کلسترول اندازه گیری شده ممکن است از یک ماه به ماه دیگر تا 10 درصد متفاوت باشد. ممکن است گاهی بالا برود یا گاهی پایین بیاید. این تغییرات تنوع بیولوژیکی نامیده می شود و نشان دهنده تنوع طبیعی ذاتی متابولیسم انسان است. سطح کلسترول نیز با افزایش سن کمی افزایش می یابد.
چرا دکترم به من که نتیجه آزمایش کلسترول بالا دارم، به جای درمان گفت چند ماه صبر کنم و دوباره آزمایش انجام دهم؟
سطح کلسترول در طول زمان در نوسان است. یک اندازه گیری کلسترول ممکن است همیشه سطح کلسترول “معمول” را منعکس نکند. به همین دلیل، توصیه می شود قبل از شروع هر نوع درمانی حداقل دو اندازه گیری مختلف را با فاصله چند هفته تا چند ماه از هم انجام دهید. درمان بر اساس مقدار متوسط است. همچنین ممکن است فرصتی را برای تعیین اینکه آیا مداخله غذایی تأثیری بر سطح کلسترول دارد، قبل از در نظر گرفتن درمان دارویی، ایجاد کند.
در سایت Mayo Clinic در مورد کلسترول بیشتر بخوانید:
کلسترول یک ماده مومی شکل است که در خون شما یافت می شود. بدن شما برای ساخت سلول های سالم به کلسترول نیاز دارد، اما سطوح بالای کلسترول می تواند خطر ابتلا به بیماری های قلبی را افزایش دهد.
با کلسترول بالا، می توانید رسوبات چربی در رگ های خونی خود ایجاد کنید. در نهایت، این رسوبات رشد می کنند و جریان خون کافی در شریان های شما را دشوار می کند. گاهی اوقات، این رسوبات می توانند ناگهان بشکنند و لخته ای تشکیل دهند که باعث حمله قلبی یا سکته می شود. کلسترول بالا می تواند ارثی باشد، اما اغلب نتیجه انتخاب شیوه زندگی ناسالم است که آن را قابل پیشگیری و درمان می کند. یک رژیم غذایی سالم، ورزش منظم و گاهی اوقات مصرف دارو می تواند به کاهش کلسترول بالا کمک کند.
مطالب مرتبط در متااورگانون:
در جای دیگر وب:
منابع مقاله
A.D.A.M. Medical Encyclopedia. Familial hypercholesterolemia: MedlinePlus Medical Encyclopedia. Published February 26, 2021. Accessed March 25, 2021. https://medlineplus.gov/ency/article/000392.htm
American Heart Association. How To Get Your Cholesterol Tested. Updated November 9, 2020. Accessed March 11, 2021. https://www.heart.org/en/health-topics/cholesterol/how-to-get-your-cholesterol-tested
American Society for Clinical Pathology. Screening for cardiovascular disease. Published September 14, 2016. Accessed March 25, 2021. https://www.choosingwisely.org/clinician-lists/american-society-clinical-pathology-expanded-lipid-panels-to-screen-for-cardiovascular-disease/
Arnett DK, Blumenthal RS, Albert MA, et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines [published correction appears in Circulation. 2019 Sep 10;140(11):e649-e650] [published correction appears in Circulation. 2020 Jan 28;141(4):e60] [published correction appears in Circulation. 2020 Apr 21;141(16):e774]. Circulation. 2019;140(11):e596-e646. doi:10.1161/CIR.0000000000000678
ARUP Consult. Atherosclerotic cardiovascular disease risk markers. Updated March 2021. Accessed March 11, 2021. https://arupconsult.com/content/cardiovascular-disease-traditional-risk-markers#toc-screening
Centers for Disease Control and Prevention. Cholesterol Reference Method Laboratory Network (CRMLN). Updated July 6, 2017. Accessed March 12, 2021. https://www.cdc.gov/labstandards/crmln.html
Chrostek L, Supronowicz L, Panasiuk A, Cylwik B, Gruszewska E, Flisiak R. The effect of the severity of liver cirrhosis on the level of lipids and lipoproteins. Clin Exp Med. 2014;14(4):417-421. doi:10.1007/s10238-013-0262-5
Davidson MH. Dyslipidemia. Merck Manuals Professional Edition. Updated December 2019. Accessed March 12, 2021. https://www.merckmanuals.com/professional/endocrine-and-metabolic-disorders/lipid-disorders/dyslipidemia
de Ferranti SD, Newburger JW. Dyslipidemia in children: Definition, screening, and diagnosis. In: Fulton DR, ed. UpToDate. Updated March 3, 2020. Accessed March 25, 2021. https://www.uptodate.com/contents/dyslipidemia-in-children-definition-screening-and-diagnosis
Food and Drug Administration. Cholesterol. Updated February 4, 2018. Accessed March 12, 2021. https://www.fda.gov/medical-devices/home-use-tests/cholesterol
Grundy SM, Stone NJ, Bailey AL, et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Blood Cholesterol: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines [published correction appears in J Am Coll Cardiol. 2019 Jun 25;73(24):3234-3237]. J Am Coll Cardiol. 2019;73(24):3168-3209. doi:10.1016/j.jacc.2018.11.002
Kafonek SD, Donovan L, Lovejoy KL, Bachorik PS. Biological variation of lipids and lipoproteins in fingerstick blood. Clin Chem. 1996;42(12):2002-2007
MedlinePlus: National Library of Medicine. Cholesterol Levels. Updated July 30, 2020. Accessed March 30, 2021. https://medlineplus.gov/lab-tests/cholesterol-levels/
MedlinePlus: National Library of Medicine. Heart Diseases. Updated December 31, 2020. Accessed March 25, 2021. https://medlineplus.gov/heartdiseases.html
National Heart, Lung, and Blood Institute. Blood Cholesterol. Date unknown. Accessed March 12, 2021. https://www.nhlbi.nih.gov/health-topics/blood-cholesterol
National Center for Chronic Disease Prevention and Health Promotion, Division for Heart Disease and Stroke Prevention, U.S. Centers for Disease Control and Prevention. How and when to have your cholesterol checked. Updated January 4, 2021. Accessed March 11, 2021. https://www.cdc.gov/cholesterol/checked.htm
National Center for Chronic Disease Prevention and Health Promotion, Division for Heart Disease and Stroke Prevention, U.S. Centers for Disease Control and Prevention. Getting your cholesterol checked. Updated September 8, 2020. Accessed March 25, 2021. https://www.cdc.gov/cholesterol/cholesterol_screening.htm
Panz VR, Raal FJ, Paiker J, Immelman R, Miles H. Performance of the CardioChek PA and Cholestech LDX point-of-care analysers compared to clinical diagnostic laboratory methods for the measurement of lipids. Cardiovasc J S Afr. 2005;16(2):112-117
Pignone MP, Phillips CJ, Lannon CM, et al. Screening for Lipid Disorders. AHRQ Publication No. 01-S004. Agency for Healthcare Research and Quality; 2001. Accessed March 25, 2021. https://www.ahrq.gov/downloads/pub/prevent/pdfser/lipidser.pdf
Rosenson RS. Measurement of blood lipids and lipoproteins. In: Freeman MW, ed. UpToDate. Updated January 16, 2020. Accessed March 25, 2021. https://www.uptodate.com/contents/measurement-of-blood-lipids-and-lipoproteins
Tolfrey K. Intraindividual variability of children’s blood lipid and lipoprotein concentrations: a review. Prev Cardiol. 2002;5(3):145-151. doi:10.1111/j.1520-037x.2002.00563.x
U.S. Preventive Services Task Force. Lipid disorders in children and adolescents: Screening. Published August 9, 2016. Accessed March 25, 2021.
https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/lipid-disorders-in-children-screening
U.S. Preventive Services Task Force. Statin use for the primary prevention of cardiovascular disease in adults: Preventive medication. Published November 13, 2016. Accessed March 25, 2021.
https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/statin-use-in-adults-preventive-medication
Vijan S. Screening for lipid disorders in adults. In: Freeman MW, Elmore JG, eds. UpToDate. Updated February 28, 2020. Accessed March 25, 2021. https://www.uptodate.com/contents/screening-for-lipid-disorders-in-adults
Yang EH. Lipid Management Guidelines. Cloutier M, ed. Medscape. Updated November 30, 2018. Accessed March 19, 2021. https://emedicine.medscape.com/article/2500032-overview#a2